Туберкулёз глотки
Содержание статьи
Дата публикации:
Дата обновления: 2020-03-13
Туберкулёз глотки – инфекционное заболевание, которое вызывают микобактерии туберкулеза. Встречается оно как вторичное заболевание и передаётся контактным или гематогенным путём.
Причины возникновения и течение болезни
Если распространение происходит гематогенным путем, то развивается милиарная (острая) форма туберкулеза. В ротоглотке слизистая оболочка нёбных дужек, мягкого неба и нёбных миндалин покрывается высыпаниями из милиарных бугорков, которые имеют вид серовато-желтоватых точек. Обычно этот процесс протекает со значительным повышением температуры тела. При этом слизистая оболочка выглядит умеренно отёчной, она гиперемирована и инфильтрирована. Такие высыпания на мягком нёбе не всегда указывают на развитие общего милиарного туберкулёза, но в некоторых случаях они могут быть его ранними признаками.
Если инфекция распространяется контактным путём, то возникают инфильтраты, но выраженных воспалительных изменений в организме не наблюдается. Инфильтраты обычно имеют разлитой характер, но в некоторых случаях бывают и ограниченными. При прогрессировании заболевания появляются язвы.
Довольно часто на стадии инфильтрации высыпания в области милиарных бугорков и специфические жалобы со стороны пациентов отсутствуют. К лор-врачу пациенты обращаются, как правило, при наступлении стадии изъязвления. Язвы, имеющие плоскую форму, могут располагаться на боковых валиках ротоглотки, передних и задних дужках, миндалинах, задней стенке глотки. Случаи поражения мягкого неба встречаются достаточно редко. Бледно-розовые язвы имеют неровные, подрытые края. Нередко на их поверхности имеется гнойный налёт, под которым находится дно язвы с вялыми грануляциями. Течение процесса имеет хронический характер. Язвы сливаются и очень быстро увеличиваются, иногда достигая обширных размеров и выделяясь на фоне анемичной (болезненно-бледной) слизистой оболочки. Глубокие изъязвления чаще всего наблюдаются на языке и задней стенке глотки. Слизистая оболочка дёсен и щёк поражается редко.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Клиническая картина
Характерными признаками туберкулёза глотки являются сильные болезненные ощущения при глотании воды или пищи, неприятный гнилостный запах из ротовой полости, который возникает как следствие присоединения вторичной инфекции. Эти симптомы обусловлены язвами, которые располагаются на нёбных дужках и слизистой оболочке задней стенки глотки. Язвы имеют бледно-розовую окраску, фестончатые неровные края и покрыты гнойным налётом, под которым находятся вялые и бледные грануляции.
Диагностика
Туберкулез глотки следует отличать от таких заболеваний, как сифилис, волчанка и рак глотки. На ранней стадии диагностика сильно затруднена. На более поздних этапах развития болезни поставить правильный диагноз помогает реакция Пирке, микроскопическое исследование грануляции, взятых из области язвы, а также общее обследование лор-пациента.
Лечение
Помимо специфического для этого заболевания лечения язвы облучают тубусным кварцем, а полость рта полоскают ромашкой, шалфеем и 3-х процентной перекисью водорода. Для уменьшения болевых ощущений используют мазь с анестезином. Рекомендуется тёплая, жидкая пища, которая не оказывает раздражающего действия на слизистую оболочку глотки.
Прогноз
Если язвенные поражения глотки имеют небольшую площадь, то прогноз на выздоровление вполне благоприятный.
Источник
Туберкулез гортани
Туберкулёз гортани характеризуется образованием в пораженных тканях очагов специфического воспаления. Это неизменный спутник туберкулёза легких. Он возникает из-за проникновения туберкулезной палочки из очагов заболевания. Туберкулёз гортани заразен, к потенциальным бактериовыделителям относятся больные активным туберкулезом, которые игнорируют лечение. Даже при благоприятном течении и применении современных методов лечения туберкулез гортани сложно поддается лечению.
Причины
В основном заражение происходит воздушно-капельным путем. Отдельные больные выделяют за сутки несколько миллиардов микобактерий. Находящиеся поблизости люди вдыхают их и заражаются.
Можно также заразиться через кровь или лимфу.
Благоприятствуют возникновению туберкулёза гортани:
- хронические заболевания лёгких;
- сахарный диабет;
- курение;
- алкоголизм;
- работа в загрязнённом воздухе.
Вследствие этих факторов ослабевает иммунитет, и организм человека не может справиться с кислотоустойчивыми микобактериями. Чаще болеют мужчины, у женщин в большинстве зарегистрированных случаев туберкулёз гортани выявляется во время беременности или после родов. К главной причине этого медики относят осложнения социально-экономической и экологической обстановки в стране.
Классификация туберкулёза гортани
Туберкулёзное поражение гортани встречается только у взрослых. Ему всегда сопутствует туберкулёз легких или других органов. Туберкулёз гортани классифицируется по местоположению и распространённости процесса и фазы в гортани, а также наличию бактериовыделения.
В соответствии с локализацией и распространённостью процесса в гортани
отмечают поражения:
- надгортанника. У больного начинают синеть кончики пальцев, появляется синюшность вокруг рта из-за нехватки кислорода;
- подголосового пространства. Это поражение негативно влияет на образование звука. Голосовые складки теряют упругость, утолщаются и укорачиваются;
- гортанных желудочков. Это поражение долгое время никак не проявляется;
- вестибулярных складок. Ограничивается их подвижность, поэтому дыхание становится затруднённым;
- межчерпаловидного пространства. Характеризуется резкими болями при глотании;
- черпаловидных хрящей. Это повреждение затрудняет вдох и выдох.
Также появляется монохордит – утомляемость голоса. Изменяется его тембр, со временем больному становится сложно говорить.
В соответствии с фазой туберкулёзного процесса
можно определить период болезни:
- на этапе инфильтрации начинает утолщаться слизистый слой глотки, появляются небольшие бугорки;
- на этапе изъязвления образуются зловонные опухолевые язвы с обильными кровавыми выделениями;
- на этапе распада появляется кашель со слизисто-гнойной мокротой, булькающие хрипы в легких, кровохарканье и выделение МВТ;
- затем следует этап уплотнения. Если уплотнение не происходит, болезнь находится в фазе ремиссии;
- рубцевание ведет к стойкому сужению просвета гортани.
У некоторых больных замечены случаи быстрого заживления туберкулеза гортани при своевременно начатом лечении. После проведенного курса начинает разрастаться молодая соединительная ткань, и туберкулезные изменения полностью исчезают.
По наличию бактериовыделения
Наличие бактериовыделения (МБТ+) – необходимый показатель опасности, заразиться туберкулезом можно только от больного, который выделяет микобактерии. Больные, не выделяющие микобактерии (МБТ-), не опасны для окружающих, так как болезнь проходит в закрытой форме.
Патогенез туберкулёза гортани
Туберкулез гортани начинается при общей интоксикации организма. В гортань возбудитель болезни в основном попадает аэрогенным путем, но нередко заражение происходит алиментарным путем. Инфекция при туберкулезе гортани проникает из мокроты легочного очага. Часто заражение происходит гематогенным путем, т. е. передается через кровь. Иногда инфицирование гортани происходит из лимфатических узлов.
Развитие туберкулёза гортани
Туберкулезный процесс в гортани принимает различные формы. Микобактерии внедряются слизистую ткань гортани и поражают организм человека.
Образование инфильтрата
При инфильтративных формах туберкулеза гортани утолщается слизистая оболочка гортани. Пораженный надгортанник опухает и нависает над входом в гортань в виде чалмы, закрывая проход. Жалобы на этой стадии случаются редко.
Формирование язвы
При прогрессировании инфильтративного туберкулеза гортани появляются воспаления, переходящие в язвы, постоянно увеличивающиеся в размерах.
Поражение хрящей
При прогрессировании болезни происходит патологический процесс с поражением хрящей и мышц. В отдельных случаях надгортанник может быть полностью разрушен.
Симптомы туберкулеза гортани
Чтобы своевременно распознать туберкулёз гортани, следует знать симптомы болезни. Уже в начале развития заболевания у больного появляются сухость и першение в горле, а также боли во время еды. Часто больной испытывает сильную одышку. Кашель весьма характерный: хриплый и беззвучный.
Через некоторое время у больного появляется озноб, повышается температура, дыхание становится затрудненным. Со временем начинает меняться голос, он становится сиплым, неприятным. Начинается кровохарканье, но это нехарактерный признак туберкулёза гортани.
Пациенты сильно худеют, так как прием пищи становится очень болезненным.
Если лечение не начато, начинается поражение хрящевых суставов.
Диагностика
Диагностику туберкулёза гортани проводит отоларинголог. После проведения ларингоскопии, прежде чем поставить окончательный диагноз, врач направляет пациента на лабораторные исследования, такие как:
- микроларингоскопия;
- анализ мокроты на КУБ;
- общий анализ крови;
- туберкулиновые пробы;
- RPR-тест;
- патоморфологическое исследование биоптатов из гортани, для определения эпителиоидных клеток.
В сомнительных случаях направляют на эндоскопическую биопсию и гистологические исследования.
Также врач-отоларинголог исследует голосовую функцию, проводит фонетографию, УЗИ, чтобы оценить деструктивные процессы и дифференцировать туберкулёз гортани от других схожих заболеваний: сифилиса, рака гортани, дифтерии, гранулематоза или доброкачественной опухоли.
Лечение туберкулёза гортани
Правильная диагностика этого заболевания вызывает большие сложности. Но в медицинском центре «Клиника К+31» благодаря современному высокоточному оборудованию для диагностики и лечения туберкулёза таких сложностей не возникает. Поэтому врачи могут поставить правильный диагноз, даже на ранней стадии заболевания и своевременно ликвидировать очаги болезни.
Врачи подбирают индивидуальное лечение для каждого пациента. Благодаря профессиональному и внимательному отношению докторов клиники «Клиника К+31» после проведённого курса лечения у пациентов восстанавливается голосовая и дыхательная функция и возвращение к нормальной жизни.
Источник
Гортанная ангина: почему возникает, как диагностировать и лечить
Дата публикации:
Дата обновления: 2020-12-16
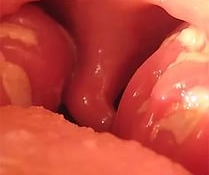
Гортанная ангина – неспецифическое воспаление острого характера в лимфоидной ткани гортани, которая располагается в гортанных желудочках. Возбудителем заболевания является кокковая инфекция. Частыми причинами развития болезни являются перенесённые ОРВИ, ангины, переохлаждение.
Причины возникновения и течение болезни
Заболевание могут вызвать стафилококки, стрептококки, пневмококки и диплококки. Достаточно часто такое воспаление развивается после ОРВИ, ангины, а также при повреждениях гортани инородным телом. Для возникновения этого заболевания немаловажную роль играет переохлаждение.
В лимфоидной ткани возникают мелкие очаги клеточной инфильтрации. Окружающая её соединительная ткань становится отёчной, кровеносные сосуды расширяются, крипты под воздействием лейкоцитарного экссудата растягиваются. Также наблюдается чешуйчатое шелушение покровного эпителия на значительных участках гортани.
Клиническая картина.
В связи с тем, что клиническая картина этого заболевания складывается из множества факторов, общее состояние пациентов может ухудшаться в различной степени выраженности.
В легких случаях температура тела остается нормальной, голос почти не меняется. Больные жалуются на сухость, ощущение инородного тела, боль в горле. Явления стеноза гортани (сужения просвета гортани) наблюдается крайне редко. Ларингоскопическая картина имеет большое сходство с катаральным воспалением гортани острого характера. Однако при проведении микроскопии гортани наблюдается ассиметричное расположение с одной стороны. В некоторых случаях можно увидеть воспалительные фолликулы, покрытые точечными налётами.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Для тяжелого течения гортанной ангины характерно значительное ухудшение общего самочувствия: появляется сильная боль при глотании, возникает охриплость и затруднения при дыхании, значительно повышается температура. При пальпации области гортани часто отмечается болезненность. В гортани наблюдается гиперемия (выраженное покраснение слизистой оболочки) и инфильтрация слизистой надгортанника, грушевидных карманов, голосовых складок и т.д. В некоторых случаях отек бывает настолько сильным, что создает затруднение при дыхании.
Диагностика
Гортанную ангину следует отличать от следующих заболеваний:
- Дифтерии. Она отличается клиническими проявлениями и результатами бактериологических исследований;
- Рожистого воспаления гортани, при котором одновременно с глоткой поражается и кожный покров.
Лечение
Назначается антибактериальная и дегидратационная (удаление избытка воды) терапия. Хороший эффект при лечении гортанной ангины дает новокаиновая блокада, которую проводят в передне-боковой области шеи на стороне поражения. В случае развития острого стеноза гортани применяют срочную трахеотомию (операция по рассечению кожи, подкожной клетчатки, фасций шеи и трахеи).
Прогноз
При своевременном лечении прогноз на выздоровление вполне благоприятный.
Источник
Ангина
Часто можно услышать и другое название ангины — острый тонзиллит. Острая инфекционная болезнь, в первую очередь, поражающая миндалины. Спровоцировать возникновение ангины могут любые микроорганизмы (как бактерии, так и вирусы, и даже грибки). Но первенство среди возбудителей ангины по праву принадлежит стрептококкам, которые попадают в человеческий организм после контакта с больным либо предметами его обихода.
Есть и другой сценарий возникновения ангины – когда микроорганизмы, которые в обычное время спокойно живут в глотке человека, под действием неблагоприятных обстоятельств, активизируются, вызывая ангину. К таким обстоятельствам можно отнести переохлаждение (как общее, так и локальное), снижение иммунитета, нарушение носового дыхания (болезни носоглотки), инфекции от плохих зубов и т.д.
Главное, что все обязаны помнить: ангина — чрезвычайно заразна и как самому больному, так и его окружению, необходимо быть очень осторожными, соблюдать правила безопасности, особенно когда речь идет о болезни детей либо сложных формах заболевания.
Симптомы ангины
Симптоматика ангины достаточно разнообразна. Так, есть вполне типичные симптомы, которые встречаются очень часто и прямо указывают на ангину. А есть нетипичные или индивидуальные, которые могут быть характерны и для других заболеваний. Остановимся на наиболее распространенных:
- повышенной температуре тела (свыше 38 градусов);
- болезненных ощущениях в горле (особенно при глотании);
- образовании гнойничков на миндалинах (видны при первичном осмотре);
- воспалительном процессе в области миндалин и глотки (также видно невооруженным глазом);
- общем слабом состоянии (недомогание – один из главных симптомов ангины, хоть и не вполне типичный);
- ломоте в суставах (не всегда);
- увеличении лимфоузлов (далеко не всегда).
Важно понять главное: перечисленные симптомы могут иметь место все одновременно, а могут и не иметь вообще (по крайней мере, на взгляд больного), могут напоминать обычную простуду. Так, горло при ангине красное и болезненное, но не всегда. Отсюда вывод – простуда, которая длится более пяти дней, должна подтолкнуть Вас обратиться к врачу.
У детей
Дети болеют ангиной гораздо чаще взрослых. И причина тому проста – дети посещают детские коллективы, где есть все условия для распространения инфекции. Добавим сюда заболевания ЛОР-органов, провоцирующие заболевание ангиной, также постоянные спутники детей (в первую очередь, в силу возрастных физиологических особенностей). Наиболее распространена вирусная ангина у детей, но вполне может иметь место и бактериальная ангина, и стафилококковая ангина, и даже герпетическая ангина.
Нельзя также забывать, что детский иммунитет в сравнение с взрослым гораздо слабее, печень – не совершеннее, и действие антибиотиков для него более нежелательно. Вот почему все родители, желающие сохранить детское здоровье, при малейших подозрениях должны обращаться за медицинской помощью, дабы свести к минимуму риски и последствия.
Говоря об ангине, психосоматика может также играть не последнюю роль. Так, психологи предполагают, что причиной возникновения ангины у ребенка вполне может быть отсутствие возможности высказывать свое мнение, говорить о том, что ему не нравится. Родители, рекомендуем обратить внимание на данный любопытный факт.
У взрослых
Хотя организм взрослого в сравнении с детским гораздо сильнее, а иммунитет – крепче, перенести ангину ему бывает очень даже не легко. Особенно, если имеет место несвоевременное обращение к специалисту либо неадекватное лечение.
Более чем неприятна также ангина при грудном вскармливании, когда необходимые для лечения антибиотики могут через молоко матери попасть к ребенку, и навредить ему. Вот почему беременным и кормящим следует быть еще более осторожными, а при необходимости – незамедлительно обращаться к врачу, который и обязан принять соответствующие наиболее адекватные решения согласно ситуации.
Формы
Современная медицинская наука выделяет достаточно много видов ангины, разбираться в которых – прерогатива специалистов. В рамках же данного дискурса рассмотрим несколько главных ее форм: катаральную, фолликулярную, лакунарную и некротическую.
Каждая разновидность ангины отличается от других степенью и глубиной поражения самих миндалин, а также локализацией воспалительного процесса.
При ангине инкубационный период может составлять от 10 часов до нескольких суток. Само второе название ангины «острый тонзиллит» указывает на острое начало болезни (резкий скачок температуры тела, болезненных ощущений в горле и т.д.)
Катаральная ангина
Самая легкая форма. На катаральную форму указывает поверхностное поражение миндалин. Больной почти всегда чувствует себя не очень плохо – температура не повышается выше 38 градусов, анализы показывают незначительные изменения в крови либо вообще их отсутствие. При осмотре врач обнаруживает воспаление в миндалинах, глотке, небе. А через пару дней все проходит и больной выздоравливает (возможно, так и не узнав, что у него была ангина), либо болезнь переходит в другую, более стойкую форму.
Фолликулярная ангина
Проще говоря — гнойная ангина. При фолликулярной ангине имеет место поражение миндальных фолликулов. Сами миндалины очень отекают, на них появляются нагноения (все это видно врачу в процессе осмотра). Но гнойный налет локализируется исключительно в пределах миндалин.
Лакунарная ангина
Логично, что для данной формы характерно поражение миндальных лакун, которые ярко выражены, расширены, отечны. Гнойный налет распространяется по всем миндалинам, имеет рыхлую либо пленочную структуру, но легко отделяется и не вызывает кровоточин.
Некротическая ангина
Наиболее сложная и опасная форма. Больной чувствует себя очень плохо (от сильной лихорадки до рвоты и потери сознания). Анализ крови указывает на острый лейкоцитоз, сильно повышается СОЭ. Наблюдается сильный гнойный налет различной структуры, который кроме самих миндалин распространяется также на слизистую оболочку глотки, неба и т.д. Когда же гнойный налет отторгается, на миндалинах, в глотке и во рту остаются некрозы (отсюда и название).
Причины
Главной причиной ангины является контакт с источником заражения (то есть больным). Как уже отмечалось, заболевание имеет очень высокую степень распространения, поэтому риск заболеть после контакта очень высок. Другая возможная причина – сбой в организме (другие инфекции, переохлаждения и т.д.), вследствие чего снижается иммунитет, и активизируются имеющиеся в глотке микроорганизмы. Как вывод – следует избегать контакта с больными ангиной, и всеми возможными способами повышать защитные силы организма.
Диагностика
Сразу оговоримся: диагностикой ангины должен заниматься исключительно врач. Явную ангину способен диагностировать и терапевт, но лучше обратиться к узкому специалисту – отоларингологу. В большинстве случаев, достаточно обычной ларингоскопии (детального осмотра слизистых оболочек горла), но могут понадобиться и дополнительные анализы (с их помощью можно определить первопричину ангины).
Осложнения и последствия
Дабы лишний раз не пугать возможными последствиями ангины, сразу отметим: в большинстве случаев, когда пациент вовремя обратился к врачу и вовремя начал получать адекватное лечение, ангина проходит без осложнений. Но о возможных рисках Вы все же знать обязаны. Так, последствия и осложнения могут носить как локальный (местный), так и общий характер.
Местные:
- абсцессы;
- отек гортани;
- кровотечение в миндалинах и прочие.
К общим же относятся:
- возникновение ангины хронической;
- поражение внутренних органов: почек, печени, сердца, ЖКТ. Так, часто после сложной ангины воспаляется аппендицит;
- ревматизм;
- менингит;
- инфекционно-токсический шок;
- самое серьезное — заражение крови (сепсис), что может привести даже к смерти.
И снова уместно напомнить, что самолечение в случае заболевания ангиной – недопустимо.
Лечение ангины
Главные правила лечения ангины:
1. Самолечение в случае ангины недопустимо (хотя бы виду серьезных рисков и осложнений). В случае, если некоторые «домашние», «народные» средства и процедуры все же допустимы, то они должны либо рекомендоваться лечащим врачом, либо быть с ним согласованы.
2. В лечении ангины наиболее важно – правильно подобрать антибиотики.
3. Выбор антибиотика – задача исключительно специалиста, то есть врача.
Отсюда основной вывод – между Вами и ангиной всегда должен быть врач, и при малейшем подозрении, обращаемся к доктору. Любые методы самолечения должны быть согласованы с лечащим врачом, и являются далеко вторичными в сравнении с антибиотикотерапией.
Со своей стороны, больной должен:
- строго соблюдать предписания врача;
- разнообразно и полноценно питаться (пить больше жидкости);
- больше отдыхать (в сложных случаях положена госпитализация);
- вполне допустимо использование анальгетиков (при температуре выше 38 градусов, болезненных состояниях). Лучше, если их также назначит врач.
Не менее важно и то, что прекратить лечение можно лишь с разрешения лечащего врача, даже если больной чувствует себя полностью выздоровевшим, дабы избежать рецидивов и осложнений.
В Международном медицинском центре «Клиника К+31» работают высококлассные специалисты (как широкой, так и узкой направленности), которые окажут Вам квалифицированную помощь и сведут к минимуму возможные последствия заболевания ангиной. Здесь есть все для выздоровления – лучшие доктора, высокий уровень диагностического оборудования, самая современная медицинская база, комфортные условия и европейский сервис. Обращаясь в «Клиника К+31», всегда можно быть уверенным, что Вы получаете лучшее лечение.
Профилактика ангины
Как уже упоминалось, лучшие профилактические меры против данного заболевания это:
- Минимизация контактов с очагом инфекции (в первую очередь, больным ангиной). Если контакта не избежать – необходимо принять все меры безопасности (во время контакта надевать маску, после него — промывать носоглотку и прочие).
- Работа над повышением иммунитета (как общего, так и местного).
- Старайтесь ко всему относиться спокойно. Ангина, если разумно к ней подойти – далеко не самое страшное в жизни заболевание, которое сегодня успешно лечится. Главное – обратиться к грамотному специалисту.
Вопрос-ответ
Вопрос: Может ли быть ангина без температуры?
Ответ: Безусловно, да. Медики даже говорят о существовании такой специфической формы заболевания. Так, при катаральной ангине температура тела может и не повышаться совсем. Именно поэтому рекомендуем обратить внимание на другие симптомы болезни, дабы не допустить перехода из легкой стадии болезни в более сложную.
Вопрос: Можно ли курить при ангине?
Ответ: Вопрос не вполне корректен, поскольку курение само по себе опасно для здоровья человека. Что же касается курения во время ангины, то, хотя прямой взаимосвязи здесь нет, вредная привычка однозначно усугубляет состояние больного, и способствует продлению сроков выздоровления (поскольку угнетает иммунную защиту организма, дополнительно раздражает слизистую оболочку горла и т.д.)
Вопрос: Как передается ангина от человека к человеку?
Ответ: От человека к человеку ангина передается воздушно-капельным путем. То есть, наибольшая вероятность заразиться ангиной – в процессе разговора с больным. Но вполне вредоносные микроорганизмы могут попасть от больного к здоровому человеку и через предметы, бывшие в контакте с больным.
Источник