Стафилококковая инфекция у детей
Содержание статьи
Стафилококковая инфекция — большая группа гнойно-воспалительных заболеваний кожи (пиодермии), слизистых оболочек (ринит, ангина, конъюнктивит, стоматит), внутренних органов (пневмония, гастроэнтерит, энтероколит, остеомиелит и др.), ЦНС (гнойный менингит).
Код по МКБ-10
- А05.0 Стафилококковое пищевое отравление.
- А41.0 Септицемия, вызванная Staphylococcus aureus.
- А41.1 Септицемия, вызванная другими уточнёнными стафилококками.
- А41.2 Септицемия, вызванная неуточнёнными стафилококками.
- А49.0 Стафилококковая инфекция неуточнённая.
Эпидемиология стафилококковой инфекции
Источником инфекции служат больные и носители патогенных штаммов стафилококка. Наиболее опасны больные с открытыми гнойными очагами (нагноившиеся раны, вскрывшиеся фурункулы, гнойный конъюнктивит, ангина), а также больные с кишечными расстройствами и воспалением лёгких. После выздоровления «мощность» микробного очага быстро снижается и может наступить его полная санация, но весьма часто формируется длительное носительство без хронических очагов инфекции или с такими очагами.
Инфекция распространяется контактным, пищевым и воздушно-капельным путями. У новорождённых и детей первых месяцев жизни преобладает контактный путь передачи инфекции. Заражение в этих случаях происходит через руки медицинского персонала, руки матери, бельё, предметы ухода. Дети 1-го года жизни часто инфицируются и алиментарным путём через молоко матери с маститом или трещинами соска или через инфицированные молочные смеси. У детей более старшего возраста заражение происходит при употреблении инфицированной пищи (торты, сметана, сливочное масло и др.).
Классификация стафилококковой инфекции
Различают генерализованные (септицемия и септикопиемия) и локализованные формы.
В большинстве случаев стафилококковая инфекция бывает в локализованных лёгких формах (ринит, назофарингит, пиодермия) с незначительно выраженными воспалительными изменениями, без интоксикации или в виде субклинической формы, при которой вообще нет видимых воспалительных очагов, отмечают только небольшой субфебрилитет и изменения крови. У грудных детей при этом может быть плохой аппетит и плохая прибавка массы тела. При посеве крови можно выделить стафилококк.
Локализованные формы, однако, не всегда лёгкое заболевание: в некоторых случаях они сопровождаются весьма тяжёлыми клиническими симптомами с выраженной интоксикацией и бактериемией; поэтому необходимо дифференцировать их с сепсисом.
Возможны стёртые и бессимптомные формы, которые фактически не диагностируют, но они могут представлять опасность как для самого больного, так и для окружающих как источник инфекции. Присоединение какого-либо заболевания, чаще ОРВИ, в этих случаях сопровождается обострением стафилококковой инфекции и возникновением иногда тяжёлых осложнений.
Наиболее частой локализацией стафилококковой инфекции бывает кожа и подкожная клетчатка (стафилодермия). При кожной стафилококковой инфекции быстро развивается воспалительный очаг с наклонностью к нагноению и реакцией регионарных лимфатических узлов по типу лимфаденита и лимфангита. У детей старшего возраста стафилококковые поражения кожи обычно имеют вид фолликулитов, пиодермии, фурункулов, карбункула, гидраденита. У новорождённых диагностируют везикулопустулёз. пузырчатку новорождённых, эксфолиативный дерматит Риттера. При поражении слизистых оболочек возникает клиническая картина гнойного конъюнктивита, ангины.
Причины стафилококковой инфекции
Стафилококки — грамположительные микроорганизмы шаровидной формы, располагающиеся обычно в виде гроздьев.
Род Staphylococcus включает три вида: золотистый (S. aureus), эпидермальный (S. epidermidis) и сапрофитический (S. saprophyticus). Каждый вид стафилококка подразделяют на самостоятельные биолого-экологические типы.
Патогенез стафилококковой инфекции
Входными воротами служат кожа, слизистые оболочки ротовой полости, дыхательных путей и ЖКТ, конъюнктива век, пупочная ранка и др. На месте внедрения стафилококк вызывает местное воспаление с некрозом и нагноением.
При сниженной резистентности организма к патогенному стафилококку под влиянием повреждающего действия его токсинов и ферментов возбудитель и его токсины проникают из очага инфекции в кровь. Наступает бактериемия, развивается интоксикация. При генерализованной стафилококковой инфекции могут поражаться различные органы и ткани (кожа, лёгкие, ЖКТ, костная система и др.) В результате генерализации возможно развитие септицемии, септикопиемии, особенно у новорождённых и детей первых месяцев жизни.
Причины и патогенез стафилококковой инфекции
Симптомы стафилококковой инфекции
Стафилококковые ларингиты и ларинготрахеиты развиваются, как правило, у детей в возрасте от 1 года до 3 лет на фоне острых респираторных вирусных заболеваний.
Развитие болезни острое, с высокой температурой тела и быстрым появлением стеноза гортани. Морфологически при этом отмечают некротический или язвенно-некротический процесс в гортани и трахее.
Стафилококковый ларинготрахеит часто сопровождается обструктивным бронхитом и нередко пневмонией. Клиническое течение стафилококкового ларинго-трахеита практически не отличается от ларинготрахеитов, вызванных другой бактериальной флорой. Существенные различия есть только с дифтерийным крупом, которому свойственны медленное развитие, постепенная смена фаз, параллельное нарастание симптомов (осиплость голоса и афония, сухой, грубый кашель и постепенное нарастание стеноза).
Симптомы стафилококковой инфекции
Диагностика стафилококковой инфекции
Стафилококковую инфекцию диагностируют на основании обнаружения гнойных очагов воспаления. Решающее значение имеет обнаружение патогенного стафилококка в очаге поражения и особенно в крови. Для серологической диагностики используют РА с аутоштаммом и музейным штаммом стафилококка. Нарастание титра антител в динамике болезни, несомненно, указывает на ее стафилококковую природу.
Лечение стафилококковой инфекции
При лёгких формах локализованной стафилококковой инфекции обычно достаточно симптоматической терапии. При тяжёлых и среднетяжёлых формах применяют комплексную терапию: антибиотики и специфические противостафилококковые препараты (иммуноглобулин человека антистафилококковый, противостафилококковая плазма, анатоксин стафилококковый, бактериофаг стафилококковый, вакцина стафилококковая лечебная). По показаниям применяют хирургические методы лечения, неспецифическую дезинтоксицирующую терапию, витаминотерапию. Для предупреждения и лечения дисбактериозов используют бактерийные препараты (аципол, бифистим, бифидумбактерин, бификол сухой и др.), а также стимулирующую терапию, повышающую защитные механизмы организма (тактивин).
Диагностика и лечение стафилококковой инфекции
Профилактика стафилококковой инфекции
Основа профилактики стафилококковой инфекции — неуклонное соблюдение санитарного противоэпидемического режима (дезинфекция предметов обихода, правильная уборка помещений и др.), своевременное выявление и изоляция больных — источников инфекции. Особенно тщательно все профилактические и противоэпидемические мероприятия следует проводить в родовспомогательных учреждениях (использование комплектов разового белья, ношение персоналом масок и др.). Помимо выявления и изоляции заболевших (матери или ребёнка), необходимо выявлять носителей патогенных полирезистентных штаммов стафилококков среди ухаживающего персонала и отстранять носителей от работы, контролировать соблюдение персоналом санитарно-гигиенических правил ухода за ребёнком, хранения питательных смесей, асептического содержания индивидуальных сосок, посуды и других предметов ухода. Не реже 2 раз в год родильные дома закрывают для проведения дезинфекции и косметического ремонта.
Профилактика стафилококковой инфекции
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Источник
Горло просит о помощи. Как лечить хронический тонзиллит?
Горло просит о помощи. Как лечить хронический тонзиллит?
Ангина? Или хронический тонзиллит? А какая разница?
Об этом и многом другом мы говорим с кандидатом медицинских наук, врачом-отоларингологом «Клиника Эксперт Курск» Емельяновой Александрой Николаевной.
— Александра Николаевна, что такое тонзиллит? Это то же самое, что и ангина или нет?
Отчасти. «Тонзиллит» с латинского переводится как «воспаление миндалевидной железы». Он бывает острым и хроническим. Острый тонзиллит иначе называют ангиной.
— Что говорит статистика о тонзиллите? Как часто им страдают взрослые и дети?
Точной статистики на сегодняшний день нет. Хронический тонзиллит — достаточно распространённое заболевание. По данным 2008 года у взрослых людей он встречается с частотой 5-37%, у детей — 15-63%. Реальные показатели могут быть выше, поскольку часть больных к врачу просто не обращаются.
«Если мы говорим именно об остром тонзиллите, то он и ангина — это одно и то же». Цитата из материала «Ищем причины постоянной боли в горле»
— Какие симптомы указывают на наличие хронического тонзиллита?
Специфических признаков нет. Могут отмечаться:
— тупая боль при разговоре, глотании;
— неприятные ощущения, першение, чувство инородного тела в области миндалин;
— кашель;
— неприятный запах изо рта;
— продолжительное недомогание, ухудшение работоспособности, лихорадка.
При осмотре отоларингологом определяются местные признаки хронического тонзиллита.
— Почему появляется тонзиллит?
Предрасполагающими факторами являются:
— стойкое затруднение носового дыхания;
— воспаление в полости носа и его придаточных пазухах;
— кариес зубов;
— иные хронические источники инфекции;
— пониженная сопротивляемость организма;
— аллергическая предрасположенность;
— влияние неблагоприятных бытовых и профессиональных факторов;
— склонность организма к аутоиммунным реакциям.
Хронический тонзиллит могут вызвать: стрептококки,
пневмококк, золотистый стафилококк, микоплазмы,
хламидия, а также вирусы и грибки
Микроорганизмами, являющимися причиной развития хронического тонзиллита, могут быть стрептококки, пневмококк, золотистый стафилококк, микоплазмы, хламидия, а также вирусы и грибки. Однако наличия инфекции недостаточно: для того, чтобы развивалось заболевание, необходимо также ослабление иммунитета.
— Какое обследование необходимо пройти пациентам с хроническим тонзиллитом?
Регламентированных клинических рекомендаций на сегодняшний день пока нет. На практике диагноз ставится на основании осмотра ЛОР-врачом глотки, миндалин.
Из анализов используются:
— общий анализ крови и мочи;
— тест на C-реактивный белок, ревматоидный фактор, антистрептолизин O;
— определение микрофлоры из миндалин (в том числе с помощью полимеразной цепной реакции — ПЦР).
«Кровь забирают утром, строго на голодный желудок. За день до проведения исследования следует избегать физических нагрузок, тренировок». Цитата из материала «Как правильно сдать общий анализ крови?»
Так как хронический тонзиллит может сочетаться с некоторыми патологиями внутренних органов, также выполняется ЭКГ, УЗИ почек и сердца, проводятся консультации узких специалистов (кардиолога, ревматолога, терапевта, нефролога).
— К каким последствиям может привести тонзиллит?
Говоря о том, чем он опасен, нужно сказать о его осложнениях. При остром тонзиллите около миндалины или в тканях глотки может образовываться абсцесс (гнойник), также возможно воспаление в тканях шеи.
Какая диагностика необходима пациенту, испытывающему боли в шее? Читайте в материале «Почему болит шейный отдел позвоночника? Собираем медицинский консилиум»
При срыве компенсации хронического тонзиллита может развиваться острая ревматическая лихорадка, хроническая ревматическая болезнь сердца. Осложнения могут развиваться и со стороны почек, суставов.
— Если у тонзиллита хроническое течение, означает ли это, что его невозможно вылечить?
При хроническом течении болезни орган перестраивается как структурно, так и функционально. Поэтому возврат к прежнему «идеальному» состоянию миндалин вряд ли возможен.
А вот перевести болезнь в стадию компенсации — задача выполнимая. При этом человека субъективно практически беспокоить ничего не будет.
— Александра Николаевна, расскажите об эффективных методах лечения хронического тонзиллита
Консервативное (нехирургическое) лечение подразделяется на общее и местное.
К общему относятся, например:
— средства, повышающие естественную сопротивляемость организма (рациональное питание, достаточное поступление в организм витаминов, адекватная физическая активность, соблюдение режима дня). Полезно регулярное лечение в условиях курортов;
— препараты кальция, витамина C, противоаллергические средства;
— иммунокорректоры
и некоторые другие.
Перевести болезнь в стадию компенсации — задача
выполнимая. При этом человека субъективно
практически беспокоить ничего не будет
К местному относятся:
— промывание тканей миндалины и области их расположения с введением в них медикаментов;
— смазывание миндалин лекарственными средствами;
— физиотерапевтические процедуры.
— Можно ли справиться с хроническим тонзиллитом без применения антибиотиков?
Да, лечение без них возможно. Обычно антибиотики используются при бактериальных ангинах. Решение о том, нужны ли антибиотики в конкретном случае хронического тонзиллита, принимает только лечащий врач.
— В каких случаях при хроническом тонзиллите необходимо удаление миндалин?
Основные показания для выполнения этой операции у взрослых и детей:
— нет эффекта после 2-3 курсов консервативного лечения простой или токсико-аллергической формы I степени;
— токсико-аллергическая форма II степени;
— наличие некоторых связанных с тонзиллитом патологий.
— Говорят, что тонзиллэктомия — это очень болезненная и кровавая операция. Это так?
Нет по обоим пунктам. Во время хирургического вмешательства место операции хорошо обезболивают. Единственный момент, причиняющий дискомфорт — это послеоперационный период: 2-3 дня может болеть место операции, иногда человек отказывается от еды.
Как проходит тонзиллэктомия? Больной сидит. Ему проводится местное обезболивание миндалины, затем небольшой надрез в одном месте и после этого миндалина постепенно вылущивается из миндаликовой ниши, и в нижнем своём полюсе отсекается петлёй. Обильных кровотечений при этом нет. Если какие-то небольшие выделения крови отмечаются, могут накладываться рассасывающиеся швы.
Есть методы удаления миндалин с помощью лазера, радиоволновой техники. Послеоперационный период после этих операций может протекать сложнее.
— Правда, что после проведения операции по удалению миндалин дают мороженое?
Некоторые доктора раньше использовали такую методику. На сегодняшний день мне такие случаи неизвестны, я также её не применяю.
Записаться на прием к врачу-отоларингологу в вашем городе можно здесь
внимание: услуга доступна не во всех городах
Другие материалы по темам:
Как правильно применять антибиотики? Инструкция по применению
Как лечить гайморит в домашних условиях?
Для справки:
Емельянова Александра Николаевна
Выпускница Курского государственного медицинского университета. Прошла первичную специализацию в ординатуре по специальности «Оториноларингология».
Закончила очную аспирантуру, является кандидатом медицинских наук. Член национальной медицинской ассоциации оториноларингологов.
В настоящее время работает врачом-отоларингологом в «Клиника Эксперт Курск». Принимает по адресу: ул. Карла Либкнехта, д. 7.
Источник
Лечение вирусной ангины у детей
Воспаление миндалин, больше известное, как ангина, является заболеванием инфекционно-аллергического характера и особенно тяжело переносится детьми.
Чаще всего возбудителем болезни становится бактерия стрептококк, способная «расплавлять» окружающие ткани, тем самым защищая себя от иммунных клеток организма.
Мощные лимфоузлы, расположенные вокруг глотки, не справляются с атакой возбудителя, поэтому организм начинает выработку антител, способных находить патогенные бактерии, парализуя их деятельность.
В итоге стрептококки побеждены, но детский организм вырабатывает так много антител, что помимо чужеродных клеток, начинают страдать собственные ткани организма, прежде всего сердце и суставы. Поэтому лечение ангины у ребенка всегда лучше доверить квалифицированному врачу.
В 10% случаев ангину у детей может вызвать золотистый стафилококк, редко пневмококк, гемофильная палочка, хламидии и грибковая флора. Вирусные возбудители (аденовирусы, вирус герпеса) чаще атакуют организм детей до 3 лет.
Как и почему происходит заражение?
Инфицирование происходит воздушно-капельным путем, от больного человека, при использовании общей посуды и употреблении зараженной еды, а также по ряду других факторов:
- ослабление иммунитета;
- переохлаждение или употребление холодных продуктов и напитков;
- ротовое дыхание (при хроническом аденоидите, искривлении носовой перегородки);
- раздражение слизистой носоглотки при насморке;
- недавно перенесенные вирусные заболевания;
- воспалительные заболевания ЛОР-органов (синуситы, гаймориты, отиты);
- кариес и другие инфекции ротовой полости.
Вторичная ангина у детей может возникнуть на фоне скарлатины, дифтерии, мононуклеоза, а также при заболеваниях крови.
В любом случае ангина развивается стремительно, за считанные часы, и протекает у детей особенно остро, сопровождаясь основными симптомами -болью в горле при глотании и повышением температуры тела.
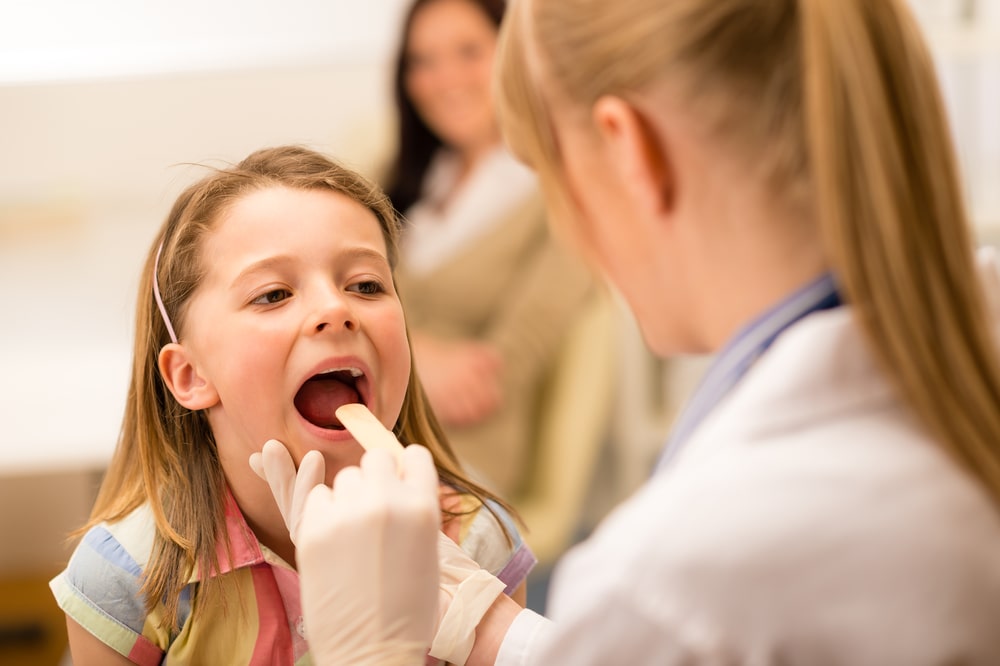
Ангина у детей: формы и клинические проявления
В зависимости от характера изменения и степени поражения миндалин различают несколько форм ангины.
Катаральная ангина
Легкая форма, характерная увеличением и покраснением миндалин, а также отсутствием гнойных очагов поражения. Ребенок ощущает сухость во рту, появляется беловатый налет на языке, шейные лимфоузлы увеличены незначительно. Помимо боли в горле, усиливающейся при глотании, ребенок ощущает першение и жжение. Температура повышается до 38 градусов, дети жалуются на слабость и головную боль.
Фолликулярная ангина
Тяжелое заболевание, при котором миндалины покрываются гнойными точечными фолликулами. На 2-3 день гнойники вскрываются, оставляя ранки, которые быстро заживают. Присутствует сильная боль в горле, отдающая в ухо, затрудняет глотание, дети отказываются от еды и питья. Лимфоузлы увеличены и болят при легком надавливании. Лихорадка и озноб сопровождаются температурой до 40 градусов, возможна рвота, судороги и обморок.
Лакунарная ангина
В лакунах, между долями миндалин, появляются островки желтого гнойного налета, имеющие свойство объединяться в широкие гнойные очаги. Симптомы схожи с проявлениями гнойной фолликулярной ангины, но более выражены и сопровождаются тяжелой интоксикацией организма. Ребенку больно поворачивать голову, рот открывается с трудом, от чего речь становится невнятной.
Вирусная (герпетическая) ангина
Чаще всего развитию болезни способствуют авитаминоз и ослабленный иммунитет. Миндалины покрываются красными пузырьками, которые лопаются, а на их месте остаются мелкие язвочки. Помимо боли в горле, симптомы носят острый респираторный характер: кашель, насморк, боли в животе, расстройство желудка, а также стоматит и конъюнктивит. Отсутствие своевременного лечения герпетической ангины у детей может привести к серозному менингиту.
Грибковая ангина
Относительно легкая форма ангины, возникающая у детей до 3 лет. Отличается налетом белых, творожистых хлопьев на миндалинах и при должном лечении проходит за неделю.
Чем опасна ангина?
Как показывает практика, только в половине случаев увеличение миндалин и боль в горле вызваны гнойной ангиной. Множество заболеваний, таких, как дифтерия или вирус Эпштейна-Барр имеют схожие с ангиной симптомы. Поэтому точно определить заболевание и назначить необходимое лечение может только квалифицированный доктор, располагающий современным диагностическим оборудованием и оснащенной лабораторией.
Каждый возбудитель ангины чувствителен к определенному виду антибиотиков, назначаемых врачом в зависимости от поставленного диагноза.
Помните!
Неправильное или несвоевременное лечение ангины у детей, а также надежда на народные средства «от красного горла» могут привести к тяжелым осложнениям и необратимым последствиям.
Промедление с диагностикой и затянувшееся лечение провоцируют развитие ревматоидного артрита, болезней сосудов, сердца (в том числе ревматического эндокардита), почечной недостаточности и множества хронических заболеваний, приводящих к инвалидности.
Лечение ангины у ребенка — прерогатива высококвалифицированных врачей
Купировать симптомы гнойной ангины у ребенка несложно, но установить первопричину, а также исключить дифтерию и развитие осложнений может лишь специалист. Наши доктора рекомендуют обратиться за медицинской помощью сразу, как только ребенок начнет жаловаться на боль в горле и недомогание.
До обращения в клинику родителям необходимо изолировать ребенка от братьев и сестер и обеспечить малышу постельный режим. Высокую температуру можно сбить детским Панадолом или Нурофеном, строго соблюдая дозировку.
Для профилактики обезвоживания нужно давать побольше теплой жидкости: молоко, чай, морс, компот, травяные настои с ромашкой или шиповником, минеральную воду без газа.
По возможности, каждые полчаса полоскать горло раствором фурацилина или настоем трав. Совсем маленьким детям при гнойной ангине делают орошения с помощью пульверизатора или ингалятора.
Самостоятельное лечение ангины антибиотиками может оказаться бесполезным, ведь только в лабораторных условиях можно определить штамм возбудителя и его устойчивость к ряду препаратов. Неправильно подобранный антибиотик способен усугубить ситуацию, нарушив баланс кишечной микрофлоры.
Не нужно рисковать здоровьем ребенка. Только своевременно оказанная помощь детского отоларинголога поспособствует более легкому течению болезни и полному выздоровлению малыша.
Источник