Сифилис глотки и полости рта
Содержание статьи
Дата публикации:
Дата обновления: 2020-02-28
Причины возникновения и течение болезни
Развитие сифилиса глотки возможно на всех 3-х стадиях заболевания.
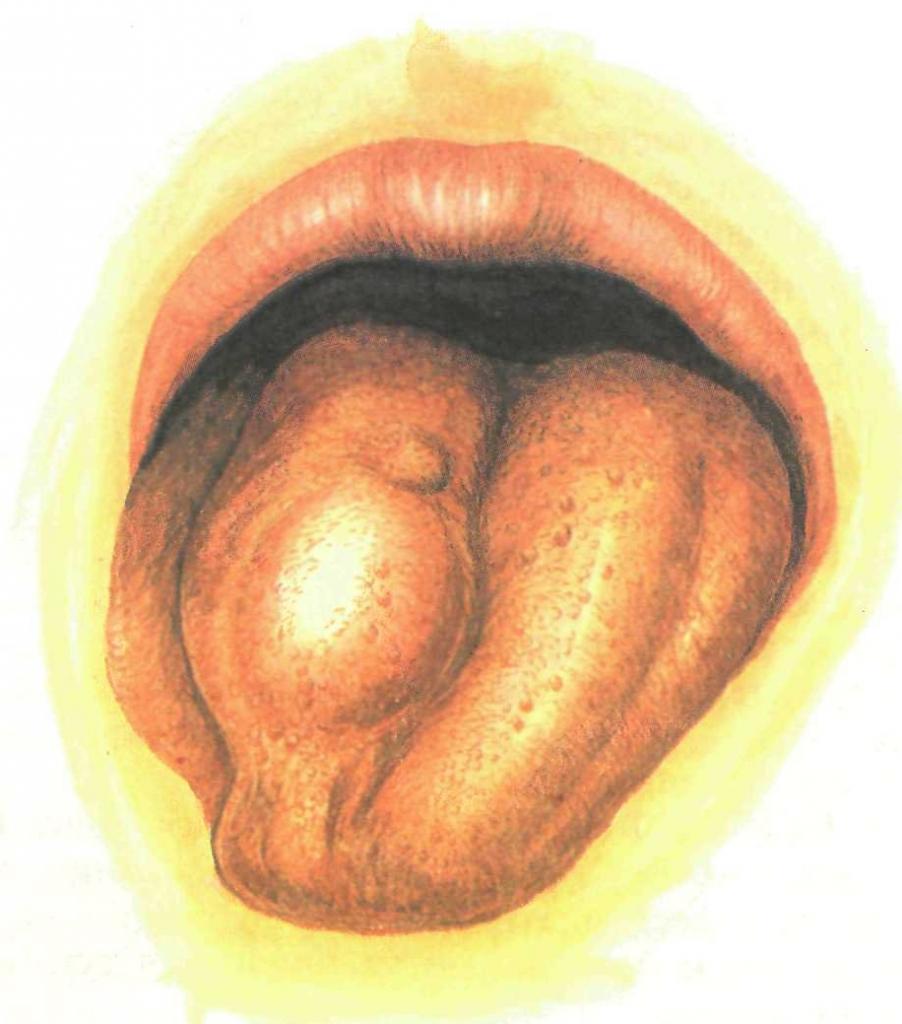
Первичным поражениям чаще подвергается носоглотка, чем ротоглотка. Причём заражение может происходить также и при использовании инфицированных медицинских инструментов (ятрогенный фактор заражения).
При поражении носоглотки наиболее частыми проявлениями заболевания являются:
- Увеличение лимфатических узлов шеи, которые в некоторых случаях выражены очень значительно;
- Сильная боль при глотании, которая отдает (иррадиирует) в ухо и сопровождается его заложенностью.
Специфические проявления первичного сифилиса в полости рта и глотки
Проявляются подбородочный, подчелюстной или шейный лимфаденит (аденосклероз), который в начале заболевания как правило односторонний. Регионарные бубоны, которые сопутствуют первичной сифиломе, обычно бывают наиболее крупными и иногда указывают на место расположения твёрдого шанкра (безболезненного изъязвления, которое возникает в первичный период развития сифилиса).
Диагностика первичного сифилиса
Твердый шанкр следует отличать от рака нёбной миндалины и помнить, что раковая язва расположена глубоко и имеет плотные, неровные, изъеденные края, а её дно легко кровоточит. Для постановки правильного диагноза кроме реакции Вассермана необходима биопсия глоточной ткани.
Ангиноподобный шанкр не сложно отличить от ангины по следующим симптомам: одностороннее поражение, отсутствие боли и таких общих явлений, как повышение температуры и недомогание.
Для вторичного периода развития сифилиса на слизистых оболочках глотки и зева характерно одновременное возникновение аналогичных проявлений на кожных покровах – розеол и папул. Вторичные сифилиды слизистых оболочек содержат очень много трепонем (возбудителей сифилиса), и поэтому больные, которые имеют поражения слизистых зева, рта и глотки, представляют серьезную опасность для окружающих.
Заболевание может иметь эритематозную, эрозивную и папулёзную формы. Сифилитическая эритема представляет собой сплошное пятно, которое имеет резкие границы и синюшно-красный цвет. В некоторых случаях наблюдается незначительный отёк. Такие эритемы чаще всего локализуется на передних и задних нёбных дужках, языке, миндалинах и мягком нёбе.
Если эритема располагается на передних нёбных дужках, то она протекает под видом ангины. Такая ангина является одним из ранних вторичных проявлений сифилиса.
Диагностика вторичного сифилиса
Вторичное сифилитическое поражение глотки нужно отличать от таких заболеваний, как лейкоплакия, афтозный стоматит, дифтерия, язвенно-пленчатая ангина, туберкулёз глотки.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
В третичном периоде развития сифилиса слизистых оболочек самыми частыми и важными проявлениями являются поражения полости рта, зева и глотки.
Третичное поражение языка может проявляться в виде изолированных гумм (мягкая опухоль), которые развиваются в его толще, либо как разлитая инфильтрация, которая охватывают большую часть языка, а потом переходит в разлитой склероз (выраженное огрубление) слизистой оболочки и мышечных тканей.
Но чаще всего местом локализации третичной формы сифилидов является мягкое и твердое нёбо. Чаще всего в этом случае встречается разлитая форма, но в некоторых случаях наблюдаются ограниченные гуммозные опухоли. Патологический процесс начинается практически без боли и представляет собой разлитую припухлость, а затем утолщение и уплотнение мягкого нёба, которое постепенно утрачивает свою подвижность. Инфильтраты обычно имеют синюшно-красный окрас. Потом гуммы распадаются и образуются глубокие язвы, которые имеют резко очерченные края.
Третичные поражения в области глотки могут иметь вид бугоркового сифилиса или гуммозных поражений, которые в основном локализуются на своде глотки и ее задней стенке. Такие поражения до момента изъязвления выявляются очень редко, потому что практически не беспокоят пациента.
После процесса заживления мест гуммозно-язвенных поражений появляются плотные рубцы, а также сращения между дужками, стенками глотки и мягким нёбом, что нередко становится причиной атрезии (сращения) зева и нарушению процесса глотания.
Диагностика третичного сифилиса
Третичный сифилис глотки нужно дифференцировать от туберкулёза, склеромы и злокачественных новообразований глотки. Гуммозные изъязвления безболезненны и имеют резко-очерченные края и синюшно-красную окраску. Они не вызывают расстройств, которые возникают при туберкулёзе глотки. Дно у сифилитической язвы блестящее, гладкое и имеет форму в виде кратера. Для окончательной постановки диагноза необходимо гистологическое исследование.
Лечение
При данном заболевании применяется специфическое и антибактериальное лечение.
Прогноз
При ранней диагностике, своевременном и правильном лечении прогноз на выздоровление вполне благоприятный.
Источник
Особенности клинических проявлений сифилиса в челюстно-лицевой области. Часть II
Вторичный период сифилиса характеризуется поражением кожи и слизистых оболочек в виде характерных высыпаний (сифилидов), возможным поражением внутренних органов, нервной системы. Различают сифилис вторичный свежий и рецидивный. Сифилис вторичный свежий наступает через 2,5—3 мес от момента заражения вслед за первичным сифилисом и характеризуется обильной генерализованной (чаще — розеолезной или папулезной) сыпью, полиаденитом. Вторичный рецидивный сифилис возникает через 6 мес от момента заражения и, чередуясь со скрытыми периодами, может давать клинические рецидивы в течение 2—4 лет. Вторичный рецидивный сифилис характеризуется необильной крупной сгруппированной папулезной, розеолезной или пустулезной сыпью [1].
Более чем в 50% случаев у больных вторичным сифилисом выявляются поражения слизистой оболочки полости рта (ПР) [2]. Слизистая ротовой полости, часто раздражаемая острой пищей, курением, бактериальной флорой, является locus minoris resistentiae при гематогенной диссеминации инфекции во вторичном периоде, обусловливая частоту рецидивов сифилидов в этой области [3].
Задачей авторов было продемонстрировать разнообразие клинических проявлений и сложность диагностики вторичного и третичного сифилиса.
С использованием поисковых систем PubMed, Google Scholar, BioMed Central проведен обзор публикаций (всего 64 статьи) отечественных и зарубежных исследователей, описывающих клинические проявления вторичного и третичного сифилиса. Описаны клинические наблюдения. Диагноз сифилиса устанавливался в соответствии со стандартами оказания специализированной медицинской помощи больным с ранним и поздним сифилисом, утвержденными приказами Минздравсоцразвития от 17.01.07 № 43, от 08.12.06 № 829 клиническими рекомендациями Российского общества дерматовенерологов и косметологов (РОДВК) (2015), на основании эпидемиологического анамнеза, клинических проявлений, обнаружения бледной трепонемы в образцах, полученных из очагов поражений, с помощью микроскопического исследования в темном поле зрения, серологических методов диагностики.
Сифилиды в ПР — единственные проявления вторичного сифилиса у 6,8% больных. Вторичный свежий сифилис имеет проявления в ПР у 32,3% больных, вторичный рецидивный — у ≥56,1% [4].
Розеолезные высыпания слизистой оболочки рта у больных вторичным сифилисом обычно сливаются в сплошные очаги поражения в области дужек, мягкого неба, миндалин (сифилитическая эритематозная ангина). Пораженная область имеет застойно-красный цвет, иногда с медным оттенком, резкие границы. Слизистая оболочка пораженной области слегка отечна; больные ощущают неловкость при глотании, болезненность, субъективные ощущения часто отсутствуют. Разрешение эритематозной ангины начинается с центральной зоны [5].
Папулезный сифилид — самое частое клиническое проявление вторичного сифилиса на слизистых оболочках, чаще возникает на миндалинах, дужках, мягком небе (папулезная сифилитическая ангина); локализуется также на языке, слизистой оболочке щек, особенно по линии смыкания зубов, деснах, твердом небе. Сифилитическая папула на слизистой оболочке — плоская, слабоинфильтрированная, почти не возвышается, застойно-красного цвета, круглой формы, резко отграниченная, безболезненная. Вследствие мацерации, разрыхления папула в центральной части приобретает опалово-белый цвет, по периферии сохраняется насыщенно-красный цвет. При отторжении мацерированного эпителия, травматизации элементов формируются эрозивно-папулезный сифилид или папуло-язвенные элементы. При вторичном рецидивном сифилисе папулы могут сливаться, образуя очаги неправильных очертаний, или, разрастаясь, значительно возвышаться (широкие кондиломы).
Больной К., 30 лет. Сифилис вторичный рецидивный. На слизистой оболочке нижней губы слева — сгруппированные и частично слившиеся папулы серовато-белого цвета, некоторые папулы эрозированы, насыщенно-красного цвета (рис. 1 и далее).  Рис. 1. Больной К., 30 лет. Сифилис вторичный рецидивный. Эрозированные папулы внутренней поверхности нижней губы.
Рис. 1. Больной К., 30 лет. Сифилис вторичный рецидивный. Эрозированные папулы внутренней поверхности нижней губы.
Больной П., 19 лет. Сифилис вторичный рецидивный. Папула опалового цвета с ветчинным ободком на слизистой нижней губы. Папула-заеда округлых очертаний слева в стадии обратного развития. В анамнезе 2 эпизода стоматита неясного генеза, которые регрессировали без лечения, что можно расценить как нераспознанные проявления сифилиса на более ранних стадиях инфекции (рис. 2).  Рис. 2. Больной П., 19 лет. Сифилис вторичный рецидивный. Папула опалового цвета с ветчинным ободком на внутренней поверхности нижней губы.
Рис. 2. Больной П., 19 лет. Сифилис вторичный рецидивный. Папула опалового цвета с ветчинным ободком на внутренней поверхности нижней губы.
Папулы языка чаще всего встречаются на его спинке и боковых поверхностях. Нитевидные сосочки на спинке языка гипертрофируются либо атрофируются, папулы принимают форму больших кольцеобразных дисков. При атрофии сосочков образуются овальные, гладкие, блестящие очаги, располагающиеся чуть ниже уровня окружающей слизистой оболочки («лоснящиеся» папулы, бляшки «скошенного луга») [5].
Больная А., 38 лет. Сифилис вторичный рецидивный. Сгруппированные папулы в области спинки языка. Симптом «скошенного луга». Крупная папула округлых очертаний — в области красной каймы верхней губы справа с переходом на кожу (рис. 3).  Рис. 3. Больная А., 38 лет. Сгруппированные папулы в области спинки языка. Симптом «скошенного луга».
Рис. 3. Больная А., 38 лет. Сгруппированные папулы в области спинки языка. Симптом «скошенного луга».
Больная М., 38 лет. Сифилис вторичный рецидивный. Сгруппированные папулы твердого и мягкого неба опалово-белого цвета с застойно-красным ободком. Высыпаний в ротовой полости не замечала, субъективно не беспокоили (рис. 4).  Рис. 4. Больная М., 38 лет. Сифилис вторичный рецидивный. Сифилитическая папулезная ангина.
Рис. 4. Больная М., 38 лет. Сифилис вторичный рецидивный. Сифилитическая папулезная ангина.
S. Friuli, R. Crippa (2013) описывают 29-летнюю женщину, больную вторичным сифилисом, у которой высыпания на слизистой ПР, языке (безболезненные, со специфической ульцерацией) были расценены как признаки герпетического гингивостоматита, рецидивирующего афтозного стоматита, болезни Бехчета [6].
P. Carbone и соавт. (2015) описали 29-летнего больного вторичным сифилисом с безболезненными язвами на слизистой ПР, окруженными белым налетом, которому первоначально диагностирован кандидоз ПР [7].
Пустулезный сифилид при вторичном сифилисе на слизистых оболочках встречается редко и обычно является признаком злокачественного течения заболевания; в динамике развития приобретает язвенный характер и при локализации на красной кайме губ может оставлять стойкий косметический дефект [8]. Пустулезный сифилид представлен различными по глубине и очертаниям язвами с подрытыми или крутыми краями, гладким или изрытым дном. Клинически распознать специфический процесс сложно, помогают наличие других проявлений сифилиса и положительные серологические трепонемные реакции. Пустулезные сифилиды в области лица могут иметь следующие клинические формы: угревидную, импетигинозную, форму сифилитической эктимы, оспенновидную форму, «сифилитической рупии» [9].
Угревидный сифилид представляет собой фолликулярную папулу, на вершине которой имеется пустула диаметром 0,2—0,3 см конусообразной формы. Гнойный экссудат довольно быстро ссыхается в желтовато-бурую корку, после отторжения которой можно увидеть едва заметные вдавленные пигментированные рубчики. По клинике напоминает вульгарные угри, отличаясь от последних меньшей остротой воспаления [9].
Основным морфологическим элементом импетигинозного сифилида является папула, в центре которой через 3—5 дней происходит образование слоистой поверхностно-расположенной корки. Отдельные импетигинозные элементы могут сливаться в более обширные бляшки, поверхность которых, освобожденная от корок, представляется сочной, вегетирующей, красного цвета — фрамбезиформный сифилид. Syphilis framboesi—formis — разновидность сифилитического импетиго, при котором сифилид приобретает вид «ягоды малины» [10].
Больной Н., 36 лет. Вторичный свежий сифилис на фоне ВИЧ-инфекции. Обильные диффузно расположенные папулезные высыпания застойно-красного цвета, папулы-заеды слева, единичные поверхностные корки бурого цвета периоральной области — остаточные проявления сифилитического импетиго (рис. 5).  Рис. 5. Больной Н., 36 лет. Вторичный свежий сифилис на фоне ВИЧ-инфекции. Обильные папулы застойно-красного цвета, папулы-заеды слева. Остаточные проявления сифилитического импетиго.
Рис. 5. Больной Н., 36 лет. Вторичный свежий сифилис на фоне ВИЧ-инфекции. Обильные папулы застойно-красного цвета, папулы-заеды слева. Остаточные проявления сифилитического импетиго.
Сифилитическая эктима является обычно признаком поздних рецидивных форм сифилиса и возникает не ранее чем через 0,5 года и позже после начала заболевания. Морфологически представлена глубокой язвой, покрытой мощной коркой, которая как бы погружена в кожу. Краевой валик инфильтрата имеет багрово-синюшный цвет. Часто корка отстоит от краевого валика, вследствие чего образуется периферическая полоска язвенной поверхности. Заживление происходит с образованием рубца [9].
Рост частоты поздних форм сифилиса в последние годы, злокачественное течение сифилиса на фоне ВИЧ-инфекции делают возможным увеличение числа больных с проявлениями третичного сифилиса, редкой сегодня формы инфекции. Имея структуру инфекционной гранулемы, сифилиды третичного периода (гуммы, бугорки) вызывают деструктивные поражения систем и органов человека; при этом сифилиды часто локализуются на голове с поражением кожи, слизистых оболочек, плоских костей черепа [11].
Гуммозный сифилид обычно солитарный. Вначале образуется безболезненный узел, который постепенно увеличивается, а затем вскрывается. После отделения стержня гуммозная язва имеет кратерообразную форму, плотные края, безболезненна. После очищения язвы от некротических масс на дне появляются грануляции, инфильтрированные края уплощаются, размягчаются. Формируется стойкий втянутый в центре звездчатый гиперпигментированный рубец. Гуммозные инфильтрации возникают самостоятельно (например, диффузный гуммозный глоссит) либо в результате слияния нескольких гумм. Эти очаги имеют стадийность развития солитарной гуммы. Образовавшиеся в нескольких местах изъязвления сливаются, образуя обширную язву с фестончатыми полициклическими краями. Язвы заживают рубцом. При локализации на небе нередко образуется перфорация, сохраняющаяся после завершения процесса [12].
В последние годы увеличивается число больных манифестным сифилисом, что связано в том числе с неблагоприятной эпидемиологической ситуацией по ВИЧ-инфекции. На фоне иммунодефицитного состояния сифилис протекает злокачественно: высыпания склонны к изъязвлению, чаще регистрируются папуло-пустулезные сифилиды, отмечается укорочение сроков манифестации проявлений третичного сифилиса. Своевременная диагностика способствует предотвращению поздних инвалидизирующих форм сифилиса.
Таким образом, сифилис — одно из заболеваний, при лечении которых важна преемственность в работе врачей разных специальностей, в том числе врачей-стоматологов.
Авторы заявляют об отсутствии конфликта интересов.
*Тел.: +7(950)657-1979
Источник
Гнойная ангина у детей
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Каждый вид заболеваний обладает общей симптоматикой, но имеет свои особенности. Гнойная ангина у детей довольно просто определяется на вид – на миндалинах появляются характерные гнойничковые поражения серо-желтого цвета. Гнойнички могут выглядеть как мелкая сыпь либо сливаться в крупные очаги поражения.
Ангина, или тонзиллит — самое распространенное заболевание среди детей любого возраста. Его провоцируют патогенные микроорганизмы (пневмококки, стафилококки, аденовирусы, стрептококки), чаще всего поражаются именно миндалины.
Ангину разделяют на несколько видов: герпетическая, гнойная, некрозная, катаральная.
Такой вид тонзиллита разделяют на лакунарную и фолликулярную.
Гнойная ангина обычно поражает детей дошкольного и младшего школьного возраста и протекает довольно тяжело.
Заболевание начинается с першения в горле, болезненности при глотании, слабости, повышения температуры до критических отметок. Также может появиться кашель, насморк, отечность и болезненность миндалин, лимфоузлов.
Еще одним спутником болезни является суставная и мышечная боль, а также боли в сердце. Кроме этого, у малыша появляется неприятный запах изо рта и сероватый налет на языке.
[1], [2], [3], [4], [5], [6]
Причины гнойной ангины у детей
Гнойная ангина у детей чаще всего возникает по вине бактерий (стафилококков, пневмококков, диплококков, стрептококков и пр.). Все эти микроорганизмы в небольшом количестве присутствуют в носоглотке каждого человека, что является нормой.
К заболеванию может привести повышенная активность патогенной микрофлоры, которая может быть спровоцирована вирусами гриппа, аденовирусами, а также ослабленным иммунитетом.
Ее обычно провоцируют микробы, обитающие на миндалинах и слизистой горла, поэтому после удаления миндалин болезнь практически не развивается.
Кроме этого, существует ряд факторов, которые могут увеличить вероятность развития гнойной ангины у детей: переохлаждение, резкие смены климата, загрязненный воздух, сырость, отравления организма разного рода, чрезмерное пребывание на солнце, плохие условия проживания, нездоровое питание, усталость.
[7], [8], [9], [10]
Симптомы гнойной ангины у детей
Гнойная ангина у детей имеет несколько основных симптомов, среди которых общая слабость, боли и першение в горле, трудности при глотании, высокая температура (до 400С).
При осмотре горла можно заметить увеличенные миндалины, гнойный налет на них. В тяжелой форме налет поражает всю поверхность миндалин. Следует отметить, что в первые сутки после заболевания могут быть просто увеличенные миндалины.
Гнойная ангина у детей грудного возраста может возникнуть из-за переохлаждения, особенно, если иммунитет малыша не достаточно натренирован. Большинство патогенных организмов, которые провоцируют болезнь, в норме присутствуют в организме, но неблагоприятные факторы, такие как переохлаждение, переутомление, неправильное питание, могут активизировать рост бактерий.
У годовалого ребенка она может развиться после вирусной инфекции или из-за аденоидов.
Частая гнойная ангина у детей может возникать при ослабленном иммунитете, особенно на фоне нездорового питания, малоактивного образа жизни.
Кроме того, одной из причин патологии могут стать частые простудные заболевания или наличие хронического очага воспаления, чаще всего в носоглотке (синусит, гайморит, отит, аденоиды, кариозные зубы).
Частые заболевания, интоксикация организма, вызванная тонзиллитом, в значительной степени наносят удар по иммунитету, поэтому крайне важно уделять внимание восстановительному периоду (достаточный сон, полноценное питание, прогулки на свежем воздухе). Если в период восстановления организма малыш переохладиться, будет плохо кушать, мало отдыхать, то повышается вероятность частых повторных эпизодов развития ангины.
Осложнения после болезни тяжело поддаются лечению. Среди частых осложнений, которые могут появиться после тонзиллита это заражение крови, заболевания сердца, почек, ревматизм, артрит, токсический шок.
При повторном развитии патологии или при неполном лечении у ребенка могут появиться хронические воспалительные заболевания. Стоит также отметить, что длительный прием антибиотиков приводит к снижению защитной функции организма.
Диагностика гнойной ангины у детей
Гнойная ангина у детей диагностируется в первую очередь на осмотре у специалиста. У ребенка краснеют глаза, лицо (что характерно для высокой температуры), на языке появляется налет, губы становятся сухими, миндалины увеличенными, покрасневшими. Язык может приобрести ярко-малиновый оттенок. Также при прощупывании врач может выявить увеличенные и болезненные лимфоузлы, учащенный пульс.
Для подтверждения диагноза назначаются дополнительные анализы (крови, мочи, мазки из зева), которые помогут определить возбудителяи назначить эффективное лечение.
При недолеченном заболевании гнойная ангина переходит в хроническую форму, при которой клинические симптомы не настолько сильны выражены (обычно наблюдается тошнота, расстройство стула, увеличение некоторых лимфоузлов, не высокая температура, плохой аппетит).
[11], [12], [13], [14], [15], [16]
Лечение гнойной ангины у детей
Как уже говорилась, гнойная ангина у детей разделяется на фолликулярную и лакунарную. Обе формы заболевания сильно ухудшают самочувствие малыша. Одним из отличий фолликулярного тонзиллита является желтые гнойнички на миндалинах, при лакунарной форме поражаются лакуны, расположенные между миндальными долями, гнойнички в этом случае имеют бело-желтый оттенок.
Лечение в обоих случаях практически одинаковое, основной задачей является правильно подобрать антибактериальный препарат.
При тонзиллите специалист должен назначить посев, который определит чувствительность микроорганизмов, спровоцировавших болезнь, к тому или иному препарату.
В очень тяжелых состояниях или при невозможности сделать бактериальный посев. Назначаются антибиотики широкого спектра действия.
Как правило, детям от 1 до 3 лет назначается стационарное лечение под наблюдением специалиста, также основанием для помещения в стационар является тяжелое состояние ребенка, сопутствующие заболевания.
При высокой температуре назначаются жаропонижающие средства (парацетамол, ибупрофен и пр.), при высокой температуре (более 38,50С) нужно дать малышу жаропонижающее и вызвать скорую помощь. Маленьким детям назначаются препараты в виде сиропа или сечей, страшим – в виде сиропа или таблеток.
Другие препараты для лечения ангины назначает специалист, обычно сюда входит антибактериальный препарат, средства для местного воздействия (ингаляционные спреи, таблетки для рассасывания, растворы для полоскания и пр.), а также витаминно-минеральный комплекс.
Из антибиотиков часто назначаются пенициллин, феноксиметил, кларитромицин, амоксициллин, эритромицин. В первую очередь назначаются антибиотики пенициллиновой группы, если на эти препараты есть аллергия или возбудитель не чувствителен к ним, назначаются препараты из макролидовой группы (эритромицин). Цефалоспориновые препараты (цефтриаксон) назначаются в случае, когда первые две группы не показали должного эффекта или у возбудителя выявлена устойчивость к антибиотикам данной группы.
Курс приема антибиотиков обычно – 7-10 дней.
При тонзиллите не рекомендуется ставить согревающие компрессы на горло, поскольку приток крови к очагу поражения может спровоцировать распространение инфекции по организму.
Полоскание горла относят к одному из основных методов лечения. Готовить растворы для полоскания можно самостоятельно или приобрести смесь в аптеке.
Часто при ангине назначается содовый раствор с добавлением соли и йода, которые помогает снизить болевые ощущения (200мл воды, по 1 ч.л. соли и соды, несколько капель йода). Полоскание содовым раствором можно проводить пять раз в день. Для полосканий хорошо подходит раствор фурацилина, который можно использовать неограниченное число раз.
Хорошо помогает раствор с настойкой прополиса (200мл воды и несколько капель настойки), раствор марганца (200мл воды и марганец на кончике ножа), стоматодин, настойка эвкалипта (15 капель, 200 мл воды).
Педиатры рекомендуют полоскать горло как можно чаще, при этом чередовать растворы.
При гнойной ангине полоскания помогают убрать гной с миндалин, который отравляет кровь и снижает эффективность препаратов, кроме того, гнойнички приводят к сильной интоксикации организма.
Также при тонзиллите рекомендуется обильное теплое (не горячее) питье. Давать малышу можно компот из сухофруктов, чай с малиной, медом или лимоном. Теплые напитки не только помогут согреть и смягчить больное горло, но и вывести токсины из организма. Если нет температуры, на ночь можно дать теплое молоко с медом и сливочным маслом, который смягчит горло и снимет воспаление.
Профилактика гнойной ангины у детей.
Для профилактики рекомендуется повышать защитные функции организма и следовать принципам здорового образа жизни – прогулки на свежем воздухе, физическая активность, здоровое и сбалансированное питание, употреблять больше овощей, фруктов (при необходимости, можно пропить курс витаминно-минерального комплекса).
Также необходимо не переохлаждаться, держать горло в тепле.
Прогноз гнойной ангины у детей
Гнойная ангина у детей протекает в тяжелой форме и может привести к осложнениям. Поэтому после выздоровления рекомендуется пройти обследование (электрокардиограмму, сдать анализы крови, мочи), также стоит проконсультироваться с такими детскими специалистами, как иммунолог, нефролог, ревматолог.
Как правило, при своевременно начатом и полном лечении ребенка, болезнь полностью проходит. Если лечение не было доведено до конца, то тонзиллит может перейти в хроническую форму и привести к ряду осложнений.
Гнойная ангина у детей распространенная патология, которая требует обязательного лечения. Заболевание представляет опасность для здоровья малыша своими осложнениями, как ранними (отит, абсцессы), так и отдаленными (ревматизм, артрит и пр.)
Источник