Ревматоидный артрит как осложнение хронического тонзиллита
Содержание статьи
Оториноларинголог, хирург, онколог, сурдолог. Кандидат медицинский наук.
Хронический тонзиллит — это общее инфекционно-аллергическое заболевание с местными проявлениями в виде стойкого хронического воспаления миндалин, характеризующегося рецидивирующим течением и возникающего чаще как осложнение инфекционной патологии.
Хронический тонзиллит — это состояние небных миндалин, при котором утрачиваются их естественные защитные функции и они становятся хроническим очагом инфекции, интоксикации и аллергизации организма. Хронический тонзиллит способен вызывать и поддерживать множество заболеваний, таких, как ревматизм, миокардит, гломерулонефрит, пиелонефрит и т.д. Хронический тонзиллит или способствует их развитию, или отрицательно влияет на их течение.
При изучении флоры в лакунах и на поверхности небных миндалин выявлено более 30 сочетаний различных форм микробов. Основными возбудителями хронического тонзиллита является гемолитический стрептококк, зеленящий стрептококк, энтерококк, стафилококк, аденовирусы.
Ревматизм — токсико-иммунологическое системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе, развивающееся у предрасположенных к нему лиц в связи с острой инфекцией, вызванной ß-гемолитическим стрептококком группы А, преимущественно в возрасте 7-15 лет.
В настоящее время убедительно доказано, что возникновение ревматизма и его рецидивы связаны с ß-гемолитическим стрептококком группы А (тонзиллит, фарингит, стрептококковый шейный лимфаденит).
В типичных случаях ревматизм, особенно при первой атаке, начинается в школьном и подростковом возрасте спустя 1-2 недели после перенесенной острой или обострения хронической стрептококковой инфекции (ангины, фарингита). Затем болезнь вступает в «латентный» период (продолжительностью от 1 до 3 недель), характеризующийся бессимптомным течением или легким недомоганием, артралгиями, иногда субфебрильной температурой тела. В этом же периоде возможно увеличение СОЭ, нарастание титров АСЛО, антистрептокиназы, анитстрептогиалуронидазы. Второй период болезни характеризуется выраженной клинической картиной, проявляется кардитом, полиартритом, другими симптомами и изменениями лабораторных показателей.
Более характерен для первичного ревматизма, в его основе — острый синовит. Основные симптомы ревматического полиартрита: сильные боли в крупных и средних суставах (симметрично), чаще коленных и голеностопных, припухлость, гиперемия кожи в области суставов, резкое ограничение движений, летучий характер болей, быстрый купирующий эффект нестероидных противовоспалительных препаратов, отсутствие остаточных суставных явлений.
Рассмотрим клинический случай больной Б., 1974г.р., находившейся на лечении в ЛОР-отделении ЦРБ г. Железнодорожный с ___06.02.2008г по 15.02.2008г. Поступила с жалобами на частые ангины (до 5-6 раз в год), постоянное першение, дискомфорт в горле при глотании, повышение температуры тела до 37.5С, на боли и скованность во всех суставах верхних и нижних конечностей, ограничение движений, затруднение открывания рта, слабость.
Из анамнеза известно, что в возрасте 6 месяцев перенесла ангину. В дальнейшем ангины повторялись до 6 раз в год. Ревматоидным артритом страдает с 2-х летнего возраста, по поводу чего неоднократно проводились курсы противовоспалительной терапии с кратковременным эффектом. Болезнь прогрессировала, в процесс были вовлечены практически все суставы. В 15-летнем возрасте перенесла синовэктомию правого коленного сустава, в 1990г- остеотомию левого бедра, артропалстику, в 1994г- эндопротезирование левого тазобедренного сустава, в 1996г- левого коленного сустава. В 1998г перенесла резекционную артропластику правого локтевого сустава. Получала системную противовоспалительную терапию. Осмотрена ЛОР- врачом, установлен диагноз: Хронический декомпенсированный тонзиллит, рекомендована двусторонняя тонзиллэктомия.
При поступлении: состояние средней степени тяжести. Температура тела- 37.2С. Передвигается с помощью костылей. Лор- статус: открывание рта затруднено из-за артрита верхнечелюстного сустава. При фарингоскопии: слизистая ротоглотки умеренно гиперемирована. Небные миндалины 1 степени гипертрофии, спаяны с отечными небными дужками, лакуны широкие, при надавливании определяются обильные гнойные пробки.
В анализах крови- СОЭ-75 мм/ч, АСЛО- 250.0, СРБ- 120.0, РФ- 13 ед/мл.
12.12.08г под местной инфильтрационной анестезией произведена двусторонняя тонзиллэктомия с техническими сложностями. Послеоперационный период без особенностей. Получала общую и местную противовоспалительную терапию. На 2-е сутки после операции проводилась лазеротерапия аппаратом .Осмотрена в динамике через 3 месяца: отмечается улучшение общего состояния, нормализация температуры тела, ремиссия ревматоидного артрита, открывание рта улучшилось, небные ниши чистые, без признаков воспаления. В анализах крови показатели стабилизировались до нормы.
Хронический тонзиллит часто приводит не только к многим соматическим заболеваниям, но и к инвалидизации больных, как в нашем случае.
Авторы : Д.М. Мустафаев, Т.В. Козырькова, Н.У. Адильханова, А.Н. Юсупов
Источник
Осложнение после ангины, болят все суставы
3358 просмотров
6 мая 2019
Добрый день! Меня зовут Ирина. мне 45 лет.
05.04 заболела лакулярной ангиной. 3 дня была температура 39.5. Лечилась первый день Ципролет, затем ставила уколы Цефтриаксон 3 дня. Ну и как водится, температура спала, состояние улучшилось — вышла на работу.
16.04 заболели тазобедренные суставы, с трудом вставала со стула, с трудом ходила. Затем подключились и коленные и плечевые.
Сходила к терапевту, назначил Дексаметазон 4мг 5 дней. Уколы ставить перестала и заболело все снова. Сейчас пью таблетки Ацеклофенак Велфарм 100мг 2шт. 2раза в день. Улучшения нет. Ревматолога в городе нет! Помогите пожалуйста!
На сервисе СпросиВрача доступна консультация ревматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
ЛОР, Детский ЛОР
Здравствуйте.
Необходимо сдать общий анализ крови, мочи, С-реактивный белок, ревматоидный фактор, АСЛО.
Акушер, Гинеколог, Детский гинеколог
Здравствуйте
Анализы какие-то сдавали?
Ревмопробы обязательно нужно сдать
Анестезиолог-реаниматолог, Терапевт
Добрый день. Плюс к предыдущим комментариям еще экг и узи сердца обязательно.
Педиатр
Здравствуйте! Сделайте ревмопробы оак.
Ифа цмв вэб впг токсоплазма хламидии микоплазма ig g m
Ирина, 6 мая 2019
Клиент
Маргуба, добрый день! Анализы сдавала ОАМ еще не знаю, ОАК в норме, ЭКГ тоже в норме (так терапевт говорит) С-реактивный белок 7.21+, Ревматоидный фактор 8.4. R-графия плечевых суставов -Коксартроз 1ст, плечевых Артроз 1ст. Коленные суставы патологии не выявлено!
Педиатр, Терапевт
Здравствуйте необходимо здать кровь на ревмапробы и с — реактивеый белок
Хирург
Ирина, здравствуйте !
Вполне возможно, что , тонзиллит , как хронический очаг инфекции спровоцировал возникновение ревматического полиартрита. Надо помнить, что ревматизм опасен не только для суставов но и для сердца!
У ревматологов имеется поговорка : «ревматизм лижет суставы и грызёт сердце» .
Вам необходимо в первую очередь исключить именно его. Для этого необходимо :
-общий анализ крови, мочи, биохимический анализ крови, анализ крови на «С» реактивный белок и ревматоидный фактор ;
— мазок из зева на микрофлору ( альфа и бетта гемолитический стрептококки );
— экг, эхокардиография.
По поводу лечения . Думаю , Вас рановато перевели на Дексаметазон !
Если воспаление в горле стихло и горло уже не болит, то можно ограничиться обработкой зева раствором Мирамистина, 2 раза в день.
А лечение суставов без уколов будет сложно. Но уколы делаются внутримышечно, труда не составит!
Привожу схему лечения :
— ГЕНИТРОН 15МГ. ВНУТРИМЫШЕЧНО, 1 РАЗ В ДЕНЬ, 6 ДНЕЙ ;
— ГЕНИТРОН 15МГ., ПО 1 ТАБЛЕТКЕ 1 РАЗ В ДЕНЬ, С СЕДЬМОГО ДНЯ, 2 НЕДЕЛИ ;
— ОМЕЗ, 20 МГ., ПО 1 ТАБЛЕТКЕ 2 РАЗА В ДЕНЬ, 3 НЕДЕЛИ ;
— ДОЛГИТ КРЕМ, НАНОСИТЬ НА ОБЛАСТЬ БОЛЬНЫХ СУСТАВОВ 2 РАЗА В ДЕНЬ, 10 ДНЕЙ.
Антибиотики только после выявления флоры в мазке из зева и определения их чувствительности к антибиотикам !
Удачи Вам !
Повода для паники у Вас нет !
Лечение Вам поможет, Вам будет лучше !
Возникнут вопросы, — напишите !
Ирина, 6 мая 2019
Клиент
Яков, добрый день! Анализы сдавала ОАМ еще не знаю, ОАК в норме, ЭКГ тоже в норме (так терапевт говорит) С-реактивный белок 7.21+, Ревматоидный фактор 8.4. R-графия плечевых суставов -Коксартроз 1ст, плечевых Артроз 1ст. Коленные суставы патологии не выявлено!
Хирург
Ревматоидный фактор у Вас в норме, а «С» РБ немного повышен. Скорее всего его повышение было более значительным, уже стало снижаться после проведенного лечения !
Если у Вас обнаружены явления артроза тоже, то к рекомендованному мной лечению я добавляю:
ХОНДРОГАРД, 200 МГ., ВНУТРИМЫШЕЧНО, ЧЕРЕЗ ДЕНЬ № 20. Его Вы начнёте делать после того как завершите уколы ГЕНИТРОНА ( С СЕДЬМОГО ДНЯ ).
Педиатр, Кардиолог
Здравствуйте! Сдайте анализ крови на с-реактивный белок,ревма-пробу.
Ревматолог
Надо проходить обследование по ревматологии и выяснять природу артрита. Общий анализ крови, БАК ( СРБ, РФ, о.белок, асло, АСТ, АЛТ, мочевина, креатинин, антиЦЦП, ИФА к хламидия трахоматис) после этих анализов будет более менее понятно, куда двигаться дальше. Одышка при ходьбе, сыпь на теле, температура, что-то сейчас есть?
Ирина, 6 мая 2019
Клиент
Екатерина, добрый день! Одышка есть, но не сильная, сыпи и температуры нет! Есть сильная боль при движении и в положении лежа, когда сижу все в покое, ни чего не болит. И интересно,что болит не плечевой сустав, а ниже сантиметров на 10.
Ревматолог
Посмотрела ваши уточнения по анализам, надо доделывать остальное. Ревматизм тут вряд-ли будет, жалобы не те. Но если есть одышка при ходьбе, которая усилилась после ангины, надо смотреть УЗИ сердца. Но повторюсь, по жалобам это не похоже на ревматизм.Ревматоидный артрит к ангинам не имеет особого отношения. Если тут и будет виновата ангина, то только как пусковой фактор ( так же как и любой другой стресс типа операции может запустить аутоимунные заболевания). В целом надо смотреть аццп, больше похоже на дебют ревматоидного артрита. И лечение надо уже подбирать, сразу после анализов. Сдадите, пишите сюда, посмотрим.
Ревматолог
По снимкам там ничего особенного, лечить это не надо, артроз 1 ст это практически норма. На этой стадии артрита в принципе снимки делать было абсолютно бесполезно, они не информативны.
Педиатр
Здравствуйте Сдайте ревмопробы
Кровь на вэб ЦМВ Впг токсоплазму микоплазмы и хламидии трахоматис методом ИФА igg м
РПГА на иерсиниоз псевдотуберкулез
Ревматолог
Опишите подробнейшим образом жалобы. То, что болит при движении и не болит в покое, не является артритом.
Ирина, 6 мая 2019
Клиент
Екатерина, еще раз добрый день!
И утром и ночью встаю нормально, боль есть, а скованности нет. За то сплю час лежа, час сидя. В лежачем положении болит все, не знаю куда и как положить ноги и руки. Сяду посижу, все проходит. Правая рука болит особенно жестко, от плеча до кисти. Держать ей что-то вообще нет ни какой возможности. Хожу как медведь, переваливаясь с боку на бок.
Ревматолог
Основной вопрос, как вы встаете по утрам?
Ревматолог, Терапевт
Здравствуйте.
Советую Вам досдать Ig G к хламидиям и уреаплазме. Кроме ангины, что еще было?утренняя скованность присутствует? конъюнктивиты были?
Инфекционист
Здравствуйте! После перенесенной ангины возможно осложнение на суставы.необходимо сдать общий анализ крови.кровь на СР белок,ревматоидный фактор.Лучше проколоть внутримышечно диклофенак один раз в день в течение 5-7 дней.Затем перейти на применение найз 100х 2р.Не забывайте про желудок.Омез 1т на ночь.
По результатам обследования решить вопрос о коррекции лечения.
Педиатр
Целебрекс попейте 200 мг в сутки дней 10. Эзомепразол 20 мг*2 РД 3 недели.
Ревматолог
Это скорее неврологические проблемы. Раз утром нормально встаете, то никаких артритов нет тут. Ночные боли положения характерны для неврологических проблем с позвоночником. И дексаметазон неплохо снимает боли при неврологических проблемах. Вы писали про боли в тазобедренных суставах…боли в тазобедренных беспокоят в паху. А у вас явно будут неврологические боли сбоку в бедрах, ягодицах… посетите невролога.
Ревматолог
В целом надо сложные неврологические капельницы и, если после них не станет лучше, делать МРТ шейного и поясничного отделов позвоночника, смотреть в чем там беда.
Оцените, насколько были полезны ответы врачей
Проголосовало 4 человека,
средняя оценка 3.8
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Ревматизм
Так называемый ревматизм или острая ревматическая лихорадка (по новой терминологии) — это системное воспалительное заболевание соединительной ткани, при котором патологический процесс имеет тропность к оболочкам сердца и суставам.
Еще в начале 20 века под понятием «ревматизм» подразумевались практически любые болезни суставов — у врачей не было необходимости и возможности дифференцировать эти недуги, тем более что и набор целительных процедур не отличался разнообразием. Сегодня же в арсенале врача-ревматолога широкий выбор методов диагностики, позволяющих отличать ревматизм от множества других заболеваний ревматологического профиля, для каждого из которых существует своя стратегия лечения.
Ревматизм — это заболевание преимущественно детей в возрасте от 6 до 15 лет, причем страдает в данной возрастной группе только 1 ребенок из 1000.
Первичный ревматизм у взрослых пациентов наблюдается реже. По статистике, женщины в 2 — 3 раза чаще страдают от этой болезни, чем мужчины.
Ревматизм обычно начинается спустя некоторое время после стрептококковой инфекции носоглотки, а через несколько лет может превратиться в хроническое, неизлечимое заболевание. К счастью, только 1-3% пациентов, перенесших инфекцию, становятся жертвами ревматизма.

1
Консультация ревматолога

2
Консультация ревматолога
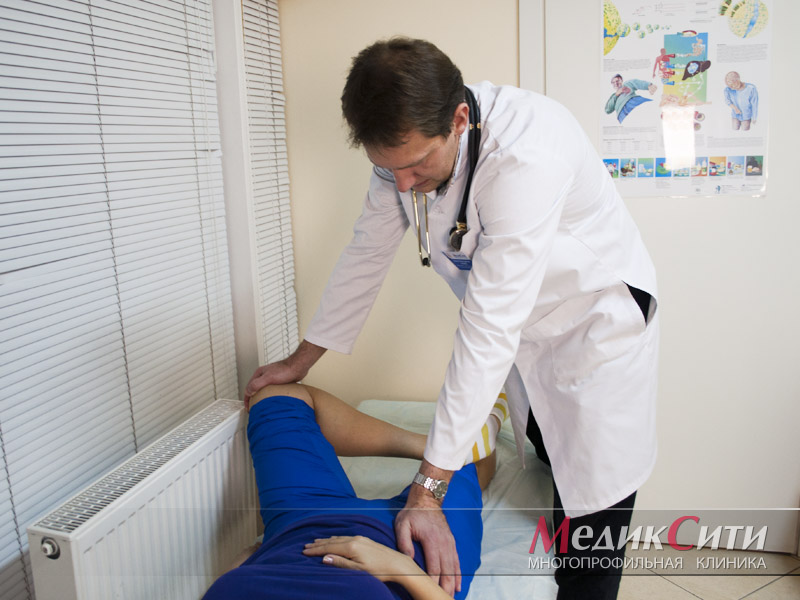
3
Консультация ревматолога
Причины ревматизма
Почему одни люди заболевают ревматизмом, а другие при тех же самых условиях нет? Больше шансов получить ревматизм у людей, часто болеющих лор-заболеваниями. В группе риска те, чьи родственники имеют данное заболевание, и те, у кого в крови обнаружился B-клеточный маркер D8/17.
Итак, факторы риска:
- стрептококковая инфекция (ангина, скарлатина, фарингит);
- дефекты иммунной системы, наличие аутоиммунитета;
- генетическая предрасположенность к заболеванию.
Клиническая картина ревматизма
Пусковым механизмом для развития ревматизма является попадание в организм стрептококка, в результате чего иммунная система начинает вырабатывать антитела для борьбы с инфекцией. Однако в самом организме, а именно в соединительных тканях и сердечной мышце, имеются такие же по структуре молекулы. В силу наличия этого фактора иммунитет начинает «воевать» со своими клетками. В итоге происходит поражение соединительной ткани, а это чревато пороками сердца и деформацией суставов.
Формы ревматизма
- кардиальная форма (сердечный ревматизм), когда поражаются все оболочки сердца (панкардит), миокард (миокардит), эндокард (эндокардит);
- суставная форма (ревматизм суставов);
- кожная форма;
- легочная форма (плеврит);
- ревматическая хорея (пляска святого Витта).
Симптомы ревматизма
Ревматизм имеет самые разнообразные проявления: поражение сердца, суставов, нервной и дыхательной системы. Через 2-3 недели после заболевания ангиной или фарингитом появляются первые признаки ревматизма: лихорадка, слабость, усталость, головная боль. У некоторых людей острый ревматизм начинается через 1-2 дня после переохлаждения, даже без связи с инфекцией.
Ревматизм сердца
Уже в начале заболевания начинаются боли в сердце, усиленное сердцебиение, одышка даже в состоянии покоя.
Ревматический полиартрит
При суставном ревматизме ног и рук появляются боли в коленных, локтевых, лучезапястных, плечевых суставах. Суставы отекают, активные движения в них ограничиваются. Как правило, после приема нестероидных противовоспалительных препаратов боли при ревматизме быстро проходят.
Кожный ревматизм
При кожном ревматизме повышается проницаемость сосудов. Поэтому на нижних конечностях появляются кожные высыпания.
Ревматический плеврит
Достаточно редкое проявление болезни. Основные симптомы: температура тела держится выше 38 градусов, сильные боли в области грудной клетки, сухой кашель, одышка, при аускультации можно услышать плевральный шум. Чаще заболевание ограничивается достаточно легкой формой плеврита.
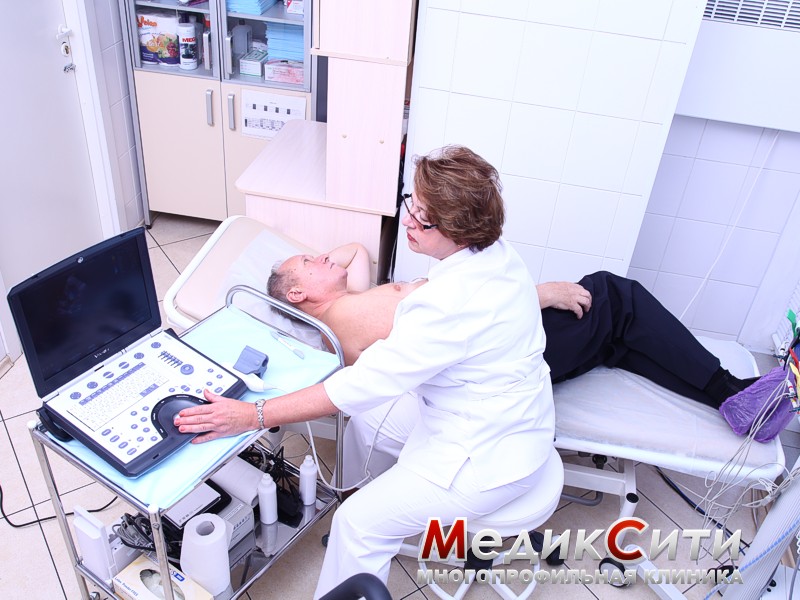

2
Эхокардиография с допплеровским анализом
3
Рентгенологическое исследование
Ревматические проявления поражения нервной системы
Иногда ревматизм может спровоцировать поражение мозговых оболочек, подкоркового слоя и мозгового вещества. Одно из проявлений заболевания — пляска Святого Витта. При этом осложнении происходит судорожное, непроизвольное сокращение мышц лица, туловища рук и ног. При резком сокращении голосовой щели может произойти удушье, что очень опасно для жизни человека.
Абдоминальный синдром
Этот вид осложнения характерен для детей и подростков. Сопровождается повышенной температурой тела, тошнотой, рвотой, болью в животе в виде схваток.
Ревматизм нельзя пускать на самотек или лечить, полагаясь на советы друзей и родственников, пусть даже знакомых с этим недугом. Потеря времени приводит к прогрессированию болезни и опасным осложнениям при ревматизме.Существует угроза развития мерцательной аритмии, миокардиосклероза. Возможно поражение легких, почек. А самое опасное — это тромбоэмболия (блокирование тромбом легочной артерии), которая может внезапно оборвать жизнь больного.
Диагностика ревматизма
При диагностике заболевания применяют следующие методы:
- ЭКГ;
- УЗИ сердца;
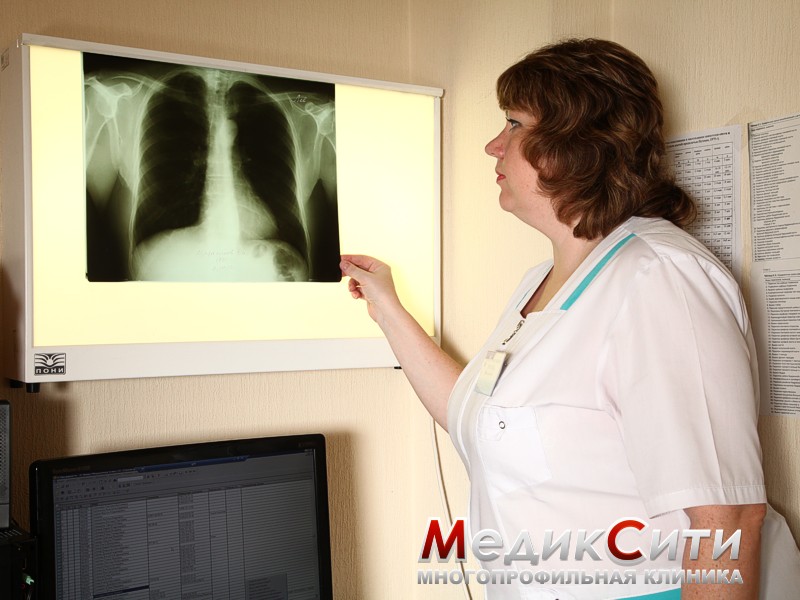
- рентгенологическое исследование (помогает увидеть изменение размера и формы сердца);
- общий анализ крови (может показать уровень СОЭ, анемию и др.);
- иммунологический анализ крови (появление С-реактивного белка, наличие стрептококковой инфекции).


2
Иммунологический анализ крови

3
Диагностика ревматизма в МедикСити
Лечение ревматизма
При лечении ревматизма используют различные виды терапии:
- назначение антибиотиков пенициллинового ряда помогает уничтожить стрептококк;
- применение нестероидных противовоспалительных препаратов (вольтарен, индометацин) уменьшает активность воспалительного процесса;
- назначение глюкокортикоидов (преднизолон) помогает предупредить воспаление сердца;
- назначение рибоксина, кокарбоксилазы (способствует улучшению обмена веществ в сердце).
Профилактика ревматизма
В зависимости от той цели, которую вы хотите достичь, может быть первичная и вторичная профилактика ревматизма.
В первичную входит возможность предупреждения болезни, и этот вариант касается людей, входящих в группу риска: ослабленных детей, пациентов с нарушенным иммунитетом и генетической предрасположенностью. Рекомендуются здоровый образ жизни — закаливание, правильное питание, занятия на свежем воздухе.
Вторичная профилактика предназначается для людей, уже перенесших ревматизм. Необходимо постоянно контролировать состояние своего здоровья и выполнять все предписания врача. Только так можно избежать осложнений при хроническом ревматизме.
Источник