Паратонзиллярный абсцесс
Содержание статьи
Паратонзиллярный абсцесс — острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания — односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости — абсцесстонзиллэктомия.
Общие сведения
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления — образования гнойной полости. Синонимические названия — «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность — заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
Паратонзиллярный абсцесс
Причины паратонзиллярного абсцесса
Основная причина развития — проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже — острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение — причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже — Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Патогенез
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек — происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
Классификация
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
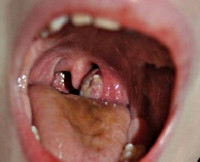
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже — непосредственно в дужке. Распространенность — 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Симптомы паратонзиллярного абсцесса
Первый симптом поражения околоминдаликовой клетчатки — резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром — лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры — тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
Осложнения
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение — аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета — зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева — смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения — высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Лечение паратонзиллярного абсцесса
Основная цель лечения на стадии отека и инфильтрации — уменьшение воспалительных изменений, при образовании абсцесса — дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию — опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз и профилактика
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный — полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Источник
Абсцесс горла
Осторожно — абсцесс! Вы знали, что небольшая припухлость в горле может быть смертельно опасной? Объясняем, как вовремя распознать абсцесс, и почему лучше идти к врачу при первых симптомах. Поможем вам при любых ЛОР-болезнях!
Навигация по странице:
- Виды абсцесса
- Заглоточный
- Паратонзиллярный
- Симптомы абсцесса глотки
- Причины абсцессов
- Воспалительные
- Травматические
- Диагностика
- Абсцесс горла у ребенка
- Лечение абсцесса горла
- Диета при абсцессе горла
- К чему может привести абсцесс глотки
- Профилактика
Абсцесс горла — это острое гнойное воспаление, локализующееся в глотке или заглоточном пространстве и поражающее ткани клетчатки. Чаще всего встречается у подростков от 15 лет и молодых людей до 35 лет.
Виды абсцесса
Различают заглоточный и паратонзиллярный абсцесс горла.
Заглоточный
Поражает клетчатку заглоточного пространства. Классифицируется по расположению:
- Гипофаренгильный — под корнем языка
- Мехофаренгиальный — между корнем языка и небной дужкой
- Эпифарингеальный — над небной дужкой
- Смешанный — сразу в нескольких частях заглоточного пространства
Паратонзиллярный
Возникает в заполненной гноем полости, располагающейся в околоминдаликовых участках. Это тяжелое осложнение запущенного тонзиллита, которое также называется флегмонозная ангина.
По стадии протекания различают 3 формы паратонзиллярных абсцессов:
- Отечная — ткани рядом с миндалинами отекают, но симптоматика гнойного воспаления пока не проявляется.
- Инфильтрационная — появляется боль, сильно повышается температура.
- Абсцедирующая — формируется гнойник.
Симптомы абсцесса глотки
Когда развивается абсцесс горла, симптомы такие:
- Сильно повышается температура — до 38-40 °С
- Болит горло — боль усиливается при жевании и повороте головы
- Сложно проглотить пищу или слюну — больные из-за этого часто отказываются от еды
- Увеличиваются шейные и подчелюстные лимфоузлы
- Голос становится гнусавым
- Затрудняется дыхание — по мере роста гнойника дыхательный просвет сужается
У некоторых больных на ранних стадиях наблюдается абсцесс горла без температуры. Также жар может упасть, если гнойник самостоятельно вскроется, и гнойные массы пойдут в ротовую полость. Если они пойдут в окологлоточное пространство, состояние больного ухудшится.
Причины абсцессов
Когда развивается абсцесс горла, причины могут быть воспалительными и травматическими.
Воспалительные
Чаще всего скопления гноя вызывает инфекция глотки. Абсцесс в горле может развиться на фоне:
- Запущенной ангины — особенно если у больного паратонзиллит
- Стрептококкового фарингита
- Других ЛОР-инфекций — отита, мастоидита, ринита, синусита
- Инфекционных болезней — гриппа, кори, ОРВИ, скарлатины, дифтерии
- Стоматологических инфекций — гингивита, кариеса, периостита
Травматические
При травмах абсцесс является не осложнением, а первичным заболеванием. Он может развиться, если повредить горло костью и другим инородным телом, неаккуратно провести бронхоскопию или гастроскопию.
Диагностика
Патология определяется путем визуального осмотра и фарингоскопии. Когда у пациента абсцесс, горло припухлое, клетчатка деформирована, на ней заметно шаровидное выпячивание. Если вам интересно, как выглядит абсцесс горла, фото помогут составить представление. Для дополнительной диагностики врачи назначают анализ крови, КТ шеи и другие обследования.
Абсцесс горла у ребенка
Для детей гнойные воспаления особенно опасны. У них часто ангины перерастают в околоминдалинный абсцесс. Поэтому нужно внимательно осматривать горло ребенка и лечиться только у врача.
Лечение абсцесса горла
Только отоларингологи знают, чем лечить абсцесс горла. Самостоятельно с этой проблемой не справиться — нужно обращаться к врачу. Обычно гнойник вскрывают и дренируют, чтобы убрать гной. Затем пациенту назначают медикаментозную терапию — антибиотики, анальгетики, жаропонижающие.
Диета при абсцессе горла
Чтобы лечение было эффективным, больному нужно правильно питаться. На время заживления раны рекомендуется исключить грубую пищу, острые блюда, маринады, алкоголь. Лучше отдавать предпочтение кашам и пюре. Еда и напитки не должны быть слишком горячими и ледяными — у них должна быть температура 35-40 градусов.
К чему может привести абсцесс глотки
Когда у человека абсцесс горла, лечение нужно начинать как можно раньше. Иначе могут развиться опасные осложнения:
- Флегмона шеи — гнойный процесс поражает глубокие слои клетчатки
- Гнойный менингит и абсцесс головного мозга — инфекция проникает в полость черепа
- Бронхопневмония и застойная пневмония — развивается из-за нарушений дыхания
- Удушье — происходит из-за блокирования дыхательного просвета
- Сепсис — инфекция попадает в кровь
- Кровотечения — гнойные массы поражают сосуды
Профилактика
Чтобы абсцесс не развился, нужно вовремя лечить воспалительные ЛОР-болезни, регулярно наблюдаться у отоларинголога. Также полезно следить за здоровьем ротовой полости, лечиться от гингивита, кариес и других заболеваний.
Запись на консультацию
Did you find apk for android? You can find new Free Android Games and apps.
Источник
Гнойная ангина
Когда небные миндалины (или попросту — гланды) инфицируются различными патогенными микроорганизмами, говорят об ангине (остром тонзиллите). Ее гнойная форма протекает наиболее тяжело.
Гнойной ангиной могут болеть как дети, так и взрослые. Пик заболеваемости приходится на осенне-зимний период.
Виды
По характеру структурных изменений и вовлечению в процесс небных миндалин выделяют следующие виды ангин:
- катаральную — без гноя, самая легкая форма;
- фолликулярную — с образованием гноя;
- лакунарную — также гнойная форма ангины;
В зависимости от возбудителя, вызвавшего инфекционный процесс в гландах, ангина может быть стрептококковой, стафилококковой, смешанной этиологии.
По течению заболевания ангина может быть легкой, средней и тяжелой степени.
Причины
Причинами заболевания являются:
- В-гемолитический стрептококк группы А (как правило);
- проникновение в миндалины стафилококков (отдельных или в сочетании со стрептококками);
- вирусы (вирус Коксаки, вирус герпеса);
- бледная спирохета (возбудитель сифилиса).
К предрасполагающим факторам развития болезни можно отнести:
- курение;
- ослабление защитных сил организма;
- переохлаждение;
- загазованность, запыленность окружающей среды;
- вредные условия труда (контакты с пылью, перепады температур);
- недостаток витаминов;
- неполноценное питание;
- жизнь в мегаполисах;
- использование общей с больным посуды.
Симптомы гнойной ангины
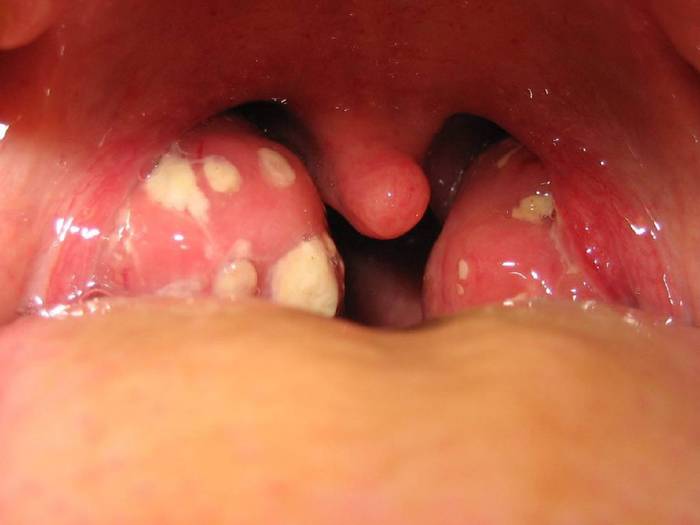
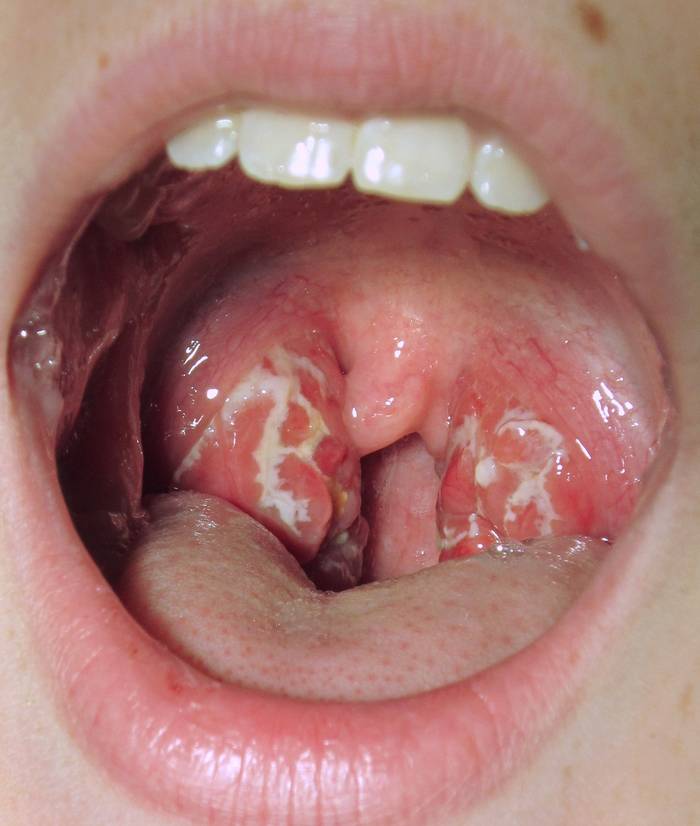
Гнойная ангина является достаточно серьезным заболеванием и протекает тяжело.
Инкубационный период ангины составляет от нескольких часов до двух суток. Болезнь начинается остро, и на первый план выступают признаки интоксикации организма. К ним относятся:
- повышение температуры тела (до 38-40°C);
- ломота во всем теле;
- головная ноющая боль без определенной локализации;
- слабость и вялость;
- снижение или отсутствие аппетита.
Кроме того, отмечается увеличение регионарных лимфатических узлов или лимфаденит (распухание подчелюстных, заушных, затылочных лимфоузлов).
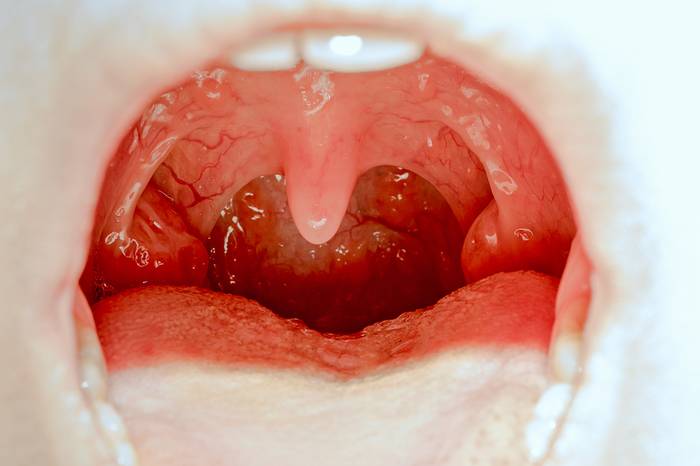
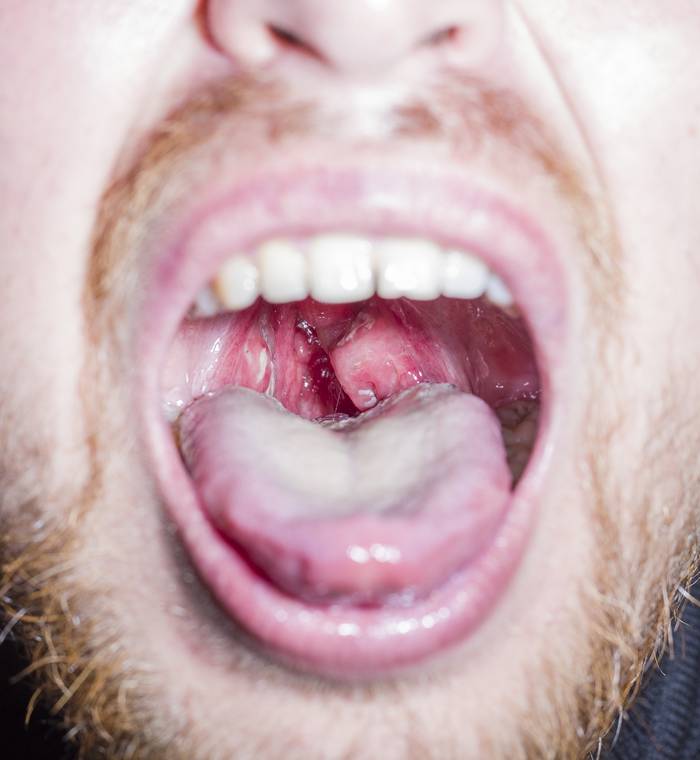
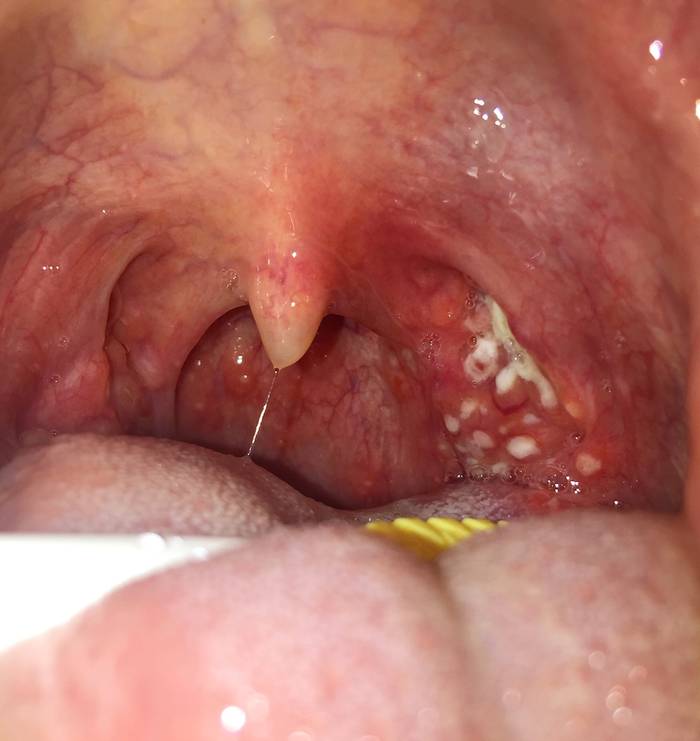
При осмотре горла видны ярко-красные укрупненные миндалины, на которых имеются расширенные фолликулы или лакуны с желтым (гнойным) содержимым. Гной, который истекает из лопнувших фолликулов или лакун, образует на миндалинах фиброзный налет, который легко удаляется тампоном.
Также больных могут беспокоить:
- боли в суставах и мышцах, в животе;
- учащенное сердцебиение;
- кашель;
- насморк.
В зависимости от степени отека и увеличения миндалин возникают боли в горле при глотании. В тяжелых случаях миндалины настолько гипертрофируются, что почти перекрывают глотку, больной не только не может глотать, ему даже трудно открыть рот.
Диагностика
Необходимо дифференцировать гнойную ангину и дифтерию, гнойную ангину и инфекционный мононуклеоз. Диагноз заболевания устанавливают по совокупности характерных жалоб и осмотра больного.
В обязательном порядке пальпируются регионарные лимфатические узлы и проводится фарингоскопия.
Фарингоскопия — это визуальный осмотр врачом полости рта и глотки с помощью медицинского шпателя, в процессе такого обследования обнаруживаются увеличенные лакуны и/или фолликулы с гнойным отделяемым и налетом на миндалинах.
Кроме того, назначается общий анализ крови, в котором определяются признаки воспаления (ускоренное СОЭ, увеличение количества лейкоцитов).
Для исключения дифтерии берется мазок со слизистой зева и носа, и проводится забор отделяемого с миндалин на посев и чувствительность к антибиотикам.
Лечение гнойной ангины
Лечением ангины занимается врач-отоларинголог, а в случае его отсутствия — врач-терапевт.
Как правило, больные с легкой и средней степенью тяжести заболевания лечатся амбулаторно, но возможна и госпитализация при выраженной интоксикации или появлении осложнений.
Пациенту назначается постельный режим, ограничение контактов и, особенно, разговоров с близкими.
Показано обильное теплое питье:
- фруктовые и ягодные морсы;
- минеральная вода без газа;
- некрепкий чай с лимоном.
Так как организм ослаблен, а сам больной затрудняется есть из-за неприятных ощущений при глотании, пища должна быть насыщенной витаминами, легкоусвояемой, теплой и мягкой по консистенции.
Обязательны полоскания горла теплыми, но не горячими растворами с антисептиками и отварами лекарственных трав. Для этого можно использовать:
- раствор соды, соли и йода;
- раствор фурацилина и хлоргексидина;
- слабый раствор марганцовки;
- отвары шалфея, ромашки, календулы и прочих трав.
Полоскания не только действуют дезинфицирующе, но и снимают отек миндалин, облегчают боли в горле.
Бесспорно, в лечении гнойной ангины нельзя обойтись одними полосканиями, поэтому обязательно назначаются антибиотики. Предпочтение отдается:
- антибиотикам пенициллинового ряда (амоксиклав, аугментин);
- цефалоспоринам 2 и 3 поколений (цефтриаксон, цефуроксим, цефикс);
- макролидам (азитромицин, сумамед).
Курс антибиотикотерапии составляет минимум 7 дней. Важно принимать препараты в течение трех дней после нормализации температуры.
Для снятия отека и купирования болей в горле назначаются нестероидные противовоспалительные средства (парацетамол, нурофен) и антигистаминные препараты (супрастин, кларитин).
Последствия и прогноз
Гнойная ангина опасна своими осложнениями, которые могут быть как поздними, так и ранними.
К ранним относятся:
- синусит;
- отит;
- ларингит;
- гнойный лимфаденит;
- абсцессы мягких тканей.
Позже могут развиваться:
- менингит;
- ревматизм;
- гломерулонефрит;
- полиартрит;
- пиелонефрит.
Прогноз при своевременном и качественном лечении заболевания благоприятный.
Принципы лечения, описанные в этой статье опираются на Стандарт первичной медико-санитарной помощи при остром тонзиллите.
Источник