Паратонзиллярный абсцесс
Содержание статьи
Паратонзиллярный абсцесс — острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания — односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости — абсцесстонзиллэктомия.
Общие сведения
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления — образования гнойной полости. Синонимические названия — «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность — заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
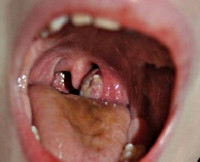
Паратонзиллярный абсцесс
Причины паратонзиллярного абсцесса
Основная причина развития — проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже — острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение — причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже — Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Патогенез
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек — происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
Классификация
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже — непосредственно в дужке. Распространенность — 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Симптомы паратонзиллярного абсцесса
Первый симптом поражения околоминдаликовой клетчатки — резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром — лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры — тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
Осложнения
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение — аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета — зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева — смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения — высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Лечение паратонзиллярного абсцесса
Основная цель лечения на стадии отека и инфильтрации — уменьшение воспалительных изменений, при образовании абсцесса — дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию — опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз и профилактика
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный — полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Источник
Паратонзиллярный абсцесс: причины заболевания, симптоматика, медицинская помощь
Дата публикации: 2015-04-01
Дата обновления: 2021-04-16
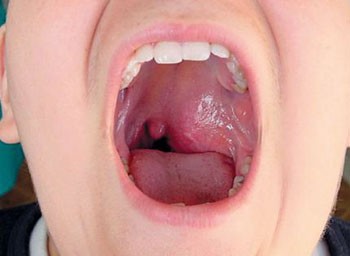
Причины возникновения и течение болезни
Развитие паратонзиллярного абсцесса происходит в несколько этапов. Сначала формируется паратонзиллит, потом следует флегмонозный (гнойный разлитой очаг) процесс и абсцедирование, происходит процесс самопроизвольного опорожнения гноя в пространство около миндалин или в полость глотки.
Причиной развития этого заболевания может быть нагноение миндалины при ангине или обострении хронического тонзиллита. Кроме того паратонзиллярный абсцесс может возникнуть из-за распространения гнойного процесса, который развился в десне при кариесе зубов, а также при затрудненном прорезывании восьмого зуба на нижней челюсти. В зависимости от места локализации очага, по аналогии с паратонзиллитом, абсцесс по расположению к небной миндалине может быть передним, задним, нижним и наружным.
Клиническая картина
Наблюдается боль в глотке, которая усиливается при глотании, повороте головы и кашле. Пациент испытывает затруднения при открывании рта, которое сопровождается резкой болью. Отмечается тризм (невозможность полностью открыть рот) жевательной мускулатуры. Больной вынужден отказываться от приема пищи и питья, боль мешает его нормальному сну.
Температура тела повышена, больные жалуются на слабость и недомогание. При проведении фарингоскопии определяется гиперемия (выраженная краснота) слизистой оболочки и инфильтрация одной половины мягкого нёба и нёбных дужек на стороне поражения.
Небная миндалина несколько смещена в здоровую сторону и напряжена. Лимфатические узлы, расположенные под челюстью и на шее несколько припухают. Из-за того, что мягкое небо почти неподвижно голос становится гнусавым. Наиболее часто встречаются околоминдальниковые абсцессы с передней и верхнепередней локализацией.
Диагностика
Учитывая жалобы лор пациентов и характерную для заболевания фарингоскопическую картину диагностика не вызывает сложности. Самым опасным считается боковой абсцесс, потому что воспалительный процесс может распространиться в окологлоточное пространство.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Лечение
При паратонзиллярном абсцессе показано оперативное (хирургическое) вмешательство. Вскрытие абсцесса выполняют через переднюю небную дужку, отступив от свободного края кнаружи 1-1,5 см в месте, где наблюдается наибольшее размягчение и выпячивание. В случае если определить место размягчения очень сложно, рекомендуется проводить разрез на середине линии, которая соединяет последний коренной зуб и основание язычка. Слизистую обрабатывают анестетиком и скальпелем делают разрез в месте наибольшего выбухания инфильтрата, длиной не более 1 см. При помощи корнцанга мягкие ткани раздвигают на глубину от 1 до 2 см. После того, как абсцесс будет вскрыт, назначают лечение, такое же как при фолликулярной и лакунарной ангине.
В случае если человек перенес паратонзиллярный абсцесс, то это является показанием к операции по полному удалению небных миндалин (двусторонней тонзилэктомии).
Запишитесь на приём прямо сейчас!
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Записаться
Хирургическое лечение этого заболевания дополняется медикаментозной терапией, которая включает в себя все компоненты, используемые при лечении паратонзиллита.
В случае если паратонзиллярные абсцессы часто рецидивируют или длительно не разрешается (не проходит) паратонзиллит, то выполняют абсцесстонзилэктомию (полное удаление небных миндалин).
Прогноз
При правильном лечении прогноз благоприятный.
Источник
Паратонзиллярный абсцесс (паратонзиллит, флегмонозная ангина)
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ: Перитонзиллярный абсцесс (J36)
Разделы медицины: Оториноларингология
Общая информация
Краткое описание
Утвержден протоколом заседания
Экспертной комиссии по вопросам развития здравоохранения
№ 18 МЗ РК от 19 сентября 2013 года
Паратонзиллит — это острое воспаление околоминдаликовой клетчатки, которое тесно связано с течением хронического тонзиллита.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: «Паратонзиллярный абсцесс (паратонзиллит, флегмонозная ангина)»
Код протокола:
Код(ы) МКБ-10
J36 Перитонзиллярный абсцесс
Сокращения:
КТ — компьютерная томография
ОАК — общий анализ крови
ОАМ — общий анализ мочи
СОЭ — скорость оседания эритроцитов
УЗИ — ультразвуковое исследование
ЭКГ — электрокардиограмма
Дата разработки протокола — апрель 2013 г.
Категория пациентов — пациенты с паратонзиллярным абсцессом.
Пользователи протокола: оториноларингологи, педиатры, врачи общей практики, хирурги.
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»
Классификация
Клиническая классификация
По локализации патологического процесса в околоминдаликовой клетчатке по Преображенскому Б.С.:
— передневерхний или супратонзиллярный;
— задний;
— боковой;
— нижний;
— двусторонний.
По клиническому течению:
— острый;
— хронический.
Стадии развития заболевания:
— отечно-инфильтративная;
— стадия абсцедирования;
— стадия обратного развития.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий:
1. ОАК.
2. ОАМ.
3. Соскоб на яйца глист (требование СЭС).
4. Микрореакция, RW.
Перечень дополнительных диагностических мероприятий:
1. Определение уровня глюкозы.
2. ЭКГ.
3. Флюорография.
4. Мазок на BL.
5. Диагностическая пункция паратонзиллярной клетчатки с целью определения наличия абсцедирования и уточнения локализации процесса.
6. Бактериологическое исследование отделяемого ротоглотки.
7. УЗИ шеи по показаниям.
8. R-скопия или КТ шеи по показаниям.
Диагностические критерии
Жалобы и анамнез:
— сильная боль в горле, чаще с одной стороны, с иррадиацией в ухо,;
— повышение температуры тела до 38-40оС;
— головная боль;
— симптомы интоксикации.
Физикальное обследование
Классическая триада паратонзиллярного абсцесса: обильное слюнотечение, тризм жевательной мускулатуры, гнусавость.
Лабораторные исследования
Картина, характерная для острого инфекционно-гнойного процесса в развернутом ОАК: лейкоцитоз со сдвигом влево, повышение СОЭ.
Инструментальные исследования
При фарингоскопии отмечается:
— асимметрия зева за счет инфильтрации гиперемированной слизистой оболочки небных дужек, небного язычка на соответствующей стороне, смещение небной миндалины в здоровую сторону;
— иногда несколько кверху и кнаружи от миндалины может просматриваться сквозь слизистую оболочку гнойное содержимое;
— воспаленное мягкое нёбо;
— увеличеные и болезненные регионарные лимфоузлы (особенно подчелюстные и шейные).
Показанием для консультации специалистов является дифференциальная диагностика с другими заболеваниями глотки и наличием осложнений:
— хирург;
— инфекционист;
— онколог по показаниям;
— гематолог по показаниям;
— дерматовенеролог по показаниям.
Дифференциальный диагноз
| Симптомы/ нозологии | Дифтерия зева | Моно нуклеоз | Рожа глотки | Лейкоз, агранулоцитоз | Опухоли глотки | Сифилис |
| Тризм | — | + | — | + | — | — |
| Сильная боль в глотке | — | + | + | + | _ | _ |
| Гипер емия, отечность | + | + | + отечность с блестящим фоном | + | _ | + одной миндалины |
| Температурная реакция | слабая | + | + | +выражена | _ | + |
| Лимфаденит | +, отек клетчатки шеи | + | + | +выраженный | + | + |
| Налеты На миндалинах | +за пределы миндалин | +за пределы миндалин | + | + | + | |
| Язвенно- некроти ческий процесс | + | — | — | Выраженный | + | + |
| Адено, гепато- Сплено мегалия | _ | + | _ | _ | — | _ |
| Гематологические изменения лейкоцитоз, СОЭ | + | + | + | + | + | — |
| Гиперлейкоцитоз, бластные клетки; лейкопения | _ | — | — | + | — | — |
| Моноцитоз | — | + | — | — | — | — |
| Реакция Вассермана | — | — | — | — | — | + |
| В мазке бациллы Лефлера | + | — | — | _ | — | — |
Онлайн-консультация врача
Посоветоваться с опытным специалистом, не выходя из дома!
Консультация по вопросам здоровья от 2500 тг / 430 руб
Интерпретация результатов анализов, исследований
Второе мнение относительно диагноза, лечения
Выбрать врача
Лечение
Цели лечения: санация и купирование очага воспаления в паратонзиллярном пространстве
Тактика лечения
Немедикаментозное лечение:
— постельный режим;
— диета — стол №1 или №0;
— обильное питье.
Медикаментозное лечение
На всех стадиях паратонзиллярного абсцесса обязательно назначение антибиотиков широкого спектра действия. При вскрытии абсцесса с целью обезболивания — лидокаин 10% аппликационно, растворы антисептиков — для обработки раны.
Для лечения и профилактики возникновения микоза при длительной массивной антибиотикотерапии — противогрибковые препараты.
Десенсибилизирующая или антигистаминная терапия.
С целью обезболивания — метамизол натрия в/м.
Другие виды лечения
Местное лечение, особенно в начальных стадиях развития паратонзиллярного абсцесса — назначают полоскания растворами настоек трав и антисептиков.
При регионарном лимфадените рекомендуется согреваюшие компрессы на ночь (лучше спиртовые: 1/3 спирта и 2/3 воды) и теплая повязка на шею днем, паровые ингаляции.
При затянувшихся лимфаденитах показано местное применение соллюкса, токов УВЧ.
Хирургическое вмешательство:
— вскрытие паратонзилярной клетчатки;
— абсцесстонзилэктомия.
Профилактические мероприятия:
— своевременная тонзилэктомия;
— комплексное лечение ангины и хронического тонзиллита.
Индивидуальная профилактика состоит:
— укрепление сопротивляемости организма, повышение его устойчивости к инфекционным воздействиям, к неблагоприятным условиям внешней среды;
— общее и местное закаливание: гимнастика, систематические занятия спортом, воздушные ванны, обтирания и душ с постепенным снижением температуры воды;
— санация полости рта, носа;
— рациональный режим труда и отдыха;
— сбалансированное питание.
Дальнейшее ведение:
— после перенесенного паратонзиллита в плановом порядке через 1-1,5 мес. рекомендуется оперативное лечение хронического тонзиллита — двухсторонняя тонзилэктомия.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
— отсутствие признаков воспаления глотки (полное исчезновение явлений острого тонзиллита и регионарного лимфаденита, стойкая нормализация температуры, отсутствие изменений со стороны внутренних органов);
— отсутствие послеоперационных осложнений (нормальные результаты контрольных анализов крови и мочи).
Препараты (действующие вещества), применяющиеся при лечении
| Лидокаин (Lidocaine) |
| Метамизол натрия (mizole) |
Группы препаратов согласно АТХ, применяющиеся при лечении
| (R06A) Антигистаминные препараты для системного применения |
| (R02AA) Антисептики |
| (J02) Противогрибковые препараты для системного применения |
| (J01) Противомикробные препараты для системного применения |
Госпитализация
Показания для госпитализации
Экстренная госпитализация при любых формах локализации процесса и в стадии абсцедирования.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Крючко Т.А., Ткаченко О.Я., Шпехт Т.В. Проблема тонзиллита в педиатрической практике // Современная педиатрия.- №2(42). -2012. — С.41-44. 2. Сидоренко С.В., Грудинина С.А., Филимонова О.Ю. и др. Резистентность к макролидам и линкозамидам среди Streptococcus pneumoniae и Streptococcus pyogenes в Российской Федерации // Клин. фармакол. тер. 2008. Т. 17. № 2. С. 1-4. 3. Leung AK, Newman R, Kumar A, et al. Rapid antigen detection testing in diagnosing group A beta-hemolytic streptococcal pharyngitis. Expert Rev Mol Diagn 2006 ; 6(5):761-6. 4. Гаращенко Т.И. Макролиды в терапии острого тонзиллита и его осложнений у детей // РМЖ. 2001. Т. 9. № 19. С. 812-6. 5. http 😐 www.dr-zaytsev.ru /lor disease /zabolevaniya -glotki/ 6. Джафек Б.У., Старк Э.К. Секреты оториноларингологии. М. — СПб.: 2001.- 624 с. 7. Пальчун В.Т., Крюков А.И. Оториноларингология: руководство для врачей — М. 2002.- 646 с. 8. Сергеев М.М., Воронкин В.Ф. Поликлиническая оториноларингология — СПб. 2002.-192 с. 9. Солдатов И.Б., Гофман В.Р. Оториноларингология — СПб.: ЭЛБИ, 2001.- 472 с. 10. В.К. Таточенко, М.Д. Бакрадзе, А.С. Дарманян . Острые тонзиллиты в детском возрасте: диагностика и лечение // Фарматека № 14 — 2009.
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
Кудайбергенова С.Ф. — д.м.н., доцент кафедры оториноларингологии КазНМУ им.С.Д.Асфендиярова
Рецензенты:
Есеналиева Р.Н. — к.м.н., зав.кафедрой ЛОР болезней КРМУ
Конфликт интересов:
Разработчик протокола не имеет финансовой или другой заинтересованности, которая могла бы повлиять на вынесение заключения, а также не имеет отношение к продаже, производству или распространению препаратов, оборудования и т.п., указанных в протоколе.
Условия пересмотра протокола: по истечению 5 лет с момента публикации.
Прикреплённые файлы
Мобильное приложение «MedElement»
- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Источник