Острый пострептококковый гломерулонефрит
Содержание статьи
ТОНЗИЛЛИТ (АНГИНА) И ЧЕМ ОН ОПАСЕН ДЛЯ ПОЧЕК?!
Острый тонзиллит (в повседневной жизни ангина) — инфекционное заболевание с местными проявлениями в виде острого воспаления нёбных миндалин, вызываемое чаще всего стрептококками или стафилококками, реже другими микроорганизмами. Ангиной также называют обострение хронического тонзиллита.
ЧТО ТАКОЕ СТРЕПТОКОКК?
Бета-гемолитический стрептококк из группы А (лат. Streptococcus pyogenes) это весьма распространенный микроб (бактерия), который может быть выявлен в организме многих здоровых людей, однако при неблагоприятных условиях он может провоцировать боли в горле, ангину (острый тонзиллит), скарлатину, инфекции кожи, образование нарывов, заражение крови и осложнения в виде острого ревматизма и ОСТРОГО ГЛОМЕРУЛОНЕФРИТА.
КАК ПРОИСХОДИТ ЗАРАЖЕНИЕ СТРЕПТОКОККАМИ?
В ходе эпидемиологических исследований было установлено, что бета-гемолитический стрептококком заражено до 20% здоровых детей, которые являются носителями этого микроба.
Чаще всего бета-гемолитический стрептококк передается через частички слизи, которые выделяются из горла и носа заболевшего человека (или носителя) во время кашля или чихания.
СТРЕПТОКОКК ПРИЧИНА МНОГИХ ЗАБОЛЕВАНИЙ:
В наши дни стрептококки вызывают интерес преимущественно из-за редких случаев быстро прогрессирующей болезни, а также риска серьезных осложнений при не вылеченных инфекциях.
Острая инфекция стрептококка может проявиться в виде фарингита (острый фарингит), скарлатины (сыпь), импетиго (инфекция поверхностных слоев кожи) или целлюлит (инфекция глубоких слоев кожи). Агрессивная, токсигенная инфекция может привести к некротизирующему фасцииту, миозиту и синдрому стрептококкового токсина шока. У пациентов после острой стрептококковой инфекции могут также развиться иммунно-обусловленные постстрептококковые осложнения, такие как острый ревматизм и острый гломерулонефрит.
ПОЗДНИЕ ОСЛОЖНЕНИЯ СТРЕПТОКОКОККОВОЙ ИНФЕКЦИИ (ИММУННО-ОБУСЛОВЛЕННЫЕ)
В частности, почти у 1% детей в возрасте от 3 до 15 лет, недавно заразившихся бета-гемолитическим стрептококком, иммунная система начинает вырабатывать антитела (иммунные клетки защиты), которые атакуют не только саму инфекцию, но и нормальные ткани тела, включая ткани суставов, ПОЧЕК и сердца. Потому что некоторые белки стрептококка по структуре очень похожи на белки клеток сердца, почек и суставов, т.е. иммунная система не может распознать чужеродный белок от своего собственного и таким образом организм сам начинает себя атаковать. По этой причине спустя 1-2 недели после начала ангины (или скарлатины), вызванной бета-гемолитическим стрептококком у таких детей может развиться так называемая «острая ревматическая лихорадка» при которой происходит воспаление суставов и сердца и/или «ОСТРЫЙ ПОСТРЕПТОКОККОВЫЙ ГЛОМЕРУЛОНЕФРИТ».
РАССМОТРИМ КАК МОЖНО ЗАПОДОЗРИТЬ ОСТРЫЙ ГЛОМЕРУЛОНЕФРИТ:
Если заметите, что через несколько недель после перенесенной ангины (скарлатины, фарингита) у него появились следующие симптомы:
- Появились отеки лица, пастозность век или в другой области тела или ребенок стал редко мочится.
- Моча приобрела темно-красную (бордовую) окраску (цвет мочи мясных помоев)
Другими симптомами могут быть повышение температуры, слабость, озноб, сильная головная боль.
ЕСЛИ ВЫ ЗАМЕТИТЕ ТАКИЕ СИМПТОМЫ, НЕМЕДЛЕННО ОБРАТИТЕСЬ К ВРАЧУ!
В любом случае всем детям и взрослым, заболевшие ангиной, фарингитом или скарлатиной у которых анализы выявили бета-гемолитического стрептококка из группы А должно проводится лечение антибиотиками.
Лечение должно быть начато как можно скорее (это необходимо для предотвращения образования нарывов в горле или распространения инфекции на соседние органы), а также развития поздних осложнения на сердце, почек и суставов.
Если у вас возникли вопросы по данной теме, мы постараемся на них ответить.
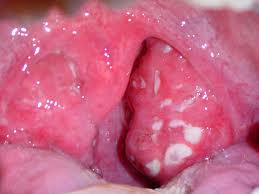
Поражение небных миндалин при остром тонзиллите (гипертрофия (увеличение размера) небных миндалины, налеты)
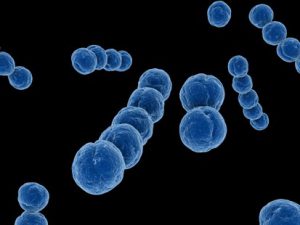
Бета-гемолитический стрептококк из группы А (лат. Streptococcus pyogenes) это весьма распространенный микроб (бактерия), который может быть выявлен в организме многих здоровых людей
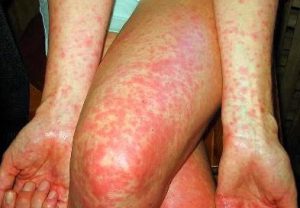
Скарлатина — острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, ангиной и обильной точечной сыпью. Болеют чаще всего дети 2-10 лет. Возбудителем скарлатины является стрептококк группы А.

Макрогематурия (гематурия видимая на глаз, моча в виде «мясных помоев»)
Источник
Почему изменяется цвет мочи
Наиболее яркий признак проблем с мочевыделительной системой, который нередко заставляет насторожиться, — изменение цвета или консистенции мочи. Жидкость приобретает нехарактерный оттенок, неприятный запах, становится мутной или еще как-то меняется. С подобным могут столкнуться и мужчина, и женщина, и ребенок. Иногда изменения физиологичны и связаны с особенностями рациона и приемом некоторых лекарств, но в ряде случаев они говорят о необходимости посетить врача. Давайте разберемся, в каких ситуациях стоит обращаться к специалисту.
В норме моча человека прозрачная, бледно-желтого оттенка, близкого к соломенному: ее цвет обусловлен наличием пигментов, происходящих из крови, например уробилина. Ее плотность зависит от концентрации в жидкости различных веществ (к примеру, мочевины, креатинина и разнообразных солей). Параметры мочи могут изменяться в зависимости от рациона и образа жизни человека, от его питьевого режима, а также при приеме некоторых препаратов и в случае ряда заболеваний. [1] Изменения мочи, в частности, наблюдаются у беременных женщин.
Если смена цвета не сопровождается другими беспокоящими симптомами, например болями, жжением, расстройствами мочеиспускания или проявлениями со стороны других систем, в первую очередь стоит проанализировать свой рацион. Нередко мочу окрашивают в яркие цвета красители, которые содержатся в пище, витаминах и напитках. Также изменение оттенка — реакция организма на некоторые виды препаратов, которые назначает врач, или на инструментальные исследования. [2]
Ярко-желтый. Желтая моча — это нормально, но слишком насыщенный, лимонный оттенок может вызвать тревогу. Люди иногда характеризуют такой цвет как «кислотный» или «как фурацилин». В действительности пожелтение не всегда говорит о проблемах. Окраска мочи, напоминающая по цвету лимон, может проявиться:
из-за избытка витаминов, например B2, или рибофлавина;
на фоне приема некоторых антибиотиков, заставляющих мочу желтеть;
вследствие употребления еды, содержащей желтый краситель.
В большинстве случаев, если никаких иных симптомов нет, ярко-желтая моча — нормальное явление, особенно по утрам. А вот потемнение может говорить о патологическом процессе. [2]
Красный или коричневый. Красноватый, оранжевый, янтарный или коричневый оттенок мочи у здорового человека может вызвать некоторая еда, например свекла или морковь, или прием определенных препаратов. [2] Если дело не в этом, цвет может говорить о наличии в моче:
билирубина. Это фермент печени, наличие которого в моче окрашивает ее в темно-желтый, коричневатый цвет. Может говорить о проблемах с печенью, в частности о гепатите, или желчнокаменной болезни;
распавшегося гемоглобина. [3] Так называется белок, переносящий кислород в крови. Он появляется в моче при внутренних кровотечениях или при некоторых болезнях, связанных с разрушением кровяных телец: пример — гемолитическая анемия;
миоглобина. Это мышечный белок, который может попасть в мочу из-за серьезной травмы мышц; [3]
крови или порфиринов. Последние — это соединения, которые появляются в мочевой жидкости при болезнях под названием порфирии.
Темный. Темно-коричневую или даже черную окраску моче может придавать развивающаяся в организме раковая опухоль — меланома. [2] Опухоль выделяет темные пигменты, которые в состоянии окрасить мочу в соответствующий оттенок. Также темная желто-коричневая моча может свидетельствовать о серьезных проблемах с печенью. Оба состояния, как правило, сопровождаются серьезными симптомами, которые сложно пропустить. В норме моча может стать более темной, если человек употребляет недостаточное количество жидкости: если других симптомов нет, возможно, это значит, что стоит пересмотреть питьевой режим. Пиелонефрит может сильно изменять окраску жидкости, делая ее грязно-желтой.
Светлый. Светлая или прозрачная моча, как правило, проявляется при избытке воды в организме. Иногда она может даже быть почти бесцветной. Но, если человек пьет мало воды, а прозрачность и светлая окраска не исчезают, возможно, стоит обратиться к врачу — причиной могут быть нарушения обменных процессов или болезни почек. Белая моча, похожая на молоко, может свидетельствовать о присутствии лимфы: такое бывает при некоторых заболеваниях или травмах. [1]
С примесями. Иногда цвет изменяется не из-за наличия красителей или ферментов, а в связи с примесями или выделениями. Моча в таком случае становится мутной, возможно, бледнеет. Мутность может говорить: [1, 2, 3]
об инфекциях мочеполовой системы. В таком случае в мочевом пузыре или в мочеиспускательном канале могут скапливаться слизь, гной, бактерии, а при поражении почек — белок; [1]
о наличии кристаллов солей мочевой или фосфорной кислот, которые также сопровождают некоторые заболевания мочеполовой системы и могут быть связаны с рационом;
у девушек — об излишке влагалищных выделений, которые смешиваются с мочой.
Мутная моча в сочетании с другими симптомами, такими как повышение температуры, боль и жжение, рези при мочеиспускании, — повод немедленно обратиться к врачу. Так может проявлять себя одна из многочисленных инфекций мочевыводящих путей.
Если моча резко или дурно пахнет, это может быть вариантом нормы: ее запах меняется на протяжении жизни в зависимости от рациона и других параметров. [3] Иногда излишне дурно пахнущая моча отмечается у больных хроническими инфекционными заболеваниями. Но, как правило, запах не показателен. Насторожиться стоит только в некоторых случаях, которые могут говорить о серьезных обменных нарушениях. Моча может иметь характерный запах:
потных ног,
кленового сиропа,
кошачьих выделений. [2]
Большинство таких заболеваний связано с нарушениями обмена аминокислот: они, как правило, являются врожденными и встречаются довольно редко.
Источник
Тёмная моча
1.Общие сведения
В медицине известно с незапамятных времен: все, что циркулирует в организме или выходит из него, может о состоянии больного рассказать порой значительно больше и лучше, чем сам пациент. Оставалось лишь научиться понимать этот «язык» — язык биологических жидкостей, слизей и прочих субстанций.
Современная медицинская наука вооружена мощными оптическими и электронными микроскопами, центрифугами, фильтрами, анализаторами спектра; развитой методологией лабораторного биохимического, бактериологического, вирусологического исследования, компьютерными базами данных и прочими технологиями, которые еще сто или двести лет назад невозможно было даже представить. Однако некоторые критерии и принципы диагностики не меняются: для врача по-прежнему имеют значение такие физические характеристики, как цвет, консистенция, запах, объем, частота.
Изменение цвета мочи (в частности, потемнение), особенно если оно сопровождается какими-либо дискомфортными или болезненными ощущениями, не может не насторожить. Моча — одна из важнейших биологических жидкостей, и, будучи остаточным, шлаковым продуктом фильтрации крови в почках, служит информативным индикатором общего состояния организма и происходящих в нем процессов.
2.Причины
Важно понимать, что никакие процессы или перемены в организме не происходят беспричинно, и моча меняет цвет отнюдь не по случайному принципу. Вопрос в том, являются ли эти причины естественными, нормальными и транзиторными (преходящими без каких-либо последствий), или это — верхушка грозного патологического «айсберга», одно из проявлений подспудно развивающейся болезни.
Давно известно, что базовый состав мочи довольно сложен и включает в себя, помимо воды, множество органических и неорганических компонентов: кислоты, белки, соли, ионы и т.д.
Естественный цвет мочи, варьирующий в пределах желтой гаммы, обусловлен присутствием урохрома — пигментного вещества, образующегося в результате биохимической трансформации желчи и гемоглобина. Концентрация урохрома обычно выше утром, но, кроме того, она может существенно повыситься (а моча, соответственно, изменить цвет на более темный и насыщенный) вследствие ситуационного обезвоживания, повышенного потоотделения при длительной нагрузке и/или в жарком климате, употребления ряда пищевых продуктов, преимущественно растительного происхождения (морковь, свекла, ежевика и мн.др.). При нормализации суточной дозы потребляемой жидкости, или же после полного вывода природных красителей, цвет мочи восстанавливается.
Нередко моча темнеет у беременных женщин — вследствие повышенной нагрузки на почки и печень, обезвоживания на фоне токсикоза и рвоты.
Одной из наиболее частых причин потемнения мочи в современном мире является прием медикаментов. Многие антибиотики, витамины групп В и С, слабительные, производные нитрофурана и ряд других лекарственных средств, конечные соединения которых метаболизируются через почки, способны существенно менять цвет мочи, о чем обязательно предупреждает информационный вкладыш.
Если действие подобных факторов отслеживается и контролируется человеком, продолжаясь не слишком долго, его можно считать относительно безвредным или, по крайней мере, обратимым. Однако существует огромное, без преувеличения, количество причин потемнения мочи, которые являются однозначно патологическими и свидетельствуют о серьезных проблемах в той или иной системе организма. Перечислить все эти заболевания не представляется возможным; ниже речь идет именно о группах болезней, каждая из которых может обладать собственной спецификой в изменениях физических и биохимических свойств мочи:
- поражения мочевыводящих путей (мочекаменная болезнь, пиело- и гломерулонефриты, поликистоз почек, затруднения пассажа мочи вследствие стриктур на различных участках, и др.);
- поражения печени и желчевыводящей системы (цирроз, гепатиты любой этиологии, желчекаменная болезнь и т.д.);
- инфекционно-воспалительные процессы в урогенитальной сфере, в т.ч. числе передаваемые половым путем (уретриты, циститы, простатиты, аднекситы, орхоэпидидимиты, гонорея, хламидиоз и мн.др.);
- травмы;
- онкозаболевания в любой из вышеперечисленной систем, а также в поджелудочной железе и других смежных органах;
- заболевания кроветворной системы;
- некоторые виды гельминтоза с преимущественным поражением урогенитальной системы;
- сосудистые воспаления (васкулиты);
- химические интоксикации.
3.Симптомы и диагностика
Заметив интенсивное потемнение мочи, следует, прежде всего, проинспектировать собственное самочувствие и проанализировать, с какими ситуационными факторами может быть связано это явление. Если такие факторы найдены и нет никаких иных нарушений, обычно бывает достаточно восстановить водный баланс и/или нормализовать рацион, чтобы моча в течение одного-двух дней приобрела естественный цвет.
Если же темная моча сопровождается нарушениями самочувствия или признаками какой-либо дисфункции, обратиться к врачу следует незамедлительно: выжидательная тактика в подобных случаях может представлять вполне реальный риск для здоровья и жизни. На приеме у уролога, гинеколога, андролога, нефролога (в зависимости от того, обращение к какому специалисту интуитивно кажется наиболее логичным в конкретной ситуации) понадобится ответить на ряд вопросов, и к этому надо быть готовым: моча только потемнела или помутнела; оттенок изменился в коричневую, красную, темно-оранжевую сторону; появился ли непривычный запах; нет ли примесей крови, гноя, слизи, и если есть, то сколько и какие (хлопья, нити, пена, сгустки и т.п.); изменилась ли частота и объем мочеиспускания; каков характер и локализация болезненных ощущений; какова хронология и динамика развития нарушений, и т.д.
По результатам клинического интервью, внешнего осмотра и пальпаторного исследования будут назначены лабораторные анализы (излишне говорить, что первым в списке будет анализ мочи) и инструментальная диагностика (УЗИ, КТ, МРТ, уроцистоскопия, та или иная рентгенографическая методика).
4.Лечение
Не столь уж частые случаи условно-нормального потемнения мочи под влиянием контролируемых ситуационных факторов (и восстановление цвета естественным же образом) рассмотрены выше. Что касается причин патологических, то, разумеется, терапевтические назначения будут определяться всем комплексом диагностических данных и индивидуальных анамнестических сведений. Обозначить все возможные схемы или хотя бы направления лечения в данном случае нереально.
Однако вновь и вновь обращаем внимание на то, что своевременность обращения к врачу не просто важна — этот фактор может иметь критическое, жизнесохраняющее значение.
Источник
Почему моча темного цвета после запоя
Содержание:
- Что влияет на вид биологической жидкости
- Почему меняется цвет мочи после запоя
- Когда нужно получить срочную медицинскую помощь
- Всегда ли стоит бить тревогу
 Алкоголь влияет на все внутренние органы. Особенно пагубным оказывается его воздействие на почки и печень. После многодневных пьянок часто фиксируются нарушения в их работе. Из-за этого цвет мочи после запоя меняется, появляются боли в области поясницы или в районе правого подреберья.
Алкоголь влияет на все внутренние органы. Особенно пагубным оказывается его воздействие на почки и печень. После многодневных пьянок часто фиксируются нарушения в их работе. Из-за этого цвет мочи после запоя меняется, появляются боли в области поясницы или в районе правого подреберья.
Многих зависимых пугает измененный оттенок урины. Они переживают, что у них развились тяжелые нарушения. Предлагаем разобраться, почему после запоя моча темная. Что приводит к такой аномалии и нужно ли ее пугаться?
Что влияет на вид биологической жидкости
Если человек здоров, у него всегда светло- или темно-желтая урина. По утрам она имеет более насыщенный цвет из-за высокой концентрации образующих ее веществ. На оттенок влияют такие факторы, как: 
- принимаемые медикаменты (например, многие витамины делают оттенок ярко-желтым или даже оранжевым);
- употребляемые в пищу продукты и напитки (так, после свеклы появляется розовый тон);
- красители, содержащиеся в еде (могут придать практически любой оттенок).
Нормальная моча желтая из-за уробилина. Это конечный продукт метаболизма гемоглобина.
В результате разрушения красных кровяных клеток эритроцитов выделяется белковый пигмент — гемоглобин. Он принимает активное участие в транспортировке кислорода.
Гемоглобин преобразуется в гем и аминокислоты. Именно гем проходит несколько реакций превращения, в результате чего из него выделяются билирубин и оксид железа, нужный для синтеза нового пигмента. В исходной форме этот оксид токсичен. Поэтому он вступает в реакцию взаимодействия с особыми транспортными белками, которые доставляют его в печень для обезвреживания.
Находясь в клетках печени — гепатоцитах — билирубин соединяется с глюкуроновой кислотой. Затем поступает в желчный мешочек. На этой стадии он представляет собой конъюгированную форму.
В процессе переваривания продуктов желчь вместе с присутствующим в ней конъюгированным билирубином попадает в кишечник. Некоторая ее часть принимает участие в эмульгировании и усвоении липидов. Остатки билирубина под воздействием кишечной микрофлоры становятся уробилиногеном (он полностью бесцветный).
Незначительная доля уробилиногена всасывается обратно. Остальная — выводится из организма вместе с жидкими экскрементами в виде уробилина. Именно благодаря этому соединению урина в норме всегда желтоватая.
Почему меняется цвет мочи после запоя
После запоя моча темного цвета бывает по нескольким причинам: 
- Острый гепатит. Может развиться на любой стадии алкогольной зависимости. Болезнь возникает из-за употребления высоких доз алкоголя, несбалансированного питания, использования некачественного спиртного. Патология может протекать бессимптомно или проявляться болями в правом подреберье, тошнотой, рвотой. В некоторых случаях доходит до тотального некроза печени, когда спасти алкозависимого уже невозможно.
- Жировая дистрофия печени. В случае с алкоголизмом является результатом длительной интоксикации. Болезнь характеризуется приступами тошноты, повышенной утомляемостью, метеоризмом, тяжестью в животе, болями в правом подреберье. Отделяемая биожидкость становится темно-желтой. Ее цвет неестественный, очень насыщенный, что должно насторожить.
Таким образом, чаще всего изменение внешнего вида урины после запоя указывает на поражение печени. Почему так происходит?
Все дело в том, что печень не может постоянно обезвреживать большое количество алкоголя. Чтобы хоть как-то справиться с ядовитыми метаболитами этилового спирта, уровень которых постепенно нарастает, организм запускается реакцию микросомального окисления. В результате нее образуются вещества, разрушающие стенки гепатоцитов. В свою очередь алкоголь продолжает стимулировать активность лейкоцитов, которые инфильтрируют орган и усугубляют течение воспалительных процессов.
 Пораженные печеночные клетки начинают отмирать. Они уже больше не могут выполнять свои природные функции. По мере их разрушения в кровь начинает поступать конъюгированный и несвязанный билирубин. Это можно легко отследить по ОАМ. Как следствие, урина становится темной.
Пораженные печеночные клетки начинают отмирать. Они уже больше не могут выполнять свои природные функции. По мере их разрушения в кровь начинает поступать конъюгированный и несвязанный билирубин. Это можно легко отследить по ОАМ. Как следствие, урина становится темной.
Также изменение оттенка биологической жидкости может быть связано с поражением почечных клубочков. Ядовитые метаболиты этилового спирта изменяют фильтрационные функции парного органа. В итоге в жидкие экскременты начинают поступать кровяные клетки. При сдаче ОАМ они будут сразу обнаружены.
Когда нужно получить срочную медицинскую помощь
Изменение цвета биологической жидкости редко является единственным симптомом развившегося заболевания. Чаще всего у пьющего проявляются и другие негативные признаки. Среди них: 
- приобретение кожными покровами и белками глаз неестественной желтизны;
- ноющая боль в районе правого подреберья;
- обесцвечивание каловых масс;
- периодическая рвота с примесями желчи;
- тошнота, боли в животе;
- диарея;
- боль в пояснице;
- повышение температуры тела;
- понижение аппетита.
При такой симптоматике нужно как можно скорее лечь в стационар и пройти комплексное обследование. Оно покажет, в каком состоянии находятся внутренние органы. Изучив результаты УЗИ и лабораторных анализов, врач подберет зависимому эффективное медикаментозное лечение. Но важно понимать, что никакие лекарства не спасут, если больной продолжит пьянствовать.
Чтобы проблема ушла или хотя бы перешла в стадию ремиссии, нужно закодироваться. Сегодня кодирование возможно при любом состоянии здоровья. Если антиалкогольные лекарства противопоказаны, нарколог предложит гипнотерапию или сеанс стрессовой терапии по Довженко. Выход есть из любой ситуации!
Всегда ли стоит бить тревогу
 Потемнение урины нередко связано с особенностями питания, поэтому сразу переживать не нужно. Следует на время перейти на «бесцветную диету». Если необычный симптом будет сохраняться дольше суток, значит, нужно записаться на консультацию к специалисту.
Потемнение урины нередко связано с особенностями питания, поэтому сразу переживать не нужно. Следует на время перейти на «бесцветную диету». Если необычный симптом будет сохраняться дольше суток, значит, нужно записаться на консультацию к специалисту.
Заботьтесь о своем здоровье. Не игнорируйте опасные признаки. На начальных стадиях все заболевания лечатся легче и быстрее. В запущенных случаях даже операция не всегда помогает.
Литература:
- Хроническая алкогольная интоксикация / А. Я. Гриненко и др. — Санкт-Петербург : Изд-во Р. Асланова : Юридический центр Пресс, 2007. — 537 с.
- Первые шаги в клинико-лабораторной и функциональной диагностике внутренних болезней : Учеб. пособие по пропедевтике внутр. болезней / А.Б. Смолянинов, Л.Н. Верешкина, В.А. Рейза; Под ред. В.А. Новицкого; Воен.-мед. акад. — СПб. : Воен.-мед. акад., 2002. — 163 с.
- Токсикологическая химия [Электронный ресурс] : учеб. пособие / Сальникова Е. В., Кудрявцева Е. А.., Лебедев С. В., Скальная М. Г. — Оренбург : Оренбургский государственный университет, 2012. — 228 с.
Источник