Язвенно-пленчатая ангина (Ангина Симановского-Плаута-Венсана, Язвенно-некротическая ангина)
Содержание статьи
Язвенно-пленчатая ангина (язвенно-некротическая ангина) – это атипичная форма воспаления небных миндалин, сопровождающаяся образованием язв и фибринозных мембран на их поверхности. Клинически проявляется дискомфортом в горле при глотании, который позднее сменяется болью, гнилостным запахом изо рта, повышенным слюноотделением. В процессе диагностики используются жалобы больного, анамнестические сведения, результаты фарингоскопии, общеклинических анализов, бактериологического исследования. Лечение заключается в назначении местных антисептиков, общеукрепляющих и симптоматических средств, антибиотиков.
Общие сведения
Язвенно-пленчатая ангина или ангина Симановского-Плаута-Венсана встречается сравнительно редко, составляет порядка 5-6% от всех тонзиллитов. Впервые эта патология была описана в 1899 году отечественным отоларингологом Н. П. Симановским. В 1898 году французским бактериологом Ж. Венсаном и немецким врачом С. Плаутом были выявлены возбудители этого варианта тонзиллита.
Заболеваемость данной формой ангины преимущественно спорадическая, но возможны и эпидемические вспышки. Для ангины Симановского-Венсана характерна сезонность – наибольшее число случаев регистрируется в холодное время года: со средины октября по конец апреля. Чаще болеют лица в возрасте от 18 до 40 лет.
Язвенно-пленчатая ангина
Причины
В основе этиологии лежит фузоспирохетозная инфекция. Развитие заболевания обусловлено проникновением в ткани миндалин и симбиозом условно патогенной веретенообразной палочки (B. Fuciformis) и представителя нормальной ротовой микрофлоры – спирохеты полости рта (Spirochaeta buccalis). Также в очаге инфекции может определяться патогенная кокковая флора: ß-гемолитический стрептококк группы В, золотистый стафилококк. Провоцирующими факторами являются:
- Иммунодефицит. Активации фузоспирохетозного симбиоза способствует снижение реактивности и резистентности организма на фоне ВИЧ-инфекции, болезней органов кроветворения, злокачественных опухолей, перенесенной лучевой терапии или химиотерапевтического лечения, алиментарной дистрофии и кахексии, гиповитаминозов С и группы В, острых или хронических инфекций, общего переохлаждения.
- Очаги хронической инфекции. Развитие патологии зачастую обуславливают кариозные зубы, хронические стоматиты, пародонтоз, фронтиты, гаймориты, этмоидиты, сфеноидиты, фарингиты и др. Отдельно выделяют аденоидиты на фоне разрастания аденоидных вегетаций, поскольку помимо постоянного раздражения миндалин гнойными массами они являются причиной ротового дыхания – одного из факторов риска возникновения ангины.
Патогенез
Паренхима миндалин становится очагом инфекции, первичные патологические изменения возникают в результате накопления продуктов жизнедеятельности микрофлоры. Формирующаяся воспалительная реакция сопровождается выделением гистамина, провоспалительных цитокинов, нарушением проницаемости сосудов микроциркуляторного русла, выходом лейкоцитов и белков за их пределы.
Гистологические изменения в небных миндалинах представлены гиперплазией лимфатических фолликулов, мелкоклеточной инфильтрацией, тромбозом региональных венул покрывного эпителия, из-за чего последний начинает отшелушиваться. Морфологически патология характеризуется образованием участка некроза на обращенной к зеву поверхности миндалины. На дне очага формируется фибринозная мембрана рыхлой консистенции, прикрывающая собой некротизированную лимфаденоидную ткань.
Симптомы
Заболевание развивается постепенно. Первым признаком становится ощущение дискомфорта или постороннего тела во время глотания, описываемое больными как «комок в горле». Постепенно эти ощущения трансформируются в боль, которая при дальнейшем развитии сохраняется и в состоянии покоя. В подавляющем большинстве случаев наблюдается одностороннее поражение. Возникает неприятный гнилостный запах изо рта и повышенное слюноотделение.
Характерной особенностью этой формы болезни является отсутствие лихорадки или интермиттирующий субфебрилитет. Лишь в некоторых случаях ангина Симановского-Венсана дебютирует резким повышением температуры тела до 38,5° С с ознобом. У пациентов наблюдается увеличение передних и задних шейных, затылочных, поднижнечелюстных заушных лимфатических узлов со стороны пораженной миндалины.
Осложнения
Осложнения при язвенно-некротической форме тонзиллита сопряжены с длительным течением болезни, распространением деструктивных процессов на прилегающие анатомические структуры и подлежащие ткани. Развиваются к концу 2-3 недели заболевания. Отсутствие своевременной терапии ведет к образованию участков некроза на поверхности небно-глоточных дужек, слизистой оболочки щеки, других участков зева. В этот период наблюдается присоединение гноеродной микрофлоры, сопровождающееся формированием синдрома системной интоксикации и трансформацией патологии в гнойный тонзиллит. Далее происходит разрушение твердого неба, образуются соустья с носовой полостью. У некоторых больных деструкция зубных лунок приводит к выпадению зубов.
Диагностика
Диагноз выставляется на основе жалоб, данных анамнеза, физикального исследования, лабораторных тестов и дифференциации с другими возможными заболеваниями. Дифференциальная диагностика проводится с лакунарной и некротической ангиной, дифтерией небных миндалин, сифилитической и туберкулезной язвами, злокачественными опухолями, острым лейкозом. Программа обследования состоит из:
- Сбора анамнеза и жалоб. При опросе пациента отоларинголог детализирует жалобы, выясняет наличие сопутствующих иммунодефицитных состояний, патологий ЛОР-органов и других факторов, которые могли способствовать активации условно-патогенной флоры.
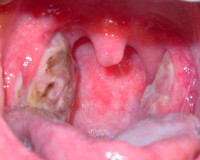
- Осмотра глотки. При фарингоскопии на верхней трети или всей поверхности одной из небных миндалин визуализируется серовато-желтый или зеленый налет по типу пятна от стеариновой свечи. Изредка он выявляется на передней небной дужке. После снятия мембраны пуговчатым зондом обнаруживается кровоточащая поверхность желтоватого цвета с четкими границами, покрытая язвами и участками некроза,
- Общеклинических лабораторных тестов. В общем анализе крови отмечается повышение уровня лейкоцитов, смещение лейкоцитарной формулы в сторону палочкоядерных и юных нейтрофилов, увеличение СОЭ. При необходимости дифференциальной диагностики может проводиться биопсия миндалины, реакция Вассермана.
- Бактериологического исследования. В мазке из пораженного участка определяется большое количество веретенообразных палочек и спирохет. Для подтверждения диагноза и подбора антибактериальных средств выявленные микроорганизмы могут культивироваться на питательных средах с последующим выполнением антибиотикограммы.
Лечение язвенно-пленчатой ангины
Лечение консервативное, при удовлетворительном состоянии пациента и отсутствии риска развития осложнений проводится в амбулаторных условиях. Основными целями медикаментозной терапии являются санация очага инфекции, укрепление неспецифического иммунитета, профилактика развития осложнений. Применяются следующие терапевтические средства:
- Местные препараты. Важнейшее значение имеет уход за полостью рта путем удаления некротических масс и полосканий антисептическими растворами. Для обработки пораженной миндалины используется перекись водорода, растворы марганца, йода, ляписа. Полоскания проводятся с фурацилином, раствором перманганата калия.
- Системные антибактериальные препараты. Антибиотики назначаются только при тяжелом течении патологии. Эффективными считаются медикаменты из группы ß-лактамов, а именно амоксициллин с клавулановой кислотой или ампициллин. При неэффективности лекарственные средства заменяются препаратами, подобранными по результатам антибиотикочувствительности.
- Симптоматические и общеукрепляющие средства. В зависимости от состояния больного дополнительно могут использоваться жаропонижающие средства, проводиться внутривенные инфузии с плазмозаменителями и др. Для укрепления защитных сил организма в программу лечения вводят поливитаминные комплексы, адаптогены, иммуномодуляторы.
Прогноз и профилактика
При отсутствии осложнений прогноз для жизни и здоровья пациента благоприятный. Образовавшиеся язвы на тканях миндалин и прилегающих структурах заживают без формирования больших соединительнотканных дефектов. Длительность заболевания в большинстве случаев составляет от 7 до 21 дня, редко – до нескольких месяцев. Осложнения развиваются не более чем в 3-7% случаев, но характеризуются тяжелым течением.
Специфическая профилактика язвенно-пленчатой ангины не разработана. Неспецифические превентивные мероприятия включают соблюдение принципов личной гигиены при уходе за ротовой полостью, предотвращение иммунодефицитных состояний и их своевременное устранение, раннее лечение патологий соседних ЛОР-органов.
Литература 1. Ангины/ Галченко М.Т., Субботина М.В. – 2009. 2. Ангины: диагностика и лечение/ Кунельская Н.Л., Туровский А.Б., Кудрявцева Ю.С.// Лечебное дело. – 2010 — №3. 3. Дифференциальная диагностика тонзиллитов у детей: учебно-методическое пособие/ Астапов А.А., Кудин А.П., Галькевич Н.В. – 2017. 4. Оториноларингология: руководство для врачей/ Пальчун В.Т., Крюков А.И. – 2001. | Код МКБ-10 A69.1 |
Язвенно-пленчатая ангина — лечение в Москве
Источник
ГЛАВА 25 АНГИНЫ
ГЛАВА 25 АНГИНЫ
Ангина (от лат. angere —
сжимать, сдавливать) — общее инфекционное заболевание с местными
проявлениями в виде острого воспаления одного или нескольких
компонентов лимфаденоидного глоточного кольца, чаще всего нёбных
миндалин. Термин «ангина» известен со времён античной медицины, до
настоящего времени с ним связывают многие патологические изменения
ротоглотки, имеющие общие симптомы, но различающиеся по этиологии и
течению.
Классификация
Общепринято деление ангин на три типа.
•
Первичные ангины (обычные, простые, банальные) — острые
воспалительные заболевания с клиническими признаками поражения только
лимфаденоидного кольца глотки.
• Вторичные (симптоматические) ангины.
— Поражение миндалин при острых инфекционных заболеваниях (скарлатине, дифтерии, инфекционном мононуклеозе и т.д.).
— Поражение миндалин при заболеваниях системы крови (агранулоцитозе, алиментарно-токсической алейкии, лейкозе).
•
Специфические ангины — этиологическим фактором выступает
специфическая инфекция (например, ангина СимановскогоПлаута-Венсана,
грибковая ангина).
ПЕРВИЧНЫЕ АНГИНЫ Этиология
Чаще
всего (в 85% случаев) первичные ангины вызывает β-гемолитический
стрептококк группы A, реже — золотистый стафилококк, пневмококк или
смешанная микрофлора.
Эпидемиология
Первичная
ангина — одно из наиболее распространённых заболеваний верхних
дыхательных путей, по частоте уступает только ОРВИ. Заболеваемость
имеет выраженный сезонный характер (весна, осень).
Болеют
преимущественно дети и лица молодого возраста (до 35 лет). Источник
инфекции — больные ангиной, а также носители стрептококков, выделяющие
во внешнюю среду большое количество возбудителей при разговоре и кашле.
Основной путь инфицирования — воздушно-капельный, также возможно
заражение контактно-бытовым и алиментарным путями. Восприимчивость к
стрептококкам высокая, особенно у детей. Меньшее значение имеет
эндогенное инфицирование (при наличии в полости рта и глотки очагов
хронической инфекции, например, кариеса зубов, заболеваний дёсен и
т.д.).
Патогенез
Входные
ворота инфекции — лимфоидная ткань ротоглотки, где формируется
первичный очаг воспаления. Предрасполагают к разви- тию ангины общее и
местное переохлаждение, запылённая или загазованная атмосфера,
повышенная сухость воздуха, нарушение носового дыхания, гиповитаминозы,
снижение иммунитета и т.д. Чаще всего ангина развивается после
перенесённого ОРВИ. Возбудители ОРВИ снижают защитные функции
эпителиального покрова и способствуют инвазии стрептококков. Фиксация β-гемолитического
стрептококка на поверхности миндалин и других скоплений лимфоидной
ткани обусловлена сродством ряда антигенных структур микроба, в
частности липотейхоевой кислоты, к эпителию лимфоидного аппарата
ротоглотки. М-протеин стрептококков снижает фагоцитарную активность
лейкоцитов на месте входных ворот и тем самым способствует повышению
восприимчивости ребёнка к этому заболеванию. Патогенное действие
стрептококков не ограничивается лишь местным повреждением, приводящим к
развитию ангины. Продукты жизнедеятельности стрептококков (в первую
очередь токсины), попадая в кровь, вызывают нарушения терморегуляции,
токсическое поражение нервной и сердечно-сосудистой систем, а также
могут запускать иммунопатологические процессы, приводящие к развитию
метатонзиллярных заболеваний (ревматизма, гломерулонефрита). Особенно
велик риск развития метатонзиллярных заболеваний при часто
рецидивирующей стрептококковой ангине.
Классификация
В
зависимости от характера и глубины поражения миндалин выделяют
катаральную, фолликулярную, лакунарную и некротическую ангины. По
степени тяжести выделяют лёгкую, среднетяжёлую и тяжёлую формы
заболевания. Тяжесть ангины определяют с учётом выраженности общих и
местных изменений, причём решающее значение имеют общие проявления.
Как правило,
клиническая картина соответствует данным фарингоскопии, однако
абсолютного соответствия между морфологическими формами заболевания и
формами по степени тяжести нет. Наиболее легко протекает катаральная
ангина, наиболее тяжело — некротическая.
Клиническая картина
Продолжительность
инкубационного периода составляет от 10-12 ч до 2-3 сут. Заболевание
начинается остро. Повышается температура тела, возникает озноб,
появляются боли при глотании. Увеличиваются и становятся болезненными
регионарные лимфатические узлы. Выраженность лихорадки, интоксикации и
фарингоскопическая картина зависят от формы заболевания.
• Катаральная ангина. Характерно
преимущественно поверхностное поражение миндалин. Признаки интоксикации
выражены умеренно. Температура тела субфебрильная. Изменения крови
отсутствуют или незначительны. При фарингоскопии обнаруживают яркую
разлитую гиперемию, захватывающую мягкое и твёрдое нёбо, заднюю стенку
глотки. Реже гиперемия ограничивается миндалинами и нёбными дужками.
Миндалины увеличиваются преимущественно за счёт инфильтрации и
отёчности. Заболевание продолжается 1-2 дня, после чего воспалительные
явления в глотке стихают, или развивается другая форма ангины
(лакунарная или фолликулярная).
• Лакунарная
и фолликулярная ангины протекают с более выраженной симптоматикой.
Температура тела повышается до 39-40 ?C. Выражены явления интоксикации
(общая слабость, головная боль, боли в сердце, суставах и мышцах). В
общем анализе крови выявляют лейкоцитоз с нейтрофильным сдвигом влево,
увеличение СОЭ до 40-50 мм/ч. В моче иногда обнаруживают следы белка,
эритроциты.
— Лакунарная ангина характеризуется
поражением миндалин в области лакун с распространением гнойного налёта
на свободную поверхность нёбных миндалин. При фарингоскопии
обнаруживают выраженную гиперемию, отёк и инфильтрацию миндалин,
расширение лакун. Желтовато-белое фибринозно-гнойное содержимое лакун
образует на поверхности миндалин рыхлый налёт в виде мелких очагов или
плёнки. Налёт не выходит за пределы миндалин, легко удаляется, не
оставляя кровоточащего дефекта.
— Фолликулярная ангина характеризуется
преимущественным поражением фолликулярного аппарата миндалин. Фаринго-
скопическая картина: миндалины гипертрофированы, резко отёчны, сквозь
эпителиальный покров просвечивают нагноившиеся фолликулы в виде
беловато-желтоватых образований величиной с булавочную головку (картина
«звёздного неба»).
Нагноившиеся фолликулы вскрываются, образуя гнойный налёт, не распространяющийся за пределы миндалин.
• Некротическая ангина. Характерны
более выраженные общие и местные проявления, чем при вышеперечисленных
формах (выраженная стойкая лихорадка, повторная рвота, спутанность
сознания и т.д.). При исследовании крови обнаруживают выраженный
лейкоцитоз, нейтрофилёз, резкий сдвиг лейкоцитарной формулы влево,
значительное увеличение СОЭ. Фарингоскопическая картина: поражённые
участки ткани миндалин покрыты уходящим вглубь слизистой оболочки
налётом с неровной, изрытой, тусклой поверхностью зеленовато-жёлтого или
серого цвета. Часто поражённые участки пропитываются фибрином и
становятся плотными; при их удалении остаётся кровоточащая поверхность.
После отторжения некротизированных участков образуется глубокий дефект
ткани размером 1-2 см в поперечнике, часто неправильной формы, с
неровным бугристым дном. Некрозы могут распространяться за пределы
миндалин на дужки, язычок, заднюю стенку глотки. Осложнения. Выделяют ранние и поздние осложнения ангины.
•
Ранние осложнения возникают во время болезни и обычно обусловлены
распространением воспаления на близлежащие органы и ткани
(перитонзиллит, паратонзиллярный абсцесс, гнойный лимфаденит регионарных
лимфатических узлов, синуситы, отиты, тонзиллогенный медиастинит).
•
Поздние осложнения развиваются через 3-4 нед и обычно имеют
инфекционно-аллергическую этиологию (суставной ревматизм и ревмокардит,
постстрептококковый гломерулонефрит).
Диагностика и дифференциальная диагностика
Диагноз
стрептококковой ангины основывается преимущественно на данных
клинической картины и фарингоскопии. Из лабораторных исследований
применяют бактериологические (обнаружение в посевах слизи из ротоглотки
β-гемолитического стрептококка группы А) и серологические (нарастание
титров АТ к Аг стрептококка) исследования. Дифференциальная диагностика
заболеваний ротоглотки изложена в главе «Скарлатина».
Лечение
Лечение
обычно проводят амбулаторно. При тяжёлом течении показана
госпитализация в инфекционное отделение. Необходимы щадящая диета,
богатая витаминами С и группы В, обильное питьё. Основу лечения
составляет антибактериальная терапия. Применяют феноксиметилпенициллин,
амоксициллин+клавулановую кислоту, цефалоспорины (цефаклор,
цефуроксим), макролиды (эритромицин, азитроми-
цин),
сульфаниламиды (ко-тримаксозол). Продолжительность курса лечения — 5-7
дней. Для местного лечения используют фузафунгин (противопоказан детям
до 2,5 лет), амбазон, грамицидин С, орошение миндалин
(ментол+камфора+хлорбутанол+эвкалиптовое масло, эвкалиптовое масло и
др.), полоскания отварами лечебных растений (ромашки, календулы и др.) и
растворами антисептиков, например нитрофуралом (фурацилин).
При
выраженном регионарном лимфадените рекомендуют тепло на область шеи
(ватно-марлевая повязка и согревающие компрессы), проводят
микроволновую или УВЧ-терапию.
Профилактика
Специфическая
профилактика не разработана. Для предупреждения распространения
инфекции большое значение имеет своевременная изоляция больных ангиной.
Индивидуальная профилактика заключается в повышении общей
резистентности организма (закаливании), устранении раздражающих
факторов (пыли, дыма, чрезмерной сухости воздуха), своевременной
санации очагов хронической инфекции (при синусите, кариесе зубов),
ликвидации причин, затрудняющих свободное дыхание через нос
(искривление перегородки носа, аденоиды).
Прогноз
При
катаральной ангине прогноз благоприятный. При лакунарной и
фолликулярной ангинах прогноз также благоприятный, но после них,
независимо от тяжести течения, часто развивается хронический тонзиллит.
После ангин, обусловленных β-гемолитическим стрептококком группы А,
независимо от формы заболевания, возможно развитие ревматизма и
гломерулонефрита.
АНГИНЫ ВТОРИЧНЫЕ
Вторичная
ангина — острое воспаление компонентов лимфатического глоточного
кольца (чаще нёбных миндалин), обусловленное системным заболеванием.
Вторичные ангины могут развиться при многих инфекционных заболеваниях:
кори, скарлатине, дифтерии, инфекционном мононуклеозе, аденовирусной и
герпетической инфекциях, сифилисе и др. Отдельную группу составляют
ангины, развивающиеся при агранулоцитозе и лейкозах.
АНГИНЫ СПЕЦИФИЧЕСКИЕ
Грибковая ангина
Заболевание вызывают дрожжеподобные грибы рода Candida albicans в симбиозе с патологическими кокками.
Эпидемиология. Заболеваемость
грибковой (кандидозной) ангиной значительно возросла в последние
десятилетия, что связано с широким применением антибиотиков и
глюкокортикоидов. Заболевание чаще развивается у детей раннего
возраста. Грибковая ангина обычно возникает на фоне других заболеваний
(в том числе ОРВИ) после продолжительного лечения антибиотиками. Более
чем у 50% больных грибковая ангина развивается на фоне хронического
тонзиллита.
Клиническая картина. Общее
состояние практически не страдает. Симптомы интоксикации выражены
слабо. Температура тела нормальная, реже субфебрильная, гиперемия зева
незначительная, боль в горле умеренная или вообще отсутствует. Иногда
больной предъявляет жалобы на недомогание и разбитость, умеренную
головную боль. Регионарные лимфатические узлы увеличиваются
незначительно, при пальпации мало болезненны. При фарингоскопии
выявляют наложения на миндалинах белого или бело-жёлтого цвета,
точечные или в виде островков. Иногда аналогичные налёты обнаруживают
на слизистой оболочке щёк и языка, что облегчает диагностику. Налёты
легко снимаются, при этом обнажается гладкая, несколько более
гиперемированная слизистая оболочка («лакированная слизистая обо-
лочка»).
Диагностика. Диагностика основывается на клинической картине и результатах микологического исследования налётов с миндалин.
Лечение. Прежде
всего следует отменить антибиотики. Назначают общеукрепляющую терапию и
витамины (C, K и группы B) либо применяют флуконазол, амфотерицин B.
Повторные курсы нистатина, леворина сочетают с промыванием миндалин
растворами указанных препаратов. Если, несмотря на проводимую терапию,
грибковая ангина принимает затяжное и рецидивирующее течение, показано
оперативное лечение (двусторонняя тонзиллэктомия).
Прогноз. При адекватном лечении прогноз благоприятный.
Язвенно-плёнчатая ангина
Язвенно-плёнчатая
ангина (ангина Симановского-Плаута-Венсана) — острое воспалительное
заболевание нёбных миндалин, вызываемое находящимися в симбиозе
веретенообразной палочкой Плаута-Венсана и спирохетой Венсана,
характеризующееся образованием поверхностных язв, покрытых
грязно-зелёным налётом, имеющим гнилостный запах.
Этиология и патогенез. Возникновение заболевания связывают с активацией сапрофитной флоры (веретенообразная палочка Fusobacterium fusiformis и лептоспира полости рта Leptospira buccalis могут
находиться в полости рта в авирулентном состоянии) вследствие снижения
естественной резистентности организма. Как правило, язвенно-плёнчатая
ангина развивается у ослабленных и истощённых больных с иммунодефицитами, гиповитаминозами, хроническими интоксикациями.
Клиническая картина. Характерно
одностороннее поражение миндалин с образованием язвенно-некротического
дефекта. В течение первых суток заболевания на поражённой миндалине
(на фоне её гиперемии и отёка) появляется серовато-белый, иногда
зеленовато-грязный, творожистый, крошковидный (редко плёнчатый) налёт.
При удалении налёта образуется кровоточащая язвенная поверхность,
которая снова покрывается налётом. На 4-5-й день на поражённом участке
образуется глубокая кратерообразная язва с неровными краями и гряз-
но-серым дном. Язвы заживают без образования дефектов. Возможно
появление некротических очагов на нёбных дужках, мягком нёбе.
Некротический процесс может охватывать подлежащие ткани вплоть до
надкостницы.
Общее
состояние больных обычно не страдает. Симптомы интоксикации и
лихорадка, как правило, отсутствуют, несмотря на наличие выраженных
местных изменений и реакцию регионарных лимфатических узлов.
Заболевание обычно продолжается около 2 нед, возможны рецидивы. В общем
анализе крови в разгар заболевания выявляют незначительный
нейтрофильный лейкоцитоз, умеренное повышение
СОЭ.
Диагностика. Диагноз устанавливают на основании клинической картины и результатов бактериологического исследования.
Лечение. Смазывают
изъязвлённые слизистые оболочки 2% раство- ром метиленового синего, 1%
раствором борной кислоты. Рекомендуют полоскать горло 0,1% раствором
этакридина лактата, 0,1% раствором калия перманганата, раствором
перекиси водорода (2 столовые ложки 3% раствора на стакан воды)
несколько раз в день. При затяжном течении и глубоких некрозах
необходима антибиотикотерапия (пенициллины).
Прогноз. При адекватном и своевременном лечении прогноз забо- левания благоприятный.
Источник