Гортанная ангина (Подслизистый ларингит, Фолликулярный ларингит)
Содержание статьи
Гортанная ангина — это воспаление лимфоидной ткани гортани, расположенной под ее слизистой оболочкой. Клинически проявляется повышением температуры тела, ознобом, болью в горле, усиливающейся при глотании, осиплостью голоса. В некоторых случаях может развиться такое угрожающее жизни состояние как стеноз гортани, который вызывает затруднение дыхания. В диагностике решающую роль имеют симптоматика, данные ларингоскопии и бактериологического исследования. В качестве терапии используются антибактериальные, противовоспалительные, муколитические препараты, физиопроцедуры. При развитии осложнений применяются хирургические методы лечения.
Общие сведения
Гортанная ангина (подслизистый ларингит, фолликулярный ларингит) — острое воспаление лимфатических фолликулов подслизистого слоя гортани в области черпало-надгортанных складок, межчерпаловидного пространства, гортанных желудочков. Данная патология распространена повсеместно. Характерна сезонность: заболеваемость выше весной и осенью, когда наступает подъем респираторных вирусных инфекций (гортанная ангина в основном возникает на их фоне). Чаще болеют дети, мальчики и девочки страдают одинаково. Хотя заболевание обладает патогенетическим и клиническим сходством с катаральным ларингитом, оно встречается реже, имеет более тяжелое течение и большую частоту осложнений. Разновидностью гортанной ангины у детей является эпиглоттит (воспаление надгортанника).
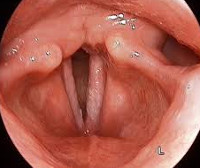
Гортанная ангина
Причины
Данная патология редко является самостоятельной, чаще возникает на фоне острой респираторной вирусной инфекции, воспалительных заболеваний гортани и соседних областей — паратонзиллита, заглоточного абсцесса, ангины язычной миндалины. Возбудителями гортанной ангины выступают представители сапрофитирующей микрофлоры (стрептококки, стафилококки, диплококки), которые активизируются под влиянием различных факторов. К ним относятся общее переохлаждение, механическая травма, химические или термические ожоги гортани, раздражение ее слизистой оболочки желудочным соком при гастроэзофагеальном рефлюксе. Также развитию и более тяжелому течению гортанной ангины способствуют патологии, сопровождающиеся снижением иммунной реактивности и нарушением водно-солевого обмена — сахарный диабет, гипотиреоз, болезни крови и почек.
Патогенез
Ключевым патогенетическим звеном гортанной ангины является воспалительный процесс. При проникновении возбудителя под слизистую оболочку возникает отечность за счет экссудации плазмы с небольшим количеством фибрина и лейкоцитов. Вследствие утраты ресничек мерцательным эпителием ухудшается отхождение мокроты. При низкой сопротивляемости организма происходит массивная инфильтрация слизистой иммунными клетками. При этом ткани уплотняются, нарушается отток лимфы и водный обмен, что еще больше усугубляет отек. При дальнейшем развитии заболевания может возникнуть нагноение подслизистого слоя, мышц и подкожной клетчатки с развитием абсцесса и флегмоны. У детей младшего возраста отек гортани наиболее выражен за счет рыхлой подкожной клетчатки и спазма гортанных мышц, который происходит из-за повышенной возбудимости центральной нервной системы. Именно по этим причинам у детей чаще возникает стеноз гортани.
Симптомы гортанной ангины
По клинической картине заболевание сходно с острым ларингитом, однако носит более тяжелое течение. Ангина гортани манифестирует остро — температура поднимается до 38-39 градусов, возникает сухость, ощущение инородного тела или «комка» в горле. Значительно ухудшается общее состояние за счет выраженной слабости, озноба, потливости и нарушения сна. Появляется сильная боль в горле, особенно при поворотах головы и глотании. Из-за этого пациент даже отказывается принимать пищу. Характерно изменение голоса — охриплость, осиплость. Становятся болезненными и увеличиваются шейные лимфатические узлы. Иногда боль настолько выражена, что больной человек для ее облегчения принимает вынужденное положение, наклонив голову вперед (эта поза чаще наблюдается у маленьких детей).
Осложнения
При отсутствии своевременной диагностики и лечения возникают следующие осложнения: абсцедирующий и флегмонозный ларингит, хондроперихондрит и стеноз гортани. При хондроперихондрите происходит воспаление хрящей и надрхрящницы гортани, что в дальнейшем приводит к их склерозированию и рубцовому хроническому стенозу. При абсцедирующем и флегмонозном ларингите температура достигает 40°С, появляются выраженные симптомы интоксикации, сильная болезненность в горле, отдающая в ухо, спазм жевательных мышц, учащение пульса и снижение артериального давления, может развиться сепсис и шок с полиорганной недостаточностью. Наиболее частое и грозное осложнение — острый стеноз гортани, развивающийся за счет бурного воспалительного процесса. Без неотложного вмешательства наступает смерть от дыхательной недостаточности.
Диагностика
Основными диагностическими данными являются жалобы, анамнез, ларингоскопическая картина и лабораторные данные. Пациента осматривает врач общей практики или оториноларинголог. Удостовериться в диагнозе и исключить другие патологии помогают следующие исследования:
- Осмотр гортани. Непрямая ларингоскопия проводится при помощи специального гортанного зеркала. Выявляются гиперемия и отечность слизистой оболочки черпаловидного хряща и грушевидного синуса, усиление сосудистого рисунка. Могут быть видны отдельные фолликулы с налетами. Голосовые складки набухшие, гиперемированы. В различной степени сужена голосовая щель. Данные изменения преимущественно односторонние, что является главной отличительной чертой этого заболевания. Абсцесс визуализируется как полушаровидное выпячивание с просвечивающим гноем.
- Лабораторные исследования. Изменения в общем анализе крови неспецифичны — увеличение уровня лейкоцитов и скорости оседания эритроцитов, смещение лейкоцитарной формулы влево. Для подтверждения бактериальной инфекции берется гортанная слизь и мазок с налетов для посева с определением чувствительности к антибиотикам.
Дифференциальную диагностику следует проводить с острым катаральным ларингитом, другими видами ангин, поражением ЛОР-органов при туберкулезе и ревматических заболеваниях, дифтерией. Последнее требует особого внимания, так как представляет непосредственную угрозу для жизни больного. В дифференциальной диагностике принимают участие инфекционист, фтизиатр и ревматолог.
Лечение гортанной ангины
В большинстве случаев требуется госпитализация больного в отделение оториноларинологии. В первую очередь необходимо создать голосовой покой — разговаривать как можно меньше и тише. Говорить шепотом не рекомендуется, так как при этом напряжение гортанных мышц повышается. Рекомендуется исключить острую, холодную и горячую пищу, обязательно прекратить курение. К специфическим методам лечения относятся:
- Этиотропная и патогенетическая терапия. До получения результатов бактериального посева и чувствительности применяются антибактериальные препараты широкого спектра действия — пенициллиновые антибиотики. При резистентности к пенициллинам используют цефалоспорины или фторхинолоны. Также для лечения эффективны препараты для разжижжения мокроты (ацетилцистеин), ингаляции антисептическими и щелочными растворами, фитосборами с противовоспалительным действием (шалфей, перечная мята, зверобой), электрофорез калия йодида и кальция хлорида.
- Лечение осложнений. Метод лечения острого гортанного стеноза зависит от его выраженности. При стенозе I-II степени проводится медикаментозное дестенозирование. Для этого используются глюкокортикостероиды, антигистаминные, диуретические препараты, эндоларингеальное вливание раствора эпинефрина. Также применяется вагосимпатическая или внутриносовая блокада новокаином, которая быстро устраняет мышечный спазм. При неэффективности данных мероприятий прибегают к трахеостомии. При развитии стеноза III или IV степени трахеостомия выполняется сразу. При абсцессе производится вскрытие гнойника гортанным ножом Тобольда и его дренирование. Рубцовый стеноз вследствие хондроперихондрита и трахеостомии требует реконструктивной операции с ларинготрахеопластикой.
Прогноз и профилактика
При отсутствии осложнений прогноз благоприятный. Смертность при стенозе гортани I и II степени составляет от 1 до 5%, при стенозе III и IV степени — более 30%. Частота летальности при сепсисе выше (около 45-50%), однако при гортанной ангине он развивается крайне редко. Профилактика заключается в своевременном лечении и профилактике тех заболеваний, на фоне которых развивается подслизистый ларингит — гриппа, парагриппа, аденовирусной инфекции, паратонзиллита. Немаловажным является лечение сопутствующей гастроэзофагеальной рефлюксной болезни. Для общей профилактики рекомендованы мероприятия по укреплению иммунитета — регулярные физические нагрузки, закаливание, сбалансированное питание, полноценный сон.
Источник
Ангина флегмонозная и паратонзиллярный абсцесс
Обзор
Флегмонозная ангина (острый паратонзиллит) — это гнойное воспаление мягких тканей около небных миндалин (гланд). Паратонзиллярный абсцесс — это ограниченное скопление гноя (гнойник), расположенное за миндалиной,- возможный исход флегмонозной ангины.
Миндалины представляют собой две небольшие железы, расположенные в задней части горла, за языком. Флегмонозная ангина обычно развивается после острого или обострения хронического тонзиллита, когда инфекция распространяется от пораженной миндалины на соседние ткани. Это, как правило, сопровождается резким ухудшением состояния. Флегмонозной ангиной чаще болеют подростки и молодые люди.
Симптомы флегмонозной ангины:
- усиление боли в горле, обычно с одной стороны;
- повышение температуры до 38ºС и выше;
- затруднение при открывании рта;
- боль при глотании;
- затруднение глотания, которое может приводить к слюнотечению;
- изменение голоса и затруднение речи;
- неприятный запах изо рта;
- боль в ухе с пораженной стороны;
- головная боль и общее плохое самочувствие;
- увеличение лимфатических узлов под нижней челюстью и на шее на стороне поражения;
- отечность лица и шеи;
- затруднение дыхания.
Самочувствие обычно улучшается после формирования абсцесса. То есть, когда между миндалиной и стенкой глотки образуется скопление гноя, которое отграничено от соседних тканей капсулой и валом из клеток иммунной защиты. Во рту становится хорошо видно резко увеличенную миндалину, её смещение к центру зева. Без лечения абсцесс может самостоятельно вскрыться в полость рта, что сопровождается отхождением большого количества гноя, резким улучшением состояния и, как правило, выздоровлением. Однако гной может расплавить ткани вглубь лотки, что приводит к развитию редких, но тяжелых осложнений: флегмоне шеи или сепсису.
При появлении симптомов острого паратонзиллита или паратонзиллярного абсцесса у вас или вашего ребенка нужно сразу обратиться к врачу общей практики или отоларингологу. Врач расспросит вас о симптомах, осмотрит горло и миндалины. При подтверждении диагноза потребуется госпитализация в ЛОР-отделение больницы для дальнейшего лечения. Для предупреждения осложнений важно начать лечение как можно раньше.
Причины флегмонозной ангины
Причиной возникновения флегмонозной ангины является бактериальная инфекция. Флегмонозную ангину могут вызывать разные бактерии, но чаще всего — гемофильная палочка и стрептококк, особенно гноеродный стрептококк (Streptococcus pyogenes).
Точно не известно, почему появляется инфекция, вызывающая флегмонозную ангину, однако наиболее распространенная теория гласит, что абсцесс (скопление гноя) образуется после тяжелого, нелеченного или не полностью вылеченного острого тонзиллита (ангины).
Другая теория о причинах возникновения флегмонозной ангины касается желез Вебера. Железы Вебера вырабатывают секрет и расположены непосредственно над миндалинами. Они удаляют из миндалин и окружающей области продукты распада, например омертвевшие ткани.
При нарушении функции желез Вебера, накопившиеся вокруг миндалин продукты распада не выводятся, что может привести к отеку канальцев, по которым происходит отток из желез. Это создает благоприятные условия для развития инфекции, которая в свою очередь может вызвать абсцесс.
Факторы, которые могут увеличить риск развития флегмонозной ангины после воспаления горла:
- наличие диабета;
- снижение способности иммунной системы бороться с инфекциями, например, при ВИЧ.
Лечение флегмонозной ангины и паратонзиллярного абсцесса
Лечение флегмонозной ангины и паратонзиллярного абсцесса обычно включает сочетание медикаментозных и хирургических методов.
Медикаментозное лечение
Антибиотики необходимы для борьбы с бактериальной инфекцией, вызвавшей воспаление. Обычно антибиотики вводят непосредственно в вену (внутривенно). Это более действенно, чем прием антибиотиков в форме таблеток. Антибиотики, часто применяемые для лечения флегмонозной ангины:
- феноксиметилпенициллин, также называемый пенициллином V, — тип пенициллина;
- кларитромицин, если у вас аллергия на пенициллин;
- амоксициллин;
- клиндамицин;
- эритромицин.
Применяется несколько различных видов антибиотиков. Выбор будет зависеть от типа бактерий, вызвавших у вас инфекцию, и от того, какие лекарственные препараты подходят вам больше всего. Например, некоторые типы лекарственных препаратов могут не подходить при наличии у вас некоторых хронических заболеваний, например болезней печени или почек.
Некоторые типы антибиотиков могут взаимодействовать с некоторыми типами противозачаточных таблеток, например, с комбинированными оральными контрацептивами (КОК). В этом случае врач может порекомендовать вам другие методы контрацепции на этот период.
Кортикостероиды — это лекарственные препараты, содержащие стероиды, вид гормонов. Они помогают уменьшить отек и могут использоваться для лечения флегмонозной ангины при очень сильной боли в горле или серьезном нарушении глотания. Исследования показали, что кортикостероиды являются безопасным и эффективным методом лечения флегмонозной ангины.
Обезболивающие средства. Наиболее распространенные обезболивающие препараты для лечения флегмонозной ангины и паратонзиллярного абсцесса — парацетамол и ибупрофен.
Хирургическое лечение
В большинстве случаев для лечения флегмонозной ангины назначения одних антибиотиков недостаточно, и требуется хирургическое вмешательство.
Игольная аспирация позволяет удалить гной из абсцесса. Процедуру проводят с помощью длинной тонкой иглы. При проведении игольной аспирации вам скорее всего введут успокоительный лекарственный препарат, чтобы помочь расслабиться, или местный анестетик для обезболивания области прокола, чтобы вы не чувствовали никакой боли. После аспирации удаленную из абсцесса жидкость отправят в лабораторию для определения типа бактерий, вызвавших инфекцию, и их чувствительности к антибиотикам.
Разрез и дренирование. В некоторых случаях для выведения (дренирования) жидкости из абсцесса делают разрез в пораженной области. Разрез и дренирование также проводят под действием расслабляющих успокоительных препаратов, местных анестетиков или общего наркоза, чтобы вы спали во время процедуры.
Тонзилэктомия — это операция по удалению миндалин. Тонзиллэктомию рекомендуют в тяжелых случаях флегмонозной ангины или при повторных воспалениях горла. Прочитайте подробнее о тонзиллэктомии в разделе о лечении острого и хронического тонзиллита.
В зависимости от тяжести инфекции вам может потребоваться провести в больнице от 2 до 4 дней. На протяжении этого времени жидкости и лекарства будут вводить вам через капельницу. После выписки из больницы может понадобиться побыть дома около 7 дней.
Профилактика острого паратонзиллита и паратонзиллярного абсцесса
Лучший способ профилактики флегмонозной ангины — избегать тесных контактов с теми, кто болеет вирусными или бактериальными инфекциями. Например, не пользуйтесь зубной щеткой человека, больного тонзиллитом, а также общими чашками, тарелками, столовыми приборами. Соблюдайте гигиену, регулярно мойте руки горячей водой с мылом. Курение также может повысить риск возникновения флегмонозной ангины.
К какому врачу обратиться с флегмонозной ангиной?
При появлении симптомов флегмонозной ангины найдите терапевта, педиатра(при ангине у ребенка) или ЛОР-врача, которые проведут диагностику, назначат лечение, а при необходимости направят вас в больницу.
Если необходима госпитализация для хирургического лечения, вы можете выбрать ЛОР-клинику с помощью нашего сервиса.
Источник
Симптомы и лечение гнойной ангины, этапы развития болезни
Повышение температуры тела, болезненные ощущения в горле, слабость, головная боль — эти симптомы в весенне-зимний период люди обычно списывают на банальную простуду. Однако нередко такие признаки указывают на развитие опасного инфекционного заболевания, которое врачи называют гнойная ангина. Болезнь проявляется сильным воспалением миндалин (гланд), расположенных в области носоглотки. Инфекцией поражается в первую очередь паренхима и лимфоидная ткань, выстилающая гланды. Заболевание опасно тяжелыми осложнениями, которые развиваются при игнорировании симптомов и отсутствии грамотного лечения.
Причины возникновения
Провоцируют воспалительный процесс небных миндалин инфекции, передающиеся воздушно-капельным путем. Реже заражение происходит контактно-бытовым способом (через общую посуду, полотенца, постельное белье). Самый распространенный возбудитель гнойной ангины — гемолитический стрептококк. Однако, если иммунитет человека работает нормально, бактерии этой группы погибают сразу после проникновения в организм. Развитию патологии способствует ослабление иммунитета и провоцирующие факторы.
К непрямым причинам гнойной ангины относят:
- сильное переохлаждение;
- хронические заболевания верхних дыхательных путей;
- инфекции ротовой полости;
- алкоголизм и курение в анамнезе;
- стресс, переутомление, сильное эмоциональное напряжение;
- проживание в районах с тяжелой экологической обстановкой;
- дефицит витаминов и питательных элементов;
- механические повреждения миндалин (травмы, операции).
Болезнь с одинаковой частотой диагностируется у взрослых и детей.
Инкубационный период
Период от момента проникновения возбудителя в организм до появления первых характерных симптомов может составлять от 2 до 6 дней. Первые дни заболевший еще не догадывается о своем состоянии, становясь источником заражения для окружающих. Во время инкубационного периода инфекция активно передается воздушно-капельным путем (через кашель, чихание, поцелуи, разговоры). Начало болезни проявляется ощущением озноба, повышением температуры тела, слабостью и головной болью. Чем раньше пациент обращается к врачу, тем легче проходит лечение.
Симптомы гнойной ангины
У большинства пациентов первые признаки гнойной ангины появляются на 2-3 день с момента проникновения возбудителя инфекции в организм. Когда иммунитет больного ослаблен, клиническая картина наиболее выражена. У взрослых пациентов отмечаются такие признаки:
- появление заметных белых или желтоватых пятен гноя на миндалинах;
- высокая температура тела (в диапазоне 39-40 °С);
- интенсивная боль в горле, нарастающая во время глотания;
- значительное увеличение лимфатических узлов, расположенных под нижней челюстью;
- легкоудаляемый белесый налет на языке;
- сильные головные боли;
- ощущение слабости и разбитости;
- потеря аппетита;
- ломота в суставах.
У взрослых людей при своевременном лечении острая стадия заболевания редко продолжается дольше недели. Если больной не обращается за помощью к специалистам, существует риск развития осложнений.
Этапы развития болезни
Заболевание прогрессирует стремительно. Особенно это проявляется у детей и взрослых с ослабленным иммунным ответом. Симптоматика зависит от текущего состояния организма, возраста, сопутствующих заболеваний и стадии инфекционного поражения тканей.
Признаки развития болезни на разных этапах с момента заражения:
- 2-3 день. Этот этап характеризуется максимальной выраженностью симптоматической картины. Миндалины больного значительно увеличиваются в размерах и на их поверхности появляются белые или желтоватые гнойники. Воспалительный процесс охватывает всю поверхность гланд. Пациент отмечает ухудшение самочувствия, слабость, потерю аппетита и признаки лихорадки, включая повышение температуры тела до 39-40 °С. Больной также испытывает мучительную боль в горле, усиливающуюся при глотании.
- 4 день. Гнойники, образующиеся на миндалинах, начинают самопроизвольно вскрываться, высвобождая содержимое (гной). На их месте образуются лакуны — характерные углубления. Если на этом этапе больной выполняет рекомендации врача, лакуны быстро затягиваются.
- 5-6 день. На этом этапе пациенты ощущают заметное улучшение состояния — нормализуется температура тела, уходят головные боли, восстанавливаются силы и аппетит.
- 7-10 день. Отступает последний патологический признак — боль в горле. Также уменьшаются размеры лимфатических узлов, расположенных под нижней челюстью. Больной перестает ощущать болезненность и дискомфорт в этой области.
Грамотная и своевременная терапия позволяет избежать серьезных осложнений.
Заразна ли гнойная ангина
Болезнь легко передается воздушно-капельным путем от зараженного человека к здоровому. Особенно высок риск заражения во время инкубационного периода. Чтобы избежать распространения инфекции, больному рекомендована изоляция, ношение медицинской маски или специальной повязки, а также немедленное обращение к ЛОР-врачу при первых признаках развития патологии. Уже через сутки после начала лечения гнойной ангины, пациент перестает распространять инфекцию.
Формы заболевания
Форма течения гнойной ангины зависит от множества сопутствующих факторов и условий. Наиболее распространены три формы развития — фолликулярная, лакунарная и язвенно-пленчатая (некротическая). Каждый тип характеризуется особенностями течения, специфическими поражениями тканей миндалин и различной продолжительностью.
Фолликулярная
Фолликулярная ангина проявляется точечными гнойными поражениями паренхимы лимфоидной ткани и фолликулов миндалин. Заболевание в 85% случаев вызывают стрептококки группы A. Остальные случаи заражения связывают со стафилококковой инфекцией, гемофильной палочкой, пневмококком, аденовирусом. Эта форма патологии сопровождается стремительным нарастанием симптомокомплекса, сильной гипертермией, потливостью, потерей сна и аппетита. Интенсивный болевой синдром в горле может иррадиировать в ухо.
Лакунарная
Этот тип болезни вызывает тяжелое воспалительное поражение тканей окологлоточного кольца. Вскрытие гнойников сопровождается образованием на поверхности гланд специфических перфораций — лакун. Острая фаза болезни проявляется увеличением размеров миндалин, вплоть до затруднений дыхания. Наряду с другими симптомами, характерным признаком лакунарного типа патологии становится неприятный запах изо рта. Иногда врачи отмечают заметное изменение голоса и нарушения дикции. Неадекватная терапия может привести к развитию паратонзиллярного или заглоточного абсцесса.
Некротическая
Язвенно-некротическая ангина встречается редко (около 5-6% случаев). Основная причина развития болезни этого типа — фузоспирохетозная инфекция. Бурное развитие инфекционно-воспалительного процесса вызывает формирование гистологических изменений в тканях небных миндалин. Нарушения проницаемости сосудов, сопряженные с активной выработкой гистамина и цитокинов, приводят к гипертрофии, а иногда и некрозу тканей. Первым признаком болезни становится ощущение «кома в горле». Позже появляется резкий неприятный гнилостный запах изо рта и усиливается слюноотделение.
Диагностика и лечение
Для постановки диагноза и определения подходов к лечению, необходимо обратиться к врачу отоларингологу. Диагностика проводится по следующему алгоритму:
- сбор анамнеза и жалоб;
- осмотр глотки с использованием специального освещения (фарингоскопия);
- общий и биохимический анализ крови;
- бактериологическое исследование мазка с составлением антибиотикограммы.
Как лечить гнойную ангину определяет ЛОР. В тяжелых случаях требуется госпитализация. Общие врачебные рекомендации включают постельный режим, обильное питье, прием витаминов и общеукрепляющих препаратов.
Специфическое лечение болезни представляет собой комплекс процедур и медикаментов:
- Лекарственная обработка полости рта. Комплексная терапия обязательно включает полоскание горла антисептическими растворами. С этой целью используются растворы фурацилина, марганца, перекиси водорода, морской соли, натуральные растительные отвары (ромашки, календулы). Эта процедура направлена на удаление патогенных микроорганизмов из горла и ротовой полости.
- Прием системных антибактериальных препаратов. Полноценный курс антибиотикотерапии позволяет избавиться от болезнетворной флоры. Антибиотики и их дозировки может определить и назначить только врач. Чаще всего используются средства из групп пенициллинов, макролидов и цефалоспоринов.
- Симптоматическая терапия. Чтобы облегчить состояние больного в период острой стадии, специалист назначает симптоматическое лечение в виде жаропонижающих, антигистаминных и противовоспалительных средств. Иногда в период выздоровления рекомендуется пройти физиотерапевтические процедуры.
Правильно подобранное лечение помогает избежать тяжелых последствий и обеспечивает заживление пораженных участков тканей без видимых дефектов.
Гнойная ангина у детей
Если болезнь развивается у ребенка, кроме основных симптомов, нередко появляются расстройства пищеварения — диарея, тошнота, рвота. Дети могут жаловаться на боль в животе, вызванную спазмами кишечника. Фолликулярный тип патологии особенно тяжело переносится детьми 5-10 лет, вызывая воспаление мозговых оболочек. У маленьких пациентов нередко наблюдаются полуобморочные состояния, сухой кашель и жалобы на ощущение постороннего предмета в горле.
Если родители игнорируют симптоматику, патология переходит в хроническую форму. Педиатры называют это состояние хроническим тонзиллитом, обострения которого происходят 2-3 раза в год.
Осложнения и последствия
Запущенная форма заболевания приводит к воспалительному поражению других органов, включая сердце, почки, суставы. К самым опасным осложнениям относят:
- медиастинит — воспаление клетчатки средостения;
- хронический бронхит — воспалительное поражение бронхов;
- сепсис — распространение инфекции с током крови;
- артрит — воспалительный процесс суставов;
- гломерулонефрит — опасное заболевание почек;
- гнойный менингит — поражение мозговых оболочек;
- окологлоточные абсцессы — нагноение лимфатических узлов и клетчатки окологлоточного пространства.
Избежать негативных последствий для здоровья позволяет своевременное обращение в медицинское учреждение.
Профилактика
Уделяя внимание профилактическим мероприятиям, можно снизить риск развития заболевания. Эффективная профилактика включает:
- исключение переохлаждения организма (ношение теплой одежды, контроль микроклиматических показателей в помещении);
- регулярные профилактические визиты к стоматологу для выявления ранних стадий кариеса и стоматита;
- отказ от вредных привычек (курение, употребление алкоголя);
- умеренная физическая нагрузка, регулярные прогулки на свежем воздухе;
- нормализация режимов питания, сна и бодрствования;
- соблюдение гигиенических норм и требований, поддержание чистоты в доме и на рабочем месте;
- ограничение контактов с малознакомыми людьми в периоды неблагоприятной эпидемиологической обстановки.
Избежать заражения и легче перенести гнойную ангину помогает укрепление иммунной системы, основанное на ведении здорового образа жизни.
Записаться
| Июнь 2021 | ||||||
|---|---|---|---|---|---|---|
| Пн | Вт | Ср | Чт | Пт | Сб | Вс |
| 31 | 1 | 2 | 3 | 4 | 5 | 6 |
| 7 | 8 | 9 | 10 | 11 | 12 | 13 |
| 14 | 15 | 16 | 17 | 18 | 19 | 20 |
| 21 | 22 | 23 | 24 | 25 | 26 | 27 |
| 28 | 29 | 30 | 1 | 2 | 3 | 4 |
Источник