Гнойный тонзиллит (паратонзиллярный абсцесс): причины, симптомы, лечение
Содержание статьи
Гнойный тонзиллит (паратонзиллярный абсцесс): причины, симптомы, лечение

Гнойный тонзиллит, как правило, начинается с возникновения острого фолликулярного тонзиллита, прогрессирует до паратонзиллита и приводит к образованию паратонзиллярного абсцесса.
Альтернативная теория предполагает вовлечение желез Вебера, которые являются группой слюнных желез, расположенных непосредственно над тонзиллярной областью в мягком нёбе. Считается, что эти железы играют незначительную роль в очистке области миндалин от любого скопившегося там «мусора». Некроз ткани и образование гноя приводят к возникновению абсцесса между капсулой миндалины, боковой стенкой глотки и паратонзиллярным пространством. В результате рубцов и обструкции выводных протоков, возникает скопление гноя в тканях и образование гнойного абсцесса прогрессирует.
Эпидемиология
Тонзиллит преимущественно является болезнью детей. Паратонзиллярный абсцесс обычно поражает подростков и молодых людей, но может возникнуть и у детей младшего возраста. Эта картина, однако, может измениться. Одно израильское исследование показало, что отдельная группа людей старше 40 лет, страдающих от паратонзиллярного абсцесса, имели более серьезные симптомы заболевания и более длительный курс лечения. Тонзиллит не всегда предшествует этому состоянию и иногда возникает несмотря на предварительную адекватную антибактериальную терапию. Было выявлено, что курение является фактором риска развития гнойного тонзиллита.
Чаще всего паратонзиллярный абсцесс возникает в ноябре-декабре и апреле-мае, что совпадает с самой высокой заболеваемостью стрептококковым фарингитом и экссудативным тонзиллитом.
Причины возникновения гнойного тонзиллита
Наиболее часто паратонзиллярный абсцесс возникает в результате заражения следующими патогенами:
- Стрептококк пиогенный (Streptococcus pyogenes)
- Золотистый стафилококк (Staphylococcus aureus)
- Гемофильная палочка (Haemophilus influenzae)
- Анаэробные организмы: Превотеллы, Порфиромонас, Фузобактерии и Пептострептококки.
Паратонзиллярный абсцесс может также быть осложнением инфекционного мононуклеоза.
Симптомы
- сильная боль в горле (может стать односторонней)
- высокая температура тела — 39-40°C
- повышенное слюноотделение
- зловонный запах изо рта
- болезненное глотание
- тризм (проблемы при открытии рта)
- изменение голоса из-за отека глотки и тризма
- боль в ухе на стороне поражения
- ригидность затылочных мышц (скованность затылочных мышц)
- головная боль
- общее недомогание
Диагностика
В двух третях случаев диагностирование гнойного тонзиллита может быть затруднено тризмом, так как при этом пациенту сложно открыть рот. При осмотре, врач проверит следующие из возможных признаков паратонзиллярного абсцесса:
- зловонное дыхание
- повышенное слюноотделение
- измерит температуру тела
- чувствительность и увеличение ипсилатеральных шейных лимфатических узлов
- может присутствовать кривошея
- может присутствовать одностороннее выпячивание, обычно выше и сбоку одной из миндалин
- иногда выпячивание может наблюдаться книзу
- может наблюдаться медиальное смещение пораженной миндалины, а также ее сдвиг вперед
- миндалины могут быть эритематозными, увеличенными и покрытыми экссудатом
- в результате поражения язычок смещается
- могут наблюдаться признаки обезвоживания
- может наблюдаться обструкция дыхательных путей (редко)
- внезапный разрыв абсцесса в глотку может привести к аспирации (редко)
Пациента с подозрением на перитонзиллярный абсцесс следует направить к отоларингологу (ЛОР) в тот же день.
Диагностические процедуры
- Первичный осмотр пациента.
- Компьютерная томография (КТ) обычно не требуется, но может быть использована в атипичных случаях, таких как абсцесс нижнего полюса, или если высоки риски проведения вскрытия и дренирования абсцесса, например, при нарушении свертываемости крови. В сложных случаях КТ может быть необходима для координаций действий врача во время проведения дренирования абсцесса.
- В исследовании одного случая паратонзиллярного абсцесса с отеком язычка сообщалось, что ультразвук был полезным в диагностике.
- Доказательства, поддерживающие использование скрининга инфекционного мононуклеоза сомнительны. Одно исследование показало, что только у 4% пациентов с гнойной ангиной эта диагностическая процедура дала положительный результат на инфекционный мононуклеоз (все из этих людей в возрасте до 30 лет).
Лечение
Гнойный тонзиллит лечат двумя способами:
- Медикаменты
- Хирургическая операция
Лечение гнойного тонзиллита медикаментами
- Для устранения обезвоживания может потребоваться внутривенное введение дополнительной жидкости с помощью капельницы.
- Для облегчения боли назначают обезболивающие препараты.
- Для подавления инфекции используют внутривенное введение антибиотиков.
- Пенициллин, цефалоспорины, амоксициллин + клавулановая кислота и клиндамицин, являются наиболее часто используемыми антибиотиками, применяемыми в лечении паратонзиллярного абсцесса. В отдельных случаях может оказаться полезным метронидазол в связке с пенициллином.
- В редких случаях используют иммуноглобулины внутривенно (например, в связи с Пиогенным стрептококком).
- Исследования также показали, что может быть полезным использование единоразовых доз внутривенных стероидов, а также антибиотиков. Они могут помочь уменьшить симптомы и ускорить выздоровление.
Хирургическая операция при гнойном тонзиллите
- В лечении гнойного тонзиллита обычно одних антибиотиков недостаточно. В связи с появлением антибиотикорезистентных штаммов бактерий, хирургия является предпочтительным вариантом в большинстве случаев.
- Пункция, разрез и дренирование абсцесса, а также удаление миндалин (тонзиллэктомия), считаются приемлемыми вариантами хирургического лечения острого паратонзиллярного абсцесса.
- Если операция была неудачной или абсцесс находится в труднодоступном месте, врачи могут использовать ультразвуковое исследование, способное помочь направить их действия в правильное русло.
- Если пациент страдает от хронического и рецидивирующего тонзиллита, спустя время обычно проводят тонзиллэктомию.
- Некоторые хирурги настаивают на немедленном удалении миндалин во время проведения лечения паратонзиллярного абсцесса. В результате анализа серии случаев, значительных различий в длительности восстановления, кровопотери, длительности операции или послеоперационных осложнений между непосредственной тонзиллэктомией и отложенной тонзиллэктомией при лечении детского паратонзиллярного абсцесса выявлено не было.
Осложнения
- Абсцесс может распространиться в более глубокие ткани шеи и может привести к некротическому фасцииту. Заражение может распространиться с парафарингеального пространства через анатомические полости, вызвав медиастинит, перикардит и плевральный выпот.
- Обструкция дыхательных путей (редко).
- Рецидив паратонзиллярного абсцесса.
- Кровотечение вследствие удаления миндалин.
- Смерть может наступить от аспирации, обструкции дыхательных путей, эрозии крупных кровеносных сосудов или расширения средостения.
Прогноз
- Частота рецидивов плохо определена, но составляет около 9-22%.
- Рецидив может возникнуть после тонзиллэктомии (редко).
Профилактика
- В результате исследований было обнаружено, что выгоды от лечения ангины антибиотиками являются умеренными и что многие пациенты нуждаются в лечении для предотвращения возникновения гнойного тонзиллита. В результате канадского исследования было обнаружено, что 30% пациентов с острой болью в горле нуждаются в лечении антибиотиками.
- 50% снижение назначения антибиотиков детям не сопровождается увеличением числа госпитализаций с паратонзиллярным абсцессом.
- О применении антибиотиков при тонзиллите вы можете узнать здесь – Антибиотики при тонзиллите. Какие нужны и стоит ли их принимать.
Эта статья была полезна для вас? Поделитесь ей с другими!
О сайте | Пользовательское соглашение | Политика конфиденциальности | Контакты
Мы в социальных сетях: Facebook | ВКонтакте | Одноклассники | Twitter | Pinterest
Этот контент предназначен только для информационных и образовательных целей. Он не предназначен для предоставления медицинских консультаций или замены таких консультаций или лечения у личного врача. Всем читателям этого контента рекомендуется проконсультироваться со своими врачами или квалифицированными медицинскими работниками по конкретным вопросам здоровья. Издатель этого контента не несет ответственности за возможные последствия для здоровья любого человека или лиц, читающих или следящих за информацией в этом образовательном контенте. Все читатели этого контента, особенно те, кто принимает лекарства, отпускаемые по рецепту или без рецепта, перед началом любой программы питания, приемом пищевых добавок или изменением образа жизни должны проконсультироваться со своим врачом.
При использовании материалов нашего сайта, обратная ссылка на сайт обязательна. © MagicWorld.su, 2013-2021 | Все права защищены.
Источник
Тонзиллэктомия — как проходит удаление миндалин?
Что такое тонзиллэктомия?
Удаление небных миндалин – одна из самых распространенных операций в практике ЛОР-врача. Многие думают, что ее выполняют только детям, но это не так. Взрослым она тоже может понадобиться, если хронический тонзиллит перешел в тяжелую форму и сопровождается гнойными осложнениями, а увеличенные миндалины мешают глотать и даже дышать, вызывая синдром ночного апноэ – кратковременную остановку дыхания во сне.
Нёбные миндалины иногда воспаляются. Воспаление небных миндалин (гланд) обозначается термином тонзиллит. Он, в свою очередь, может быть острым и хроническим.
Острый тонзиллит называется ангиной.При хроническом тонзиллите воспалительный процесс тянется годами, с периодическими обострениями. Обострение обычно сопровождается повышением температуры, першением и болью в горле, в том числе при глотании.
Миндалины покрываются налетом, появляется неприятный запах изо рта, увеличиваются шейные лимфоузлы. Если обострения повторяются одно за другим, а консервативное лечение не помогает, приходится прибегать к хирургическому лечению – удалению гланд (тонзиллэктомии).
Отличие от тонзиллотомии
Наряду с тонзиллэктомией есть и другая операция с похожим названием – тонзиллотомия, при которой увеличенные миндалины удаляют не целиком, а частично (обычно у детей). Показанием к такой операции служит гипертрофия этих миндалин, когда они занимают все пространство от передней небной дужки до срединной линии глотки. При тонзиллотомии убирают лишь “излишки” увеличенных миндалин, возвращая их к нормальным размерам. Тонзиллотомия менее травматична, чем радикальное удаление гланд, и позволяет сохранить их защитные функции.
Почему не помогает консервативное лечение?
Из-за иммунодефицита (врожденного или приобретенного) или сопутствующих заболеваний, которые способствуют затяжным воспалительным процессам (сахарный диабет, хроническая инфекция) консервативное лечение тонзиллита может быть неэффективным.
Важно! В миндалинах может поселиться бета-гемолитический стрептококк группы А, который вызывает ревматическое поражение сердца, суставов и почек. Удаление гланд позволяет избежать этих осложнений.
К другим факторам, затрудняющим консервативное лечение, относятся курение и злоупотребление алкоголем. У педагогов, певцов и актеров фактором риска служит необходимость долго, громко и много говорить.
В каком возрасте делают операцию?
Хирургическое лечение может быть рекомендовано взрослым и детям старше 8 лет. К этому времени миндалины сформировываются окончательно. Небные миндалины являются составной частью глоточного кольца — группы миндалин (парные небные и трубные, непарные носоглоточная и язычная) — важного органа местного иммунитета носоглотки и дыхательных путей. Раннее удаление миндалин может способствовать развитию атопических заболеваний — аллергического ринита или бронхиальной астмы. Детям младше трёх лет такие операции обычно не делают, так как у них крайне редко бывают тонзиллиты — гланды слишком малы.
Важно! Удалять миндалины можно не раньше, чем через полгода после прививки полиомиелита.
Можно ли делать взрослым?
Да, если есть показания к операции.
Показания к операции
- Хронический тонзиллит с обострениями не реже 4 раз в год на протяжении 2–3 лет;
- Хронический тонзиллит при котором воспаление распространяется на близлежащие органы;
- Признаки общей аллергизации организма и аутоиммунного поражения сердца, почек, суставов, эндокринных желез;
- Большие гланды, мешающие дышать и глотать.
Противопоказания
Они бывают абсолютными (исключающими возможность тонзиллэктомии) и относительными, когда все откладывается до устранения причин, препятствующих проведению операции.
Абсолютные противопоказания:
- заболевания с повышенной кровоточивостью: гемофилия, геморрагические диатезы, болезнь Верльгофа, агранулоцитоз, лейкоз;
- сердечная недостаточность 2–3 степени;
- острые инфекционные заболевания и обострение хронических;
- активная форма туберкулеза;
- цирроз печени.
Относительные противопоказания:
- кариес (до санации — стоматологической профилактики полости рта);
- воспаление десен;
- гнойничковые заболевания рта и кожи;
- ОРВИ и грипп;
- обострение (декомпенсация) хронических заболеваний;
- менструация;
- беременность после 26-й недели из-за риска преждевременных родов.
Подготовка к удалению миндалин
Необходимо сдать анализы на ВИЧ, гепатиты В, С, сифилис, сделать общий и биохимический анализ крови и коагулограмму, пройти рентгенографию органов грудной клетки и электрокардиографию.
ЛОР-врач возьмет мазок из зева, чтобы определить тип микрофлоры и ее чувствительность к антибиотикам. По результатам анализов и осмотра терапевт исключает соматическую патологию и противопоказания к операции.
Опасна ли операция?
При правильной подготовке проходит без осложнений. Однако в раннем послеоперационном периоде возможны изменения голоса, а в последующей жизни — учащение вирусных инфекций и бронхитов.
Какая анестезия применяется?
Обычно местная – орошение и обкалывание слизистой оболочки растворами анестетиков. Особое внимание уделяют корню языка, чтобы ликвидировать рвотный рефлекс. Одновременно пациенту вводят успокаивающие и расслабляющие препараты.
Маленьких детей оперируют под общим наркозом: так ребёнок не будет бояться, дёргаться и не сможет навредить себе или помешать врачу. Обычно гланды удаляют в период ремиссии, когда признаков воспаления нет.
Виды операций по удалению миндалин
Классический
Хирург устанавливает роторасширитель и отделяет ткань миндалин вместе с капсулой от окружающих тканей «тупым» путем при помощи распатора. Кровотечение останавливают, сосуды прижигают электрокоагулятором или лазером. Весь процесс занимает от 15 до 40 минут.
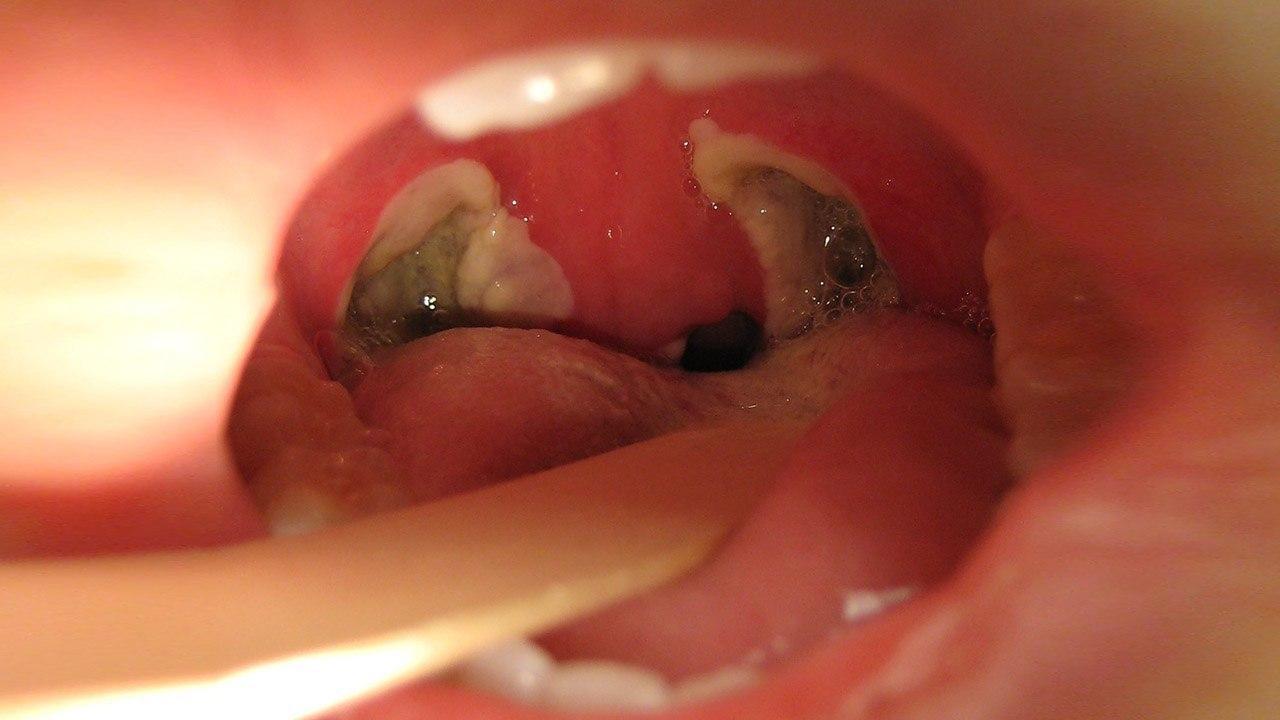
Рисунок 1. Внешний вид горла после тонзиллэктомии. Источник: James Heilman MD, CC BY-SA 3.0.
Электрокоагуляция
Вместо скальпеля используют электрод с высокочастотным током. Сосуды «завариваются», поэтому кровопотеря минимальная. Восстановление может занять больше времени — из-за сопутствующих травм окружающих тканей.
Криодеструкция
Миндалины замораживают жидким азотом. В результате они становятся бледными, плоскими и затвердевают, а через день отмирают и постепенно отторгаются. Метод рекомендуется пациентам с повышенным риском кровотечений (при тромбоцитопенической пурпуре, гемофилии и др.), тяжелой сердечной недостаточности и эндокринной патологии.
Важно! Криохирургический метод применяется в виде серии процедур длительностью до 1,5 месяцев. За это время возможен рецидив заболевания, если не вся ткань миндалины была разрушена. К криохирургии прибегают, когда классическое хирургическое вмешательство невозможно.
Ультразвуковая деструкция
Высокочастотные звуковые колебания разогревают ткани, чтобы не было кровотечения. В отличии от воздействия жидким азотом или электричеством, окружающие ткани почти не повреждаются. Ультразвуковой метод – один из самых малотравматичных.
Радиоволновая деструкция
Внутри гланд устанавливают зонд, который генерирует радиоволны. Они выпаривают отсюда воду и вызывают рубцевание. Абляцию можно повторять несколько раз. Наркоз тут не нужен – только местная анестезия или легкая седация. Восстановление проходит быстро, но радикальное удаление миндалин практически невозможно . Поэтому радиоволновую терапию используют при их гипертрофии, но не при хроническом тонзиллите, когда требуется радикальное вмешательство .
Холодноплазменная деструкция
Относительно новый метод удаления небных миндалин. Основан он на свойстве холодной плазмы (радиочастотной энергии, преобразованной в ионную диссоциацию) разъединять молекулярные связи в тканях без выделения тепловой энергии. Плазма называется холодной, потому что вызывает минимальный нагрев тканей, а значит, боль после операции будет незначительной , восстановление – легким и быстрым. Метод малотравматичен и может применяться для частичного или полного удаления гланд.
Удаление лазером
Лазерная тонзиллэктомия может быть полной или частичной (с подрезанием верхних слоев гланд). Применяют разные виды лазера – углеродный, инфракрасный и др. Удаляются только патологические ткани, а здоровые не затрагиваются. Среди других преимуществ – одномоментное отделение миндалины от подлежащих тканей с коагуляцией сосудов, что снижает риск кровотечения и инфицирования.
Послеоперационный период
Восстановление обычно занимает 3–4 недели, первая из которых проходит в стационаре. Это необходимо чтобы вовремя отреагировать на самое частое осложнение тонзиллэктомии – глоточного кровотечения. Для его предупреждения назначают кровоостанавливающие препараты.
Из операционной пациента переводят в палату под наблюдение лечащего врача. В первые сутки запрещено глотать, сплевывать или отхаркивать слюну. Дышать можно только через рот. При выраженном болевом синдроме пациенту назначают обезболивающие препараты.
Все дни послеоперационного периода рекомендована диета
- в первые сутки взрослым следует воздерживаться от приема пищи, а маленьким детям нельзя есть или пить в ближайшие 6 часов;
- в первую неделю после операции рекомендуется есть жидкую однородную пищу;
- на протяжении восстановительного периода пища должна быть мягкой, не рекомендуется есть слишком горячее, холодное, кислое, острое. Это может раздражать слизистую горла и ротовой полости.
- В послеоперационном периоде при необходимости назначают курс антибиотиков.
 Рисунок 2. Памятка: что можно и нельзя есть после операции. Источник: verywellhealth.com
Рисунок 2. Памятка: что можно и нельзя есть после операции. Источник: verywellhealth.com
Постельный режим нужно соблюдать в течение 2 дней. В большинстве случаев пациента выписывают из стационара в течение недели на амбулаторное наблюдение и лечение.
Осложнения после удаления гланд
Самое частое из них – кровотечение, которое может развиться как в первые сутки после вмешательства (первичное кровотечение, так и через 5-6 дней после него. Частота возникновения послеоперационных глоточных кровотечений составляет, по разным наблюдениям, от 5 до почти 60%. Небольшие кровотечения после удаления гланд останавливают с помощью тампона, электрокоагуляции, или сшивают переднюю и заднюю небные дужки между собой, чтобы уменьшить площадь кровотечения.
Также в качестве побочного эффекта процедуры существует риск аспирации крови (ее попадания в дыхательные пути). Тогда кровь экстренно удаляют электроотсосом и проводят бронхоскопию.
После удаления гланд возможен отек мягкого нёба и гортани. В случае появления признаков затруднения дыхания, проводят противоотечную терапию.
При воспалении раны после удаления гланд назначают антибиотикотерапию.
В большинстве случаев операция проходит без осложнений и побочных эффектов. Если пациент будет испытывать боли, врач назначит анальгетики в первые сутки после удаления гланд, а затем – нестероидные противовоспалительные препараты.
Иногда пациент может столкнуться с изменением голоса, нарушением вкуса и гнусавостью.
Чрезвычайно редко встречается повреждение височно-нижнечелюстного сустава из-за сильного открытия рта роторасширителем во время удаления гланд.
Заключение
При чрезмерном увеличении гланд и частых ангинах (более 4 раз в год) возникает необходимость их удаления – тонзиллэктомии. Ее не рекомендуют детям до 8 лет во избежание нежелательных последствий (частые простуды, развитие бронхиальной астмы). Взрослым удаляют гланды, если они становятся причиной храпа или есть риск развития осложнений хронического тонзиллита. Существует много методик выполнения этой операции, в том числе малотравматичных, врач выберет ту, которая подходит конкретному пациенту.
Источники
1. Пальчун В.Т. Оториноларингология: национальное руководство. М.: ГЭОТАР-Медиа,2016.
2. Карпищенко С.А., Свистушкин С.М. Хронический тонзиллит и ангина. Иммунологические и клинические аспекты. СПб.: Диалог,2017.
3. Лукань Н.В., Самбулов В.И., Филатова Е.В. Консервативное лечение различных форм хронического тонзиллита. Альманах клинической медицины, 2010, 23: 37-41.
4. Белов, Б.С., Щербакова М.Ю. А-стрептококовый тонзиллит: современные аспекты. Педиатрия. 2009, 88(5): 127-135.
5. Туровский А.Б, Колбанова И.Г. Хронический тонзиллит — современные представления. Доктор.РУ, 2009, 49(5): 16-21.
Источник