Гнойная ангина в сочетании с сыпью у ребенка
Содержание статьи
985 просмотров
7 января 2020
Здравствуйте! Моей дочке 2,5 года. Несколько дней назад я стала замечать, что она храпит во сне на фоне общего хорошего самочувствия. Такое впечатление при этом, будто у нее забит нос, хотя насморка нет вообще. Значения я сперва не придала, т.к. больше не было ничего особенного в состоянии дочки, списала этот храп на сухой воздух в комнате.
Затем 4 января на теле стали появляться прыщики. На «ветряночные» сначала не были похожи, да и сейчас не особо — да, они слегка водянистые, но очень мелкие, не лопаются и корки нет. Появляются периодически новые, всего их около 70-80 на данный момент (руки, ноги, спина, живот, попа, грудь, немного на лице). На волосистой части головы, подошвах и ладошках прыщей нет. Прыщи не чешутся. Температуры нет и не было.
Вдобавок 5 января с утра на всякий случай, так как храп ночью снова был, я догадалась посмотреть горло, увидела на миндалинах очень сильный налёт и почувствовала неприятный запах изо рта. Испугавшись, вызвала скорую. Федьдшеру горло дочки тоже очень не понравилось, предположила энтеровирус. Поехали в инфекционку. Там врач поставила ветрянку и назначила зеленку, в горло мирамистин. Всё бы ничего, но очень смущал меня этот налёт на миндалинах. Он обширный и похож на гнойный, на мой взгляд. Но глотать ребёнку не больно, от еды не отказывается. Дома сделала стрептатест — отрицательный.
Затем 6 января обратились уже к третьему врачу (педиатр в поликлинике). Она поставила гнойную ангину, и назначила цефалексин 5 мл 3 раза в день на 7 дней. Его мы начали пить, предварительно сдав мазки из зева и носа в поликлинике. Мирамистином продолжаю брызгать.
На данный момент все без изменений — дочь чувствует себя, как обычно, аппетит в норме, стул и диурез тоже. Но сыпь, храп во сне, гной на миндалинах и неприятный запах изо рта сохраняются. Из всего этого ей мешает только храп.
Поскольку 3 врача поставили нам разные диагнозы, хотелось бы услышать еще мнения по этому поводу. Посоветуйте пожалуйста, к специалисту какого направления лучше обратиться? Может какие-то анализы надо сдать?
Спасибо.
На сервисе СпросиВрача доступна консультация инфекциониста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Педиатр
Анна, 7 января 2020
Клиент
Маргуба, да. Сейчас подгружу
Инфекционист
Здравствуйте! То, что Вы описываете очень похоже на инфекционный мононуклеоз. Сдайте кровь на антитела к ВЭБ и ЦМВ, общий анализ крови, АСТ и АЛТ,сделайте УЗИ печени и селезенки. Миндалины обрабатывайте мирамистином. Соблюдайте щадящую диету. Как сможете ограничьте двигательный режим. Далее по результатам обследования.
Анна, 7 января 2020
Клиент
Нина, спасибо. Скажите пожалуйста, какие конкретно анализы на антитела к ВЭБ и ЦМВ сдавать ? IgM или G?
Педиатр
Оак делали? Что с лимфоузлами, живот не беспокоит? Стул?
Анна, 7 января 2020
Клиент
Маргуба, анализы не сдавали (только мазки из горла и носа). Стул в норме, живот не болит, но чуть вздут. Лифоузлы врачи щупали, но ничего не сказали
Педиатр
Анна, 7 января 2020
Клиент
Маргуба, сколько ни пыталась сделать, не получается , к сожалению
Анна, 7 января 2020
Клиент
Маргуба, добавила фото из интернета. У дочки точно так же горло выглядит
Педиатр
Тогда это больше похоже на инфекционный мононуклеоз. Но набор анализов тот же + алт аст, щф, билирубин ,оам
Педиатр
Возможно, это вирус Коксаки
https://www.7gdp.by/rmatsiya/poleznaya-rmatsiya/699-vse-chto-nuzhno-znat-pro-virus-koksaki
Анна, 7 января 2020
Клиент
Маргуба, спасибо. Прочитала статью. Дело в том, что у дочки нет сыпи на ладошках и ступнях, температуры нет, есть не больно (несмотря на такое страшное горло)
Педиатр
Бывают стертые формы . Но хорошо бы Вам сдать оак, увидеть результаты мазка, ифа крови ig g m цмв вэб впг токсоплазма хламидии микоплазма
Педиатр
Здравствуйте сдайте кровь на вэб цмв впг токсоплазму хламидии и микоплазмы методом ифа иммуноглобулины g m
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — получите свою 03 онлайн консультацию от врача эксперта.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Особенности бактериальной ангины: симптомы, причины возникновения, лечение
Понятие «ангина», или острый тонзиллит, включает в себя воспаление лимфаденоидной ткани миндалин, формирующие глоточное кольцо. Бактериальная ангина — это самое распространенное заболевание, связанное с ростом числа бактерий в ротовой полости и горле.
Причины бактериальной ангины у детей
Из числа бактерий-возбудителей нужно выделить пневмококк, кишечную палочку, стрептококк, стафилококк. У маленьких пациентов ангину вызывают микоплазма, хламидии и уреаплазма. Чуть реже бактериальный тонзиллит возникает при условно-патогенной микрофлоре, находящейся постоянно в организме. Размножение микробов происходит на фоне ослабленного иммуннитета, обострения инфекций хронического типа (например, гайморита, синусита, кариеса), переохлаждения, авитаминоза. Ангина у малышей развивается при травмировании мягких тканей рта и размножении бактерий после контакта с грязными предметами, игрушками, посудой и т.д.
Возбудитель проникает в организм после телесного контакта или капельно-воздушным путем. Пик заболевания наступает в осенне-зимний период и заканчивается в середине весны.
Симптомы бактериальной ангины у детей
В первую очередь воспалительный процесс распространяется на небные миндалины и язычок. Они отекают, краснеют. На следующие сутки появляются белые точки-гнойники — это главный симптом ангины. Мягкие ткани горла покрываются бело-желтым налетом, из-за чего появляется неприятный запах изо рта.
Симптоматика ярко выраженная, помимо местных признаков наблюдается ломота в мышцах и суставах, больной жалуется на упадок сил, апатию и усталость.
Симптомы бактериальной ангины у детей
Малыши до года очень тяжело переносят болезнь. Родители замечают следующие признаки недуга:
- Сонливость, снижение или отсутствие аппетита, плач и капризность.
- Отказ от бутылочки.
- Срыгивания после еды.
- Сложность при глотании пищи.
- Повышенное слюноотделение.
- Подъем температуры до 40°С.
Дети старшей возрастной группы испытывают те же признаки, что и взрослые. Они жалуются на неприятные ощущения в горле и боль при приеме пищи, поэтому практически ничего не едят. Подвижные игры сменяются сном. Голос становится осипшим, иногда боль в горле иррадиирует в уши.
Лечение бактериальной ангины у детей
После осмотра ЛОР-врач дает направление на сдачу крови на общий анализ, посев на определение микрофлоры и ее чувствительность к антибактериальным препаратам. Только по результатам обследования выбирается тактика лечения, назначаются конкретные препараты разной дозировки.
Основная схема лечения такова:
- Прием антибактериальных средств. Бактериальная ангина не обходится без приема антибиотиков. Чаще всего назначаются антибиотики пенициллинового ряда и аминогликозиды в виде таблеток. Детям назначаются макролиды. Стрептококки чувствительны к этим группам антибиотиков, поэтому размножение бактерий быстро прекращается. Местные антибиотики широкого спектра применения в виде спрея снимают воспаление.
- Прием пробиотиков и эубиотиков. Они нормализуют микрофлору кишечника после антибиотиков.
- Прием жаропонижающих средств. Если температура держится выше 38°С, то назначаются препараты на основе парацетамола. При температуре ниже 38°С организм борется самостоятельно.
- Полоскание антисептиками для борьбы с патогенной микрофлорой и вымывания гноя.
- Прием местных препаратов, снимающих боль в горле. Рассасывание пастилок, таблеток, использование спрея снимает местные симптомы.
- Витаминотерапия. Комплексы витаминов В и С укрепляют защитные силы организма, помогая быстрее выздороветь.
- Прием антигистаминных средств. Назначается при сильном отеке мягких тканей горла.
Помимо медикаментозной терапии, нужно соблюдать строгий постельный режим. В течение первых трех дней вероятность заражения других членов семьи наиболее высока, поэтому нужно обеспечить больному отдельное спальное место и предметы обихода.
Из-за боли в горле нарушается привычный рацион питания. Больной питается только жидкой и перетертой пищей небольшими порциями, но часто. Следует пить 2,5-3 литра чистой воды, чтобы снять симптомы интоксикации, при этом нельзя пить горячую или холодную воду.
Как правило, улучшение после начала лечебной терапии фиксируется на 2-3 сутки. Общий курс лечения не превышает 10 дней. Если заметно ухудшение состояние, то это повод для госпитализации.
Важно помнить! Категорически запрещено делать компрессы, прогревать горло и ноги, делать ингаляции. Подобные манипуляции усилят размножение бактерий.
Хирургия в лечении бактериальной ангины
Зачастую из-за ослабленного иммунитета тонзиллит обостряется часто (более трех раз в год). Миндалины покрываются гнойным содержимым, причиняя боль и дискомфорт.
Чтобы предупредить рецидив, некоторые оториноларингологи рекомендуют хирургическое лечение — тонзиллэктомию. Хирургическое вмешательство проводится под местной или общей анестезией и предполагает иссечение (удаление) небных миндалин.
Операция назначается и при осложнениях, когда воспаление миндалин вызвало абсцесс мягких тканей (паратонзиллярный абсцесс).
Специфические особенности бактериальной ангины
Нередко родителям сложно отличить бактериальную ангину от других видов острого тонзиллита. Из-за этого зачастую состояние больного ухудшается.
- Распознать ангину, провоцируемую бактериями, можно по следующей клинической картине:
- Воспаляются лимфатические узлы в области шеи и нижней челюсти. При пальпации они резко болезненны.
- На задней стенке горла слизь и краснота отсутствует.
- На гландах скапливается гной в виде белых или серо-зеленых точек, но он не выходит за их пределы. При вирусной же ангине гной распространяется по всей поверхности горла и поверхности рта.
Ангина, вызванная бактериями, отличается от других видов острого тонзиллита тем, что насморк и кашель слабо выражены, диарея, тошнота, рвота и расстройство пищеварения отсутствует.
Осложнения бактериальной ангины
Исходя от того, какой фиксируется возбудитель ангины и насколько затянуто лечение, повышается риск развития осложнений. Так, стафилококковая ангина, опасна развитием абсцесса глотки из-за распространения воспаления внутрь. Стрептококковая ангина грозит поражением сердца, почек и печени и может спровоцировать ревматизм или гломерулонефрит, боли в пояснице.
Вероятность осложнений при бактериальном тонзиллите выше, чем при вирусном, поэтому нужно своевременно обратиться за медицинской помощью и не предпринимать самостоятельных попыток лечения.
В «ЛОР-КЛИНИКЕ в Чертаново» оториноларингологи в короткий срок проведут обследование, выявят возбудителя и назначат лечение. Наши специалисты регулярно проходят обучение и повышают свою квалификацию, в лечении используют современные физиотерапевтические методики и схемы медикаментозной терапии.
Источник
Мононуклеоз
Мононуклеоз — это острое вирусное заболевание, при котором наблюдается лихорадка, увеличение лимфатических узлов, воспаление миндалин (ангина), увеличение размеров печени и селезёнки.
Характерной особенностью заболевания является изменение состава крови. В частности, в крови появляются особые клетки — мононуклеары, по которым болезнь и получила своё название.
Причины мононуклеоза

Мононуклеоз вызывается одной из разновидностей вируса герпеса (вирусом Эпштейна-Барр). Путь передачи инфекции — воздушно капельный. Болезнь эпидемической угрозы не представляет. Вирус быстро погибает во внешней среде. Но он присутствует в слюне. Ребёнок, тянущий в рот различные предметы, может заразиться, особенно, если он находится в группе детей, в которой есть носитель инфекции. Поэтому в детских садах иногда случаются вспышки мононуклеоза.
Также регистрируются семейные очаги заболевания. Подчеркивая эту особенность, мононуклеоз называют «болезнью поцелуев». Чаще всего им болеют дети в возрасте от года до 10 лет. Второй пик частоты заболевания приходится на подростковый возраст. К достижению зрелого возраста большинство людей уже обладают иммунитетом против мононуклеоза.
Симптомы мононуклеоза
Инкубационный период мононуклеоза в среднем составляет 7-10 дней, максимальная продолжительность — 21 день.
Чаще всего заболевание начинается остро, с подъёма температуры. Если температура не поднимается сразу, это обычно происходит к концу первой недели заболевания. За время болезни температура может подниматься несколько раз. Снижается она постепенно. В вечернее время довольно долго может отмечаться незначительное повышение температуры. В отдельных случаях повышения температуры не наблюдается.
Другие симптомы также могут присутствовать как в ярко выраженных, так и смазанных формах.
Острый период заболевания длится, как правило, 2-3 недели. Процесс выздоровления может занимать достаточно долгое время (до нескольких месяцев). Дольше всего сохраняется припухлость лимфатических узлов и незначительное увеличение размеров печени и селезенки.
Основные симптомы мононуклеоза:
Повышение температуры
Для мононуклеоза характерно повышение температуры до 38°C и выше. Подъём температуры сопровождается ознобом, ломотой в теле, головной болью.
Увеличение лимфатических узлов
В первую очередь обнаруживается припухание шейных лимфатических узлов. Иногда увеличиваются подмышечные, паховые и другие группы узлов.
Покраснение нёбных миндалин
Наблюдается покраснение и увеличение нёбных миндалин. Довольно часто проявляется весь комплекс симптомов ангины.
Заложен нос
Нос заложен, но при этом выделения из носовых ходов отсутствуют (насморка нет).
Подробнее о симптоме
Увеличение печени и селезёнки
При мононуклеозе наблюдается увеличение размера печени и селезенки (достигает максимума на 4-й — 10-й день, но может проявляться уже с первых дней болезни).
Сыпь
Могут появляться различного вида высыпания. Сыпь исчезает через несколько дней, не оставляя следов.
Подробнее о симптоме
Методы диагностики мононуклеоза
Симптомы мононуклеоза не являются специфическими. Поэтому диагностика основывается, прежде всего, на данных лабораторных исследований. Необходимые исследования объединены в профиле «Диагностика инфекционного мононуклеоза».
Общий анализ крови
Общий анализ крови при мононуклеозе обычно показывает увеличение количества лейкоцитов и СОЭ. Характерно значительное увеличение лимфоцитов и моноцитов, вместе эти разновидности могут составлять до 80-90% от общего количества лейкоцитов. Основным признаком мононуклеоза является повышение количества специфических клеток — атипичных мононуклеаров (представляющих собой изменённые лимфоциты) до уровня свыше 10%. Однако они обнаруживаются не ранее, чем на 5-й день с начала болезни.
Подробнее о методе диагностики
Биохимический анализ крови
Серологический анализ крови
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения мононуклеоза
Лечение мононуклеоза у детей проводит врач-педиатр. При остром течении заболевания следует вызвать врача на дом.
Специфических методов лечения мононуклеоза не существует. Противовирусные препараты, кортикостероиды и иммуномодуляторы назначаются только при тяжелом течении болезни. Антибиотики используются в случае присоединения бактериальной инфекции.
Лечение мононуклеоза проводится по схеме, общей для многих ОРВИ.
Обильное питьё
Для снижения интоксикации организма необходимо обильное тёплое питьё.
Симптоматическое лечение
При температуре выше 38,5°C применяются жаропонижающие препараты. При проявлении симптомов ангины назначаются антисептические средства. Рекомендуется полоскание горла.
Коррекция диеты
Поскольку мононуклеоз может протекать с поражением печени, рекомендуется диета с ограничением жирной, острой и жареной пищи (стол №5).
Прием витаминосодержащих препаратов
При мононуклеозе показана витаминотерапия (витамины группы В, C и Р).
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник
Ангина у детей
Ангина у детей — острое воспаление лимфоидной ткани глоточных (чаще небных) миндалин у ребенка, носящее инфекционно-аллергический характер. Ангина у детей протекает с высокой лихорадкой, выраженными признаками интоксикации, болью при глотании, увеличением подчелюстных и шейных лимфоузлов, гнойным налетом на миндалинах. Диагностика ангины у детей проводится детским отоларингологом с помощью физикального осмотра, фарингоскопии, исследования мазка из глотки на микрофлору, ИФА крови. Лечение ангины у детей включает патогенетическую терапию (антибиотики, противовирусные средства), симптоматическую терапию (жаропонижающие, десенсибилизирующие препараты) и местную терапию (аэрозоли, полоскания горла антисептиками и травами).
Общие сведения
Ангина у детей (острый тонзиллит) — инфекционно-аллергическое заболевание, при котором воспаляются небные миндалины. Заболеваемость ангиной в детской популяции колеблется от 4,2 до 6,7%, уступая по частоте только ОРВИ. Ввиду высокой распространенности и заразности ангины у детей, заболевание является предметом пристального внимания педиатрии и детской отоларингологии. Ангина у ребенка опасна своими ранними (отит, паратонзиллярный, боково-глоточный и заглоточный абсцессы) и отдаленными осложнениями, среди которых — ревматизм, ревматоидный артрит, гломерулонефрит и др.
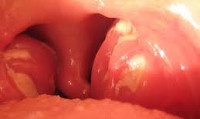
Ангина у детей
Причины и патогенез ангины у детей
В большинстве случаев ангина у детей вызывается бактериальной или вирусной инфекцией. В 80-85% случаев возбудителем выступает β-гемолитический стрептококк группы А; в 10% — золотистый стафилококк; реже — пневмококк, гемофильная палочка, вирусы (энтеровирусы, аденовирусы, герпес-вирус, вирус Эпштейна-Барра и др.), микоплазмы, хламидии, грибы, микст-инфекция. Как правило, ангина у детей до 3-х лет связана с вирусными возбудителями; у детей старше 5 лет преобладает бактериальная инфекция. Наибольшая заболеваемость стрептококковой ангиной у детей приходится на возраст 5-10 лет. Внутриклеточные возбудители являются причиной тонзиллитов и фарингитов у дошкольников в 10% случаев. В ряде случаев ангина у детей может вызываться условно-патогенными бактериями, живущими в полости рта, в ситуации их массивного роста и высокой плотности микробных клеток.
Преимущественным путем проникновения инфекции в миндалины является экзогенный (воздушно-капельный, контактно-бытовой, энтеральный). Травматические ангины нередко развиваются после операций на носоглотке и задних отделах полости носа (например, после аденотомии у детей). Эндогенная аутоинфекция возможна при обострении хронического тонзиллита, кариесе зубов, синусите, гастроэнтерите.
Предрасполагающими факторами развития ангины у детей служат аномалии конституции (лимфатико-гиперпластическая конституция), изменения регионарного и общего иммунитета при переохлаждении, резкой смене климата, авитаминозе и др.
В основе развития ангины у детей лежит реакция аллергически-гиперергического типа. В лакунах миндалин содержится богатая непатогенная флора, задерживаются патогенные микроорганизмы и продукты белкового распада, которые могут выступать факторами сенсибилизации организма. На фоне предварительной сенсибилизации различные эндогенные или экзогенные инфекционные возбудители могут инициировать развитие ангины у детей. Многочисленные экзотоксины, выделяемые возбудителями, вызывают иммунный отклик с образованием ЦИК, поражающих ткани сердечной мышцы, почек и др. внутренних органов.
Местная реакция миндалин на внедрение и размножение возбудителей характеризуется набуханием лимфоидной ткани, гнойным расплавлением фолликулов, скоплением гнойных масс в лакунах, некрозом эпителия, а в некоторых случаях и ткани миндалин.
Классификация ангины у детей
С учетом причин воспаления миндалин выделяют первичную, вторичную и специфическую ангину у детей. При первичной ангине инфекция изначально развивается в миндалинах. Вторичная или симптоматическая ангина у детей часто встречается при других инфекционных заболеваниях: скарлатине, кори, дифтерии, мононуклеозе и пр. К специфическим ангинам у детей относят поражения миндалин, обусловленные специфической флорой — возбудителями гонореи, микоплазмоза, хламидиоза, кандидоза и др. Течение ангины у детей может быть острым, часто рецидивирующим и хроническим.
В зависимости от характера изменения миндалин, среди клинических форм ангины у детей встречаются следующие: катаральная, фолликулярная, лакунарная, фибринозная, флегмонозная и гангренозная.
При катаральной ангине у детей осмотр зева выявляет увеличение и гиперемию миндалин, а также небных дужек. Гнойный налет отсутствует; на фоне рыхлого и десквамированного эпителия определяется тонкий слой серозного белесоватого налета. Микроскопически выявляется густая инфильтрация эпителия миндалин лимфоцитами и нейтрофилами.
Признаком фолликулярной ангины у детей служат просвечивающие через эпителиальный покров миндалин гнойные точечные фолликулы величиной до 3 мм («картина звездного неба»). Морфологические изменения в паренхиме миндалин (полнокровие, гиперемия) более выражены; гнойные фолликулы представляют собой лейкоцитарные инфильтраты с явлениями некроза.
Лакунарная ангина у детей протекает с наличием линейного гнойного налета желтоватого цвета, расположенного в лакунах между долями миндалин. Поверхность миндалин ярко гиперемирована и отечна; островки налета в устьях лакун склонны к объединению и образованию широких сливных гнойных очагов. При микроскопическом исследовании обнаруживаются множественные изъязвления эпителия, лейкоцитарная инфильтрация слизистой, гнойное расплавление фолликулов, тромбозы мелких сосудов.
При фибринозной ангине у детей миндалины покрываются пленчатым белесым полупрозрачным налетом. Флегмонозная ангина у детей встречается редко; сопровождается гнойным расплавлением участка миндалины и формированием интратонзиллярного абсцесса (обычно одностороннего).
При гангренозной ангине имеет место язвенно-некротическое изменение эпителия и паренхимы миндалин. При осмотре зева на миндалинах выявляется беловато-серый налет, содержащий в себе большое количество бактерий, лейкоцитов, некротизированную ткань, фибрин. После размягчения и отторжения налета обнажаются язвы с неровными краями. Распространенный некротический процесс может осложниться разрушением, а в дальнейшем — рубцеванием мягкого неба и линии глотки. Некротическая ангина наблюдается при остром лейкозе у детей, дифтерии, скарлатине.
Симптомы ангины у детей
Ангина у ребенка протекает тяжелее, чем у взрослого: с более высокой температурой, выраженной интоксикацией, частыми осложнениями. У детей возможен последовательный переход одной формы ангины в другую (катаральной в фолликулярную, затем в лакунарную) или непрогрессирующее течение.
Для катаральной ангины у детей характерно острое начало с чувства першения, жжения, сухости и боли в горле, усиливающейся при глотании. Температура тела повышается до 38-39 °С, дети вялые, жалуются на недомогание и головную боль. Язык сухой, покрыт белесым налетом; регионарные лимфоузлы могут быть незначительно увеличены и слегка болезненны. Катаральная ангина у детей обычно продолжается 5-7 дней.
При фолликулярной ангине у детей ярко выражены признаки интоксикации: слабость, апатия, отсутствие аппетита, артралгии, головная боль. Имеет место высокая лихорадка с ознобами, рвотой, помрачением сознания, судорогами. Типична сильная боль в горле, нередко с иррадиацией в ухо, вынуждающая ребенка отказываться от еды и питья. Симптомы фолликулярной ангины у детей нарастают в течение 2-х суток; на 3-4 день наступает улучшение, связанное с очищением поверхности миндалин; однако боль при глотании сохраняется еще 2-3 суток. Клиническое выздоровление ребенка наступает через 7-10 дней.
Лакунарная ангина у детей также протекает с тяжелым интоксикационным синдромом. Вследствие отечности и инфильтрации миндалин и мягкого неба ребенок с трудом открывает рот, при этом его речь приобретает невнятное звучание, а голос — гнусавый оттенок. Дети жалуются на выраженную боль в горле и неприятный привкус во рту. Регионарные лимфоузлы увеличены и вызывают болезненные ощущения при поворотах головы. Течение лакунарной ангины у детей составляет 10-14 дней.
Вирусные ангины у детей сочетаются с респираторными симптомами (ринитом, кашлем), стоматитом, конъюнктивитом, диареей.
Наиболее частыми осложнениями стрептококковой ангины у детей, выступают ревматический эндокардит, неспецифический полиартрит, гломерулонефрит, заглоточный абсцесс. Герпетическая ангина у детей может осложняться серозным менингитом.
Диагностика ангины у детей
При появлении у ребенка температуры и болей в горле следует обратиться к педиатру или детскому отоларингологу. Характерные для ангины объективные признаки детский врач обнаруживает уже при осмотре слизистой зева, пальпации подчелюстных и шейных лимфатических узлов.
В общем анализе крови присутствует нейтрофильный лейкоцитоз, палочкоядерный сдвиг влево, увеличение СОЭ. Исследования мазка из глотки на микрофлору позволяет выявить возбудителя ангины у детей. При необходимости проводится серологическая диагностика (ИФА): выявление антител к микоплазме, кандида, хламидиям, вирусу герпеса и др. ; присутствие β-гемолитического стрептококка подтверждается определением АСЛ-О.
Фарингоскопия у детей определяет разлитую гиперемию миндалин и дужек, инфильтрацию, наличие налета, характер которого позволяет судить о клинической форме ангины. Гнойный налет при ангине легко снимается шпателем, растирается по стеклу и не оставляет кровоточащей поверхности (в отличие от трудноудаляемого налета при дифтерии).
Лечение ангины у детей
Легкие и среднетяжелые формы ангины у детей лечатся амбулаторно; при тяжелом течении ангины может потребоваться госпитализация в инфекционное отделение.
В лечении ангины у детей важно соблюдение постельного режима и покоя, изоляция больного ребенка, использование индивидуальных предметов ухода (посуды, полотенец), организация щадящего питания и обильного питья.
При бактериальной ангине у детей назначается системная противомикробная терапия препаратами, к которым чувствителен возбудитель (при выделении β-гемолитического стрептококка — пенициллины, макролиды, цефалоспорины, карбапенемы). Наряду с антибактериальной терапией показан прием антигистаминных препаратов, витаминов группы В и аскорбиновой кислоты, иммуномодуляторов.
Важное место при ангине у детей занимает местное лечение: полоскание горла растворами антисептиков (нитрофурал, мирамистин) и отварами трав (календулы, ромашки, шалфея), распыление в глотку аэрозолей.
При вирусной ангине у детей показано назначение противовирусных препаратов, орошение глотки интерфероном.
К хирургическому лечению — вскрытию паратонзиллярного/заглоточного абсцесса прибегают при абсцедирующих осложнениях. В случае рецидивирующего течения ангины у детей определяются показания к тонзиллэктомии.
Прогноз и профилактика ангины у детей
Перенесенная ребенком стрептококковая ангина требует выполнения ЭКГ, исследования в динамике общего анализа мочи и крови, при необходимости — консультации детского ревматолога, детского нефролога, иммунолога. При своевременно начатом и полном лечении ангина у детей заканчивается реконвалесценцией. В противном случае вероятен переход в хронический тонзиллит, развитие регионарных или общих осложнений.
Профилактика ангины у детей требует ограничения контакта с инфекционными больными, повышения общей резистентности, санации гнойных очагов, обеспечения полноценного витаминизированного питания.
Источник