Ангина у детей
Содержание статьи
Ангина у детей — острое воспаление лимфоидной ткани глоточных (чаще небных) миндалин у ребенка, носящее инфекционно-аллергический характер. Ангина у детей протекает с высокой лихорадкой, выраженными признаками интоксикации, болью при глотании, увеличением подчелюстных и шейных лимфоузлов, гнойным налетом на миндалинах. Диагностика ангины у детей проводится детским отоларингологом с помощью физикального осмотра, фарингоскопии, исследования мазка из глотки на микрофлору, ИФА крови. Лечение ангины у детей включает патогенетическую терапию (антибиотики, противовирусные средства), симптоматическую терапию (жаропонижающие, десенсибилизирующие препараты) и местную терапию (аэрозоли, полоскания горла антисептиками и травами).
Общие сведения
Ангина у детей (острый тонзиллит) — инфекционно-аллергическое заболевание, при котором воспаляются небные миндалины. Заболеваемость ангиной в детской популяции колеблется от 4,2 до 6,7%, уступая по частоте только ОРВИ. Ввиду высокой распространенности и заразности ангины у детей, заболевание является предметом пристального внимания педиатрии и детской отоларингологии. Ангина у ребенка опасна своими ранними (отит, паратонзиллярный, боково-глоточный и заглоточный абсцессы) и отдаленными осложнениями, среди которых — ревматизм, ревматоидный артрит, гломерулонефрит и др.
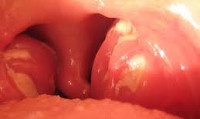
Ангина у детей
Причины и патогенез ангины у детей
В большинстве случаев ангина у детей вызывается бактериальной или вирусной инфекцией. В 80-85% случаев возбудителем выступает β-гемолитический стрептококк группы А; в 10% — золотистый стафилококк; реже — пневмококк, гемофильная палочка, вирусы (энтеровирусы, аденовирусы, герпес-вирус, вирус Эпштейна-Барра и др.), микоплазмы, хламидии, грибы, микст-инфекция. Как правило, ангина у детей до 3-х лет связана с вирусными возбудителями; у детей старше 5 лет преобладает бактериальная инфекция. Наибольшая заболеваемость стрептококковой ангиной у детей приходится на возраст 5-10 лет. Внутриклеточные возбудители являются причиной тонзиллитов и фарингитов у дошкольников в 10% случаев. В ряде случаев ангина у детей может вызываться условно-патогенными бактериями, живущими в полости рта, в ситуации их массивного роста и высокой плотности микробных клеток.
Преимущественным путем проникновения инфекции в миндалины является экзогенный (воздушно-капельный, контактно-бытовой, энтеральный). Травматические ангины нередко развиваются после операций на носоглотке и задних отделах полости носа (например, после аденотомии у детей). Эндогенная аутоинфекция возможна при обострении хронического тонзиллита, кариесе зубов, синусите, гастроэнтерите.
Предрасполагающими факторами развития ангины у детей служат аномалии конституции (лимфатико-гиперпластическая конституция), изменения регионарного и общего иммунитета при переохлаждении, резкой смене климата, авитаминозе и др.
В основе развития ангины у детей лежит реакция аллергически-гиперергического типа. В лакунах миндалин содержится богатая непатогенная флора, задерживаются патогенные микроорганизмы и продукты белкового распада, которые могут выступать факторами сенсибилизации организма. На фоне предварительной сенсибилизации различные эндогенные или экзогенные инфекционные возбудители могут инициировать развитие ангины у детей. Многочисленные экзотоксины, выделяемые возбудителями, вызывают иммунный отклик с образованием ЦИК, поражающих ткани сердечной мышцы, почек и др. внутренних органов.
Местная реакция миндалин на внедрение и размножение возбудителей характеризуется набуханием лимфоидной ткани, гнойным расплавлением фолликулов, скоплением гнойных масс в лакунах, некрозом эпителия, а в некоторых случаях и ткани миндалин.
Классификация ангины у детей
С учетом причин воспаления миндалин выделяют первичную, вторичную и специфическую ангину у детей. При первичной ангине инфекция изначально развивается в миндалинах. Вторичная или симптоматическая ангина у детей часто встречается при других инфекционных заболеваниях: скарлатине, кори, дифтерии, мононуклеозе и пр. К специфическим ангинам у детей относят поражения миндалин, обусловленные специфической флорой — возбудителями гонореи, микоплазмоза, хламидиоза, кандидоза и др. Течение ангины у детей может быть острым, часто рецидивирующим и хроническим.
В зависимости от характера изменения миндалин, среди клинических форм ангины у детей встречаются следующие: катаральная, фолликулярная, лакунарная, фибринозная, флегмонозная и гангренозная.
При катаральной ангине у детей осмотр зева выявляет увеличение и гиперемию миндалин, а также небных дужек. Гнойный налет отсутствует; на фоне рыхлого и десквамированного эпителия определяется тонкий слой серозного белесоватого налета. Микроскопически выявляется густая инфильтрация эпителия миндалин лимфоцитами и нейтрофилами.
Признаком фолликулярной ангины у детей служат просвечивающие через эпителиальный покров миндалин гнойные точечные фолликулы величиной до 3 мм («картина звездного неба»). Морфологические изменения в паренхиме миндалин (полнокровие, гиперемия) более выражены; гнойные фолликулы представляют собой лейкоцитарные инфильтраты с явлениями некроза.
Лакунарная ангина у детей протекает с наличием линейного гнойного налета желтоватого цвета, расположенного в лакунах между долями миндалин. Поверхность миндалин ярко гиперемирована и отечна; островки налета в устьях лакун склонны к объединению и образованию широких сливных гнойных очагов. При микроскопическом исследовании обнаруживаются множественные изъязвления эпителия, лейкоцитарная инфильтрация слизистой, гнойное расплавление фолликулов, тромбозы мелких сосудов.
При фибринозной ангине у детей миндалины покрываются пленчатым белесым полупрозрачным налетом. Флегмонозная ангина у детей встречается редко; сопровождается гнойным расплавлением участка миндалины и формированием интратонзиллярного абсцесса (обычно одностороннего).
При гангренозной ангине имеет место язвенно-некротическое изменение эпителия и паренхимы миндалин. При осмотре зева на миндалинах выявляется беловато-серый налет, содержащий в себе большое количество бактерий, лейкоцитов, некротизированную ткань, фибрин. После размягчения и отторжения налета обнажаются язвы с неровными краями. Распространенный некротический процесс может осложниться разрушением, а в дальнейшем — рубцеванием мягкого неба и линии глотки. Некротическая ангина наблюдается при остром лейкозе у детей, дифтерии, скарлатине.
Симптомы ангины у детей
Ангина у ребенка протекает тяжелее, чем у взрослого: с более высокой температурой, выраженной интоксикацией, частыми осложнениями. У детей возможен последовательный переход одной формы ангины в другую (катаральной в фолликулярную, затем в лакунарную) или непрогрессирующее течение.
Для катаральной ангины у детей характерно острое начало с чувства першения, жжения, сухости и боли в горле, усиливающейся при глотании. Температура тела повышается до 38-39 °С, дети вялые, жалуются на недомогание и головную боль. Язык сухой, покрыт белесым налетом; регионарные лимфоузлы могут быть незначительно увеличены и слегка болезненны. Катаральная ангина у детей обычно продолжается 5-7 дней.
При фолликулярной ангине у детей ярко выражены признаки интоксикации: слабость, апатия, отсутствие аппетита, артралгии, головная боль. Имеет место высокая лихорадка с ознобами, рвотой, помрачением сознания, судорогами. Типична сильная боль в горле, нередко с иррадиацией в ухо, вынуждающая ребенка отказываться от еды и питья. Симптомы фолликулярной ангины у детей нарастают в течение 2-х суток; на 3-4 день наступает улучшение, связанное с очищением поверхности миндалин; однако боль при глотании сохраняется еще 2-3 суток. Клиническое выздоровление ребенка наступает через 7-10 дней.
Лакунарная ангина у детей также протекает с тяжелым интоксикационным синдромом. Вследствие отечности и инфильтрации миндалин и мягкого неба ребенок с трудом открывает рот, при этом его речь приобретает невнятное звучание, а голос — гнусавый оттенок. Дети жалуются на выраженную боль в горле и неприятный привкус во рту. Регионарные лимфоузлы увеличены и вызывают болезненные ощущения при поворотах головы. Течение лакунарной ангины у детей составляет 10-14 дней.
Вирусные ангины у детей сочетаются с респираторными симптомами (ринитом, кашлем), стоматитом, конъюнктивитом, диареей.
Наиболее частыми осложнениями стрептококковой ангины у детей, выступают ревматический эндокардит, неспецифический полиартрит, гломерулонефрит, заглоточный абсцесс. Герпетическая ангина у детей может осложняться серозным менингитом.
Диагностика ангины у детей
При появлении у ребенка температуры и болей в горле следует обратиться к педиатру или детскому отоларингологу. Характерные для ангины объективные признаки детский врач обнаруживает уже при осмотре слизистой зева, пальпации подчелюстных и шейных лимфатических узлов.
В общем анализе крови присутствует нейтрофильный лейкоцитоз, палочкоядерный сдвиг влево, увеличение СОЭ. Исследования мазка из глотки на микрофлору позволяет выявить возбудителя ангины у детей. При необходимости проводится серологическая диагностика (ИФА): выявление антител к микоплазме, кандида, хламидиям, вирусу герпеса и др. ; присутствие β-гемолитического стрептококка подтверждается определением АСЛ-О.
Фарингоскопия у детей определяет разлитую гиперемию миндалин и дужек, инфильтрацию, наличие налета, характер которого позволяет судить о клинической форме ангины. Гнойный налет при ангине легко снимается шпателем, растирается по стеклу и не оставляет кровоточащей поверхности (в отличие от трудноудаляемого налета при дифтерии).
Лечение ангины у детей
Легкие и среднетяжелые формы ангины у детей лечатся амбулаторно; при тяжелом течении ангины может потребоваться госпитализация в инфекционное отделение.
В лечении ангины у детей важно соблюдение постельного режима и покоя, изоляция больного ребенка, использование индивидуальных предметов ухода (посуды, полотенец), организация щадящего питания и обильного питья.
При бактериальной ангине у детей назначается системная противомикробная терапия препаратами, к которым чувствителен возбудитель (при выделении β-гемолитического стрептококка — пенициллины, макролиды, цефалоспорины, карбапенемы). Наряду с антибактериальной терапией показан прием антигистаминных препаратов, витаминов группы В и аскорбиновой кислоты, иммуномодуляторов.
Важное место при ангине у детей занимает местное лечение: полоскание горла растворами антисептиков (нитрофурал, мирамистин) и отварами трав (календулы, ромашки, шалфея), распыление в глотку аэрозолей.
При вирусной ангине у детей показано назначение противовирусных препаратов, орошение глотки интерфероном.
К хирургическому лечению — вскрытию паратонзиллярного/заглоточного абсцесса прибегают при абсцедирующих осложнениях. В случае рецидивирующего течения ангины у детей определяются показания к тонзиллэктомии.
Прогноз и профилактика ангины у детей
Перенесенная ребенком стрептококковая ангина требует выполнения ЭКГ, исследования в динамике общего анализа мочи и крови, при необходимости — консультации детского ревматолога, детского нефролога, иммунолога. При своевременно начатом и полном лечении ангина у детей заканчивается реконвалесценцией. В противном случае вероятен переход в хронический тонзиллит, развитие регионарных или общих осложнений.
Профилактика ангины у детей требует ограничения контакта с инфекционными больными, повышения общей резистентности, санации гнойных очагов, обеспечения полноценного витаминизированного питания.
Источник
ЦЕДЕКС
Действующее вещество
— цефтибутен (в форме дигидрата) (ceftibuten)
Состав и форма выпуска препарата
Капсулы твердые желатиновые, размер №0, непрозрачные, белого цвета, с надписью «400 mg» черными фармацевтическими чернилами на корпусе; содержимое капсул — порошок от белого до светло-желтовато-коричневого цвета.
| 1 капс. | |
| цефтибутен (в форме дигидрата) | 400 мг |
Вспомогательные вещества: целлюлоза микрокристаллическая — 60 мг, карбоксиметилкрахмал натрия — 134 мг, магния стеарат — 6 мг.
Состав оболочки капсулы: натрия лаурилсульфат — 60 мкг, титана диоксид — 3.3 мг, желатин — 97 мг.
Состав вещества, склеивающего корпус и крышечку: полисорбат 80 — 160 мкг, желатин — 3.84 мг, вода очищенная — q.s.
Состав чернил: глазурь фармацевтическая, железа оксид черный (Е172), этиленгликоля моноэтилат, спирт SDA 3A, лецитин, симетикон, вода очищенная.
1 шт. — пакетики из алюминиевой фольги (5) — пачки картонные.
Фармакологическое действие
Цефалоспориновый антибиотик III поколения. Оказывает бактерицидное действие за счет ингибирования синтеза клеточной стенки бактерий.
Активен в отношении большинства штаммов грамположительных и грамотрицательных бактерий. Кроме того, проявляет активность in vitro (клиническая эффективность окончательно не установлена) в отношении большинства штаммов следующих микроорганизмов: Streptococcus spp. (группа C), Morganella morganii, Citrobacter freundii, Serratia spp.(в т.ч. Serratia marcescens), Hafnia alvei, Edwardsiella tarda, Yersinia enterocolitica.
Неактивен в отношении Staphylococcus spp., Enterococcus spp., Acinetobacter spp., Listeria spp., Flavobacterium spp., Pseudomonas spp. Пенициллин-резистентные штаммы Streptococcus pneumoniae устойчивы к цефтибутену.
Устойчив к действию большинства β-лактамаз, в т.ч. пенициллиназ, цефалоспориназ.
Фармакокинетика
Быстро всасывается из ЖКТ. Пища замедляет всасывание. Все основные параметры фармакокинетики являются дозозависимыми. После однократного приема 400 мг кажущийся Vd — 0.21 л/кг, Cmax достигается через 2.6 ч и составляет 15 мкг/мл, AUC — 73.7 мкг/мл/ч, T1/2 — 2.4 ч, общий клиренс — 1.3 мл/мин/кг. Практически не кумулирует (после 7-дневного назначения в дозе 400 мг Cmax составляет 17.9 мкг/мл). Связь с белками плазмы — 65%, не зависит от концентрации препарата в плазме. Легко проходит гистогематические барьеры и проникает в легочную ткань, бронхи, трахею, ткани внутреннего уха. 10% от введенного количества превращается в транс-изомер, обладающий в 8 раз меньшей противомикробной активностью по сравнению с цис-формой. В плазме и моче преобладает цис-изомер. Выводится в течение 24 ч 95% от введенной дозы (в т.ч. 60-70% — в неизмененном виде): 56% — почками, 39% — с желчью. У пациентов с нарушением функции почек T1/2 увеличивается, общий клиренс уменьшается пропорционально степени тяжести нарушения. У пациентов пожилого возраста средние значения Cmax, T1/2 и AUC выше, а почечный клиренс ниже, чем у молодых пациентов.
Показания
Инфекционно-воспалительные заболевания, вызванные чувствительными к цефтибутену микроорганизмами, в т.ч. заболевания верхних и нижних отделов дыхательных путей, инфекции мочевыводящих путей у взрослых и детей (осложненные и неосложненные), энтериты и гастроэнтериты.
Противопоказания
Повышенная чувствительность к цефалоспоринам, детский возраст до 6 месяцев.
Дозировка
Принимают внутрь. Разовая доза для взрослых и детей старше 10 лет (с массой тела более 45 кг) составляет 200-400 мг; для детей в возрасте до 10 лет — 4.5-9 мг/кг. Частота приема и длительность лечения определяются индивидуально.
Побочные действия
Аллергические реакции: кожная сыпь, зуд, крапивница, отек Квинке, лихорадка, злокачественная экссудативная эритема (синдром Стивенса-Джонсона).
Со стороны ЦНС и периферической нервной системы: головная боль, звон в ушах, парестезии, сонливость, бессонница, извращение вкуса, гиперкинезы, судорожный синдром.
Со стороны половой системы: вагинит.
Со стороны мочевыделительной системы: нарушение функции почек, токсическая нефропатия.
Со стороны пищеварительной системы: тошнота, анорексия, персистирующая диарея, гастрит, рвота, отрыжка, метеоризм, абдоминальные боли, диарея, запор, сухость слизистой оболочки полости рта, холестаз.
Со стороны системы кроветворения: нейтропения, панцитопения, агранулоцитоз, апластическая анемия.
Со стороны системы свертывания крови: кровоточивость, гематурия, гемолитическая анемия.
Эффекты, обусловленные химиотерапевтическим действием: кандидоз, дисбактериоз, псевдомембранозный энтероколит.
Со стороны лабораторных показателей: ложноположительная реакция на глюкозу, гиперкреатининемия, гипербилирубинемия, повышение уровня мочевины и активности ЩФ.
Лекарственное взаимодействие
Диуретики, аминогликозиды, полимиксин В, этакриновая кислота блокируют секрецию цефалоспоринов, повышают их концентрацию в сыворотке, удлиняют T1/2, усиливают нефротоксичность.
НПВС замедляют экскрецию цефалоспоринов, повышая риск развития кровотечения.
Блокаторы гистаминовых Н2-рецепторов уменьшают биодоступность цефтибутена вследствие изменения внутрижелудочного рН.
При одновременном применении цефтибутен повышает эффект непрямых антикоагулянтов (подавляя кишечную микрофлору, снижает протромбиновый индекс).
При одновременном назначении с бактерицидными антибиотиками проявляется синергизм, с бактериостатическими (макролиды, хлорамфеникол, тетрациклины) — антагонизм.
Цефтибутен усиливает нефротоксичность аминогликозидов.
Особые указания
При нарушениях функции почек, а также пациентам, находящимся на гемодиализе, требуется коррекция режима дозирования в зависимости от значений КК.
С осторожностью применяют при наличии известной или предполагаемой аллергии к пенициллинам, а также у пациентов с осложненными желудочно-кишечными заболеваниями в анамнезе, особенно с хроническим колитом.
Беременность и лактация
При беременности и в период лактации применение возможно в случаях, когда ожидаемая польза для матери превышает потенциальный риск для плода или ребенка.
Применение в детском возрасте
Противопоказан в детском возрасте до 6 мес.
При нарушениях функции почек
При нарушениях функции почек, а также пациентам, находящимся на гемодиализе, требуется коррекция режима дозирования в зависимости от значений КК.
Описание препарата ЦЕДЕКС основано на официально утвержденной инструкции по применению и утверждено компанией-производителем.
Предоставленная информация о ценах на препараты не является предложением о продаже или покупке товара. Информация предназначена исключительно для сравнения цен в стационарных аптеках, осуществляющих деятельность в соответствии со статьей 55 ФЗ «Об обращении лекарственных средств».
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
Цедекс — инструкция по применению
В настоящее время препарат не числится Государственном реестре лекарственных средств или указанный регистрационный номер исключен из реестра.
Регистрационный номер П N013725/01-070510
Торговое название: Цедекс®
Международное непатентованное название:
цефтибутен
Лекарственная форма
-Капсулы
-Порошок для приготовления суспензии для приема внутрь
Состав
Капсулы
В одной капсуле содержится:
Активное вещество: цефтибутен (в виде цефтибутена дигидрата) 400 мг.
Вспомогательные вещества: целлюлоза микрокристаллическая, карбоксиметилкрахмал натрия, магния стеарат;
оболочка капсулы: натрия лаурилсульфат, титана диоксид, желатин.
В состав вещества, склеивающего корпус и крышечку капсулы, входят: полисорбат 80 и желатин. Надпись «Cedax®» на оболочке капсулы нанесена черными фармацевтическими
чернилами, в состав которых входят: глазурь фармацевтическая, железа оксид черный (Е 172), этиленгликоля моноэтилат, лецитин, симетикон.
Порошок для приготовления суспензии для приема внутрь
Активное вещество: цефтибутен (в виде цефтибутена дигидрата).
В 1 г порошка содержится 144 мг цефтибутена.
В 1 мл приготовленной суспензии содержится 36 мг цефтибутена.
Вспомогательные вещества: полисорбат-80, симетикон, камедь ксантановая, кремния диоксид, титана диоксид, натрия бензоат, ароматизатор вишневый, сахароза.
Описание
Капсулы. Белого цвета непрозрачные твердые желатиновые капсулы № 0, имеющие на корпусе надпись черными фармацевтическими чернилами «Cedax®». Содержимое — порошок от белого до светло-желтовато-коричневого цвета.
Порошок для приготовления суспензии для приема внутрь. Порошок от светло-желтого до темно-желтого цвета с характерным вишневым запахом. Суспензия, полученная по инструкции (25 мл воды помещают порциями во флакон с препаратом и каждый раз перемешивают), гомогенная, светло-желтого цвета с характерным вишневым запахом.
Фармакотерапевтическая группа
Антибиотик-цефалоспорин.
КодАТХ: J01DD14
Фармакологические свойства
Цефтибутен, как и большинство других бета-лактамных антибиотиков, оказывает бактерицидный эффект, подавляя синтез клеточной стенки бактерий. Препарат действует на многие микроорганизмы, продуцирующие бета-лактамазы и устойчивые к пенициллинам и другим цефалоспоринам.
Микробиология. Цефтибутен высоко устойчив к плазмидным пенициллиназам и цефалоспориназам. Однако он разрушается под действием некоторых хромосомных цефалоспориназ, которые продуцируются такими микроорганизмами как Citrobacter spp., Enterobacter spp., Bacteroides spp., Morganella и Serratia. Как и другие бета-лактамы, цефтибутен не следует применять при инфекциях, вызванных штаммами бактерий, устойчивость которых к бета-лактамам обусловлена общими механизмами, такими как изменения проницаемости мембраны или модификация пенициллин-связывающих белков (ПСБ) (например, пенициллинорезистентный Streptococcus pneumoniae). Цефтибутен взаимодействует в основном с ПСБ-3 Е. coli, что приводит к образованию филаментозных форм при концентрации, составляющей 1/4-1/2 минимальной подавляющей концентрации (МПК), и лизису при концентрации, в два раза превышающей МПК. Минимальная бактерицидная концентрация (МБК) цефтибутена для штаммов Escherichia coli, чувствительных и устойчивых к ампициллину, примерно равна МПК.
Цефтибутен активен in vitro и в клинической практике в отношении большинства штаммов следующих микроорганизмов:
- грамположительные микроорганизмы: Streptococcus pyogenes, Streptococcus pneumoniae (за исключением пенициллинорезистентных штаммов);
- грамотрицателъные микроорганизмы: Haemophilus influenzae (штаммы, продуцирующие и не продуцирующие бета-лактамазы), Haemophilus parainfluenzae (штаммы, продуцирующие и не продуцирующие бета-лактамазы), Moraxella (Branhamella) catarrhalis (большинство штаммов продуцируют бета-лактамазы), Escherichia coli, Klebsiella spp. (включая Klebsiella pneumoniae и Klebsiella oxytoca), индолположительный Proteus (включая Proteus vulgaris), а также другие виды Proteae, например, Providencia, Proteus mirabilis, Enterobacter spp. (включая Enterobacter cloacae и Enterobacter aerogenes), Salmonella spp., Shigella spp.
Цефтибутен активен in vitro в отношении большинства штаммов следующих микроорганизмов, однако клиническая эффективность его не установлена: —
- грамположителъные микроорганизмы: стрептококки группы С и G;
- грамотрицателъные микроорганизмы: Brucella, Neisserria, Aeromonas hydrophilia, Yersinia enterocolitica, Providenciarettgeri, Providencia stuartii и штаммы Citrobacter, Morganella и Serratia, которые не вырабатывают в больших количествах хромосомные цефалоспориназы. Цефтибутен неактивен в отношении стафилококков, энтерококков, стрептококков группы В, Acinetobacter, Bordetella, Listeria, Flavobacterium и Pseudomonas spp., Campylobacter и Yersinia, Hafnia. Цефтибутен обладает слабой активностью в отношении большинства анаэробов, включая большинство штаммов Bacteroides. Фармакокинетика.
При приеме внутрь цефтибутен практически полностью всасывается (90%) и выводится в основном в неизмененном виде почками. Концентрация в плазме достигает пика в среднем через 2-3 ч после однократного приема внутрь капсул по 400 мг. Максимальная концентрация в плазме составляет 15-17 мкг/мл. Степень связывания цефтибутена с белками плазмы невысокая (62-64%). Основное производное цефтибутена, циркулирующее в плазме (цефтибутен-транс), по-видимому, образуется путем прямого превращения цефтибутена (цис-формы). Цефтибутен-транс не обладает микробиологической активностью in vitro и in vivo в отношении стафилококков, энтерококков, Acinetobacter, Bordetella, Listeria, Flavobacterium и Pseudomonas spp., Campylobacter и Yersinia, Hafnia. Концентрация цефтибутена-транс в плазме или моче обычно составляет около 10% или менее от концентрации цефтибутена.
Биодоступность цефтибутена зависит от дозы в терапевтическом диапазоне доз (≤ 400 мг) и варьирует от 75% до 94%.
Равновесные концентрации цефтибутена (при применении каждые 12 ч) в плазме достигаются после приема пятой дозы.
Период полувыведения цефтибутена из плазмы составляет от 2 до 4 ч (в среднем 2,5 ч) и не зависит от дозы или схемы применения.
Одновременный прием пищи не влияет на эффективность Цедекса® в капсулах. Однако скорость и степень всасывания цефтибутена из суспензии могут измениться под влиянием пищи.
Цефтибутен легко проникает в жидкости и ткани организма. В жидкости кожного пузыря, который был экспериментально индуцирован у здоровых добровольцев, получающих цефтибутен в суточной дозе 400 мг, концентрация цефтибутена была сопоставимой с таковой в плазме или превышала ее (сравнивали на основании площади под кривыми «концентрация-время» (AUC)). Цефтибутен определяется в жидкости среднего уха у детей с острым средним отитом, где его концентрация примерно равна или превышает его концентрацию в плазме. Концентрации цефтибутена в ткани легких составляют примерно 40% от концентраций в плазме. В назальном, трахеальном, бронхиальном секрете, бронхо-альвеолярной лаважной жидкости и ее клеточной взвеси концентрации цефтибутена составляет примерно 46, 20, 24, 6 и 81% от концентраций в плазме соответственно.
Цефтибутен обнаруживается в моче в течение 24 ч после приема 400 мг; максимальная концентрация в моче составила 264 мкг/мл и достигается в течение первых 4 ч; через 20-24 ч после однократного приема цефтибутена концентрация его в моче составляет 10,5 мкг/мл. Адекватных данных о концентрации цефтибутена в цереброспинальной жидкости нет, однако при применении пероральных цефалоспоринов их содержание в цереброспинальной жидкости обычно не достигает терапевтического уровня.
У лиц пожилого возраста равновесные концентрации цефтибутена (при применении каждые 12 ч) достигаются после приема пятой дозы. Средняя AUC в этой группе несколько выше, чем у молодых взрослых людей. При повторном применении цефтибутена у пожилых людей кумуляция была незначительной. Показания к применению
Лечение инфекций, вызванных чувствительными к цефтибутену микроорганизмами:
- Инфекции верхних дыхательных путей, в том числе фарингит, тонзиллит и скарлатина у взрослых и детей, острый синусит у взрослых.
- Средний отит у детей.
- Инфекции нижних дыхательных путей у взрослых, включая острый бронхит, обострение хронического бронхита и острую пневмонию, в тех случаях, когда возможна пероральная терапия.
- Инфекции мочевых путей у взрослых и детей, в том числе осложненные и неосложненные.
- Энтерит и гастроэнтерит, вызванные Salmonella, Shigella и Escherichia coli, у детей. Противопоказания
- Гиперчувствительность к цефалоспоринам или какому-либо компоненту препарата.
- Детский возраст до 6 месяцев, в связи с тем, что безопасность и эффективность Цедекса® у новорожденных в возрасте до 6 месяцев не установлены (для лекарственной формы порошок для приготовления суспензии для приема внутрь и капсулы).
- Для капсул 400 мг детский возраст до 10 лет в связи с невозможностью правильного дозирования капсул Цедекса® у детей младшего возраста.
- Врожденные нарушения углеводного обмена: непереносимость фруктозы, нарушения всасывания глюкозы/галактозы или недостаточность сахаразы/изомальтазы (для Цедекса® в лекарственной форме «Порошок для приготовления суспензии»). С осторожностью
Назначают препарат пациентам:
- с известной или предполагаемой аллергией на пенициллины;
- с осложненными желудочно-кишечными заболеваниями, особенно хроническим колитом, в анамнезе;
- с выраженной почечной недостаточностью и пациентам, находящимся на гемодиализе. Применение во время беременности и лактации
Контролируемых исследований применения препарата у беременных не проводилось. Исследования на животных не выявили его повреждающего действия на течение беременности или родов, на эмбриональное или постнатальное развитие. Однако при назначении Цедекса® беременным следует сопоставлять пользу для матери и риск для плода. Цедекс® не определяется в грудном молоке у кормящих женщин, однако применять препарат у женщин в период кормления грудью следует с осторожностью. Способ применения и дозы
Внутрь.
Длительность лечения Цедексом® обычно составляет от 5 до 10 дней. При лечении инфекций, вызванных Streptococcus pyogenes, Цедекс® в терапевтической дозе следует применять не менее чем в течение 10 дней.
Взрослые. Рекомендуемая доза Цедекса® составляет 400 мг/сут. Цедекс® в капсулах можно принимать независимо от еды.
При лечении острого бактериального синусита, острого бронхита, обострения хронического бронхита и осложненных и неосложненных инфекций мочевых путей препарат можно применять по 400 мг один раз в сутки.
При лечении внебольничной пневмонии у пациентов, у которых возможна пероральная терапия, рекомендуемая доза составляет 200 мг каждые 12 ч. Продолжительность терапии составляет 5-10 дней в зависимости от степени тяжести и вида заболевания.
Пациенты с нарушенной функцией почек: При начальной почечной недостаточности фармакокинетика Цедекса® существенно не меняется, поэтому изменение дозы требуется только при снижении клиренса креатинина менее 50 мл/мин. Если клиренс креатинина составляет от 30 до 49 мл/мин, то суточную дозу следует снизить до 200 мг. При клиренсе креатинина от 5 до 29 мл/мин рекомендуемая суточная доза составляет 100 мг.
Если предпочтительнее изменение кратности применения, то Цедекс® в дозе 400 мг можно применять каждые 48 ч (через день) при клиренсе креатинина 30-49 мл/мин или каждые 96 ч (через три дня) при клиренсе креатинина 5-29 мл/мин.
Пациентам, получающим лечение гемодиализом два или три раза в неделю, Цедекс® можно назначить по 400 мг в конце каждого сеанса гемодиализа.
Дети: Рекомендуемая доза суспензии для приема внутрь составляет 9 мг/кг/сут (максимум 400 мг/сут). Детям старше 10 лет с массой тела больше 45 кг препарат можно назначать в рекомендуемой для взрослых дозе.
При лечении фарингита, сопровождающегося или не сопровождающегося тонзиллитом, острого гнойного среднего отита и осложненных или неосложненных инфекций мочевых путей препарат можно применять один раз в сутки.
При лечении острого бактериального энтерита у детей суточную дозу можно давать в два приема (по 4,5 мг/кг каждые 12 ч).
Продолжительность терапии составляет 5-10 дней в зависимости от степени тяжести и вида заболевания.
Безопасность и эффективность Цедекса® у новорожденных в возрасте менее 6 месяцев не установлены.
Суспензию Цедекса® можно принимать примерно за 1-2 ч до или после еды. Перед приемом препарата флакон следует интенсивно встряхнуть. Приготовление суспензии для приема внутрь
Отмерить необходимое количество воды (25 мл), налив воду в мерный стаканчик (входит в комплект поставки) до уровня отверстия. Перелить приблизительно половину отмеренной воды во флакон с порошком и взболтать, чтобы хорошо смочить порошок, затем долить оставшееся количество воды во флакон и еще раз тщательно взболтать — до полного растворения порошка и получения 30 мл гомогенной суспензии.
Для более точного дозирования приготовленной суспензии рекомендуется пользоваться мерной ложечкой, входящей в комплект и имеющей градуировку на 45 мг, 90 мг, 135 мг и 180 мг суспензии. Побочное действие
Наиболее частые побочные эффекты: тошнота (≤3%), диарея (3%) и головная боль (2%). Нечастые: диспепсия, гастрит, рвота, боль в животе, головокружение и симптомы, схожие с таковыми при сывороточной болезни, изменение вкуса, заложенность носа, сыпь, сонливость. Редкие: рост Clostridium difficile, сочетающийся с умеренной или выраженной диарей; изменения со стороны лабораторных показателей — снижение уровня гемоглобина, лейкопения, эозинофилия, тромбоцитоз, преходящее повышение активности аланин-аминотрансферазы (ACT), аспартат-аминотрансферазы (АЛТ) и лактатдегидрогеназы (ЛДГ) в сыворотке крови. Очень редкие: судороги.
Побочные эффекты, свойственные всем цефалоспоринам: инфекции и инвазии: суперинфекция; нарушения иммунной системы: аллергические реакции, включая анафилаксию, бронхоспазм, одышку, сыпь, крапивницу, реакции повышенной светочувствительности, зуд, ангионевротический отек, синдром Стивенса-Джонсона, мультиформная эритема, токсический эпидермальный некролиз, желудочно-кишечные расстройства: выраженная диарея и колит, связанный с лечением антибиотиками, включая псевдомембранозный колит; изменение лабораторных показателей: редко — увеличение протромбинового времени и международного нормализованного отношения (MHO). Дисфункция почек, токсическая нефропатия, апластическая анемия, гемолитическая анемия и внутреннее кровотечение, гипербилирубинемия, положительная реакция Кумбса, глюкозурия, панцитопения, нейтропения и агранулоцитоз.
Также в пост-маркетинговой практике наблюдались следующие нежелательные реакции: синдром Стивенса-Джонсона и токсический эпидермальный некролиз (синдром Лаейлла). Передозировка
При случайной передозировке Цедекса® признаки токсичности отмечены не были. Антидота цефтибутена не существует, поэтому при передозировке можно провести промывание желудка. Значительную часть дозы Цедекса®можно удалить из крови с помощью гемодиализа. Эффективность перитонеального диализа не установлена.
У здоровых взрослых добровольцев, получавших Цедекс® однократно в дозе до 2 г, серьезных нежелательных реакций не было, а все клинические и лабораторные показатели оставались в пределах нормы. Взаимодействие
Взаимодействие с другими препаратами: В специальных исследованиях изучалось взаимодействие Цедекса® со следующими препаратами: антациды, содержащие алюминия и магния гидроокиси в высоких дозах, ранитидин и теофиллин (однократное внутривенное введение). Признаков значимого взаимодействия не выявлено. Влияние Цедекса® на концентрацию в плазме или фармакокинетику теофиллина при приеме внутрь не известно. Сведений о взаимодействии с другими средствами до настоящего времени не получено. Цефалоспорины, включая Цедекс®, в редких случаях могут снижать протромбиновую активность, что приводит к увеличению протромбинового времени, особенно у пациентов, ранее стабилизированных на терапии пероральными антикоагулянтами. У пациентов, относящихся к группе риска, следует мониторировать протромбиновое время и MHO. При необходимости рекомендуется введение витамина К.
Влияние на результаты лабораторных показателей: влияния Цедекса на результаты химических или лабораторных показателей не выявлено. При использовании других цефалоспоринов иногда регистрировали ложноположительную прямую пробу Кумбса. Однако результаты исследований с использованием эритроцитов здоровых людей не подтвердили способность Цедекса® вызывать положительную пробу Кумбса in vitro даже в концентрациях до 40 мкг/мл. Особые указания
Примерно у 5% пациентов с аллергией на пенициллин наблюдается перекрестная реакция на цефалоспорины. У пациентов, получавших одновременно пенициллины и цефалоспорины, зарегистрированы реакции гиперчувствительности (анафилаксия); известны случаи перекрестной гиперреактивности с развитием анафилаксии. В случае возникновения серьезных анафилактических реакций показана неотложная терапия (например, эпинефрин, глюкокортикостероиды, внутривенное введение жидкости, обеспечение проходимости дыхательных путей, введение кислорода, антигистаминные средства, динамическое наблюдение).
При лечении антибиотиками широкого спектра действия типа Цедекса® нарушение микрофлоры кишечника может привести к появлению диареи, включая псевдомембранозный колит, с