Ангина при лейкозе
Содержание статьи
Ангина при лейкозе – вариант острого тонзиллита, развивающийся на фоне злокачественного перерождения клеток костного мозга. Основные проявления – пиретическая лихорадка, последовательное развитие катаральных, гнойных, язвенно-некротических изменений небных миндалин, лимфаденопатия в сочетании с общим иммунодефицитом, анемией и геморрагическим синдромом. Для постановки диагноза используются анамнестические сведения, жалобы пациента, результаты фарингоскопии, общего анализа крови и пункции костного мозга. В программу лечения входят массивная антибактериальная терапия, химиотерапия, гемотрансфузии и трансплантация костного мозга.
Общие сведения
Ангина – одно из патогномоничных проявлений как острого, так и хронического лейкоза. При острых формах лейкоза поражение небных миндалин возникает у 35-95% больных; примерно у трети пациентов выступает одним из первых и ранних признаков лейкемии. Хронические формы сопровождаются развитием ангины несколько реже – в 20-25% случаев. Острые лейкозы характерны для детей и лиц в возрасте до 30 лет, в то время как хронический вариант чаще наблюдается у людей старшего возраста. Согласно статистическим данным, заболевание более распространено среди мужчин. Сезонных и географических особенностей эпидемиологии не прослеживается.
Ангина при лейкозе
Причины ангины при лейкозе
Основным этиологическим фактором является группа онкогематологических заболеваний – острые и хронические лейкозы (лейкемии). Это злокачественные опухоли костного мозга, для которых характерно образование очагов патологического гемопоэза и неспособность продуцировать полноценные зрелые форменные элементы крови. Зачастую пусковым фактором развития ангины при лейкозе является минимальное нарушение целостности слизистой оболочки ротовой полости или миндалин. В норме лимфатическое глоточное кольцо постоянно контактирует с большим количеством патогенной микрофлоры и успешно противостоит ей. Но при лейкозе резко снижается общий и местный иммунитет, что проявляется выраженной склонностью к воспалительным и некротическим процессам. Поэтому посещение стоматолога, профилактический осмотр отоларинголога или любое случайное повреждение может привести к проникновению бактерий внутрь тканей и быстрому развитию ангины.
Патогенез
При лейкозе этиологический агент вызывает мутацию гемопоэтических клеток I-III класса. Образовавшиеся злокачественные клетки-предшественники лимфопоэза активно взаимодействуют с ростовыми факторами, чем угнетают нормальные процессы дифференциации. Таким образом, костный мозг теряет способность продуцировать эритроциты, лейкоциты и тромбоциты. Вместо них в периферическую кровь попадает большое количество низкодифференцированных клеток–бластов. Это проявляется выраженным иммунодефицитом, анемическим и геморрагическим синдромами, лейкемической инфильтрацией лимфоидной и других тканей организма. Отсутствие общего иммунного ответа, местное снижение реактивности и резистентности небных миндалин и повреждение слизистых оболочек дает возможность патогенной микрофлоре бесконтрольно размножаться в тканях ротовой полости. Активная жизнедеятельность бактерий на фоне инфильтрации лейкоцитами быстро приводит к выраженным воспалительным и некротическим изменениям, которые обуславливают последовательное развитие различных форм ангины.
Симптомы ангины при лейкозе
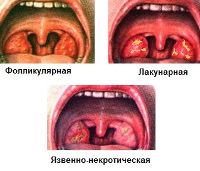
Более чем в половине случаев поражению небных миндалин предшествуют другие симптомы лейкемии. Они включают в себя общую слабость, боль в костях, субфебрилитет, мелкоточечную геморрагическую сыпь на конечностях. Даже при минимальных повреждениях кожи или слизистых оболочек возникают длительные кровотечения. Поражение миндалин чаще всего возникает на 3-5 сутки после первичного проявления лейкоза или его рецидива и характеризуется последовательным развитием катаральной, лакунарной или фибринозной и язвенно-некротической ангины.
Катаральная ангина при лейкозе проявляется выраженным отеком слизистой оболочки рта, увеличением небных миндалин, повышением температуры тела до 39-40ОС. Клинически это сопровождается болью и дискомфортом при глотании, чувством инородного тела в горле, ознобом, потливостью. Параллельно возникает гиперплазия подбородочных, нижнечелюстных и шейных групп лимфатических узлов. Реже наблюдается их болезненность и изменение консистенции. Для хронического лимфолейкоза характерна выраженная генерализованная лимфаденопатия, для миелолейкоза – значительное увеличение печени и селезенки.
Спустя 1-3 дня после возникновения первых симптомов катаральной ангины происходит ее трансформация в лакунарную или фибринозную форму. Это сопровождается развитием выраженного интоксикационного синдрома, болями в суставах и пояснице. Боль в горле значительно усиливается, может возникать иррадиация в ухо. Спустя 24-48 часов изменения небных миндалин приобретают характер язвенно-некротических и распространяются на слизистые оболочки десен, зева, глотки. Общее состояние больного прогрессивно ухудшается, а ранее имеющиеся симптомы дополняются гнилостным запахом изо рта и повышенным слюноотделением. Развитие язвенно-некротической ангины свидетельствует о злокачественном течении лейкоза.
Осложнения
Осложнения, которые возникают при ангине на фоне лейкоза, обусловлены иммунодефицитом, лейкемической инфильтрацией и тромбоцитопенией. Отсутствие функционально активных лейкоцитов способствует быстрому распространению инфекции. Не начатая своевременно антибактериальная терапия приводит к развитию сепсиса и инфекционно-токсического шока – одних из наиболее частых причин смерти при лейкозах. Дефицит тромбоцитов способствует ухудшению свертываемости крови, спонтанным внешним и внутренним кровотечениям. Также характерно поражения легких и оболочек мозга в виде лейкемических пневмоний и нейролейкоза.
Диагностика
Диагностика основывается на выявлении местных симптомов острого тонзиллита в комбинации с клинико-гематологическими проявлениями лейкоза. Постановка диагноза осуществляется совместно отоларингологом и гематологом. Как правило, в диагностическую программу входят:
- Сбор анамнеза и жалоб. Наличие анемического и геморрагического синдрома, помимо классических проявлений ангины, указывает на сопутствующее нарушение гемопоэза. Часть пациентов с ранее установленной лейкемией сами сообщают об этом в момент обращения к врачу.
- Фарингоскопия. Определяемые изменения зависят от формы ангины, которая имеется у пациента на момент осмотра. Катальный тонзиллит проявляется отеком, гиперплазией и гиперемией небных миндалин. Лакунарная форма характеризуется белыми или желтыми налетами, которые легко отделяются от подлежащих тканей. При фибринозном варианте эти налеты полностью покрывают миндалины и переходят на окружающие ткани. Язвенно-некротическая ангина при лейкозе проявляется образованием участков бурого и грязно-серого цвета по всей ротовой полости и глотке. На месте отторжения отмерших тканей формируется глубокий, обильно кровоточащий дефект.
- Общий анализ крови. При исследовании крови выявляется снижение уровня эритроцитов до 1,0-2,0×1012/л, гемоглобина ниже 50 г/л, тромбоцитов ниже 100×109/л, повышение СОЭ. Уровень лейкоцитов зависит от формы заболевания и может колебаться в пределах от 0,5×109/л до 50×109/л и выше. Характерный признак лейкоза – наличие в крови бластных клеток (гемогистиобластов, миелобластов, лимфобластов), которые составляют до 95% всех выявленных форменных элементов.
- Стернальная пункция. В миелограмме определяется большое количество бластов (более 30% всех клеток) на фоне выраженной редукции клеток эритроидного, гранулоцитарного и мегакариоцитарного ростков.
Дифференциальная диагностика проводится с дифтерией, классическим острым тонзиллитом и агранулоцитарной ангиной. Основное отличие всех вышеупомянутых заболеваний от ангины при лейкозе – отсутствие большого количества бластных клеток в периферической крови и пунктате костного мозга.
Лечение ангины при лейкозе
Терапевтическая тактика сводится к борьбе с язвенно-некротическим поражением небных миндалин, слизистых оболочек и лечению лейкоза. Для местного воздействия на поврежденные ткани показаны полоскания ротовой полости антисептическими растворами и орошения масляными растворами витаминов. Также в терапевтическую программу входят:
- Антибиотикотерапия. Антибиотики подавляют патогенную микрофлору, предотвращают развитие других септических осложнений. Используются антибактериальные средства широкого спектра действия, комбинации препаратов различных классов: пенициллинов, аминогликозидов, цефалоспоринов.
- Схемы полихимиотерапии (ALL-BFM-2000, ALL IC-BFM-2002 и другие). В их состав входят фармакологические препараты с различным механизмом действия. Такие комбинации позволяют одновременно воздействовать на разные фазы митоза раковых клеток, тем самым добиваться их угнетения и эрадикации.
- Лучевая терапия. Использование радиационного излучения дает возможность противодействовать опухоли без нанесения существенного вреда костному мозгу. Это обусловлено высокой митотической активностью злокачественных клеток, что повышает их чувствительностью к излучению.
- Гемотрансфузии. Переливание эритроцитарной, тромбоцитарной и лейкоцитарной массы позволяет временно компенсировать недостаток форменных элементов крови больного и корректировать связанные с этим нарушения.
- Дезинтоксикационная терапия. Внутривенное введение дезинтоксикационных препаратов снижает концентрацию токсических веществ и ускоряет их выведение из организма. При необходимости могут использоваться экстракорпоральные методы детоксикации: плазмаферез, гемосорбция и плазмосорбция.
- Трансплантация костного мозга. Пересадка донорской костномозговой ткани позволяет обогатить костный мозг больного человека здоровыми гемопоэтическими клетками и восстановить синтез полноценных форменных элементов.
Прогноз и профилактика
Прогноз для больных с ангиной при лейкозе неблагоприятный. В первые 1-2 месяца смертность составляет 75%. Однако этот показатель напрямую зависит от своевременности и правильности терапевтических мероприятий. Основные причины смерти – системные септические осложнения и внутренние кровоизлияния. Специфической профилактики развития ангины при лейкозе не разработано. К неспецифическим превентивным мерам относятся полоскание ротовой полости растворами антисептиков, лекарственная обработка миндалин и задней стенки глотки, соблюдение масочного режима при контакте больного с окружающими, профилактическое употребление антибиотиков и рациональное лечение лейкоза.
Источник
Некротическая ангина при остром лейкозе.
Миндалины увеличены, на поверхности и в глубине вид-ны участки коагуляционного некроза и изъязвлений серо-черного цвета. Ткань вокруг миндалин отечна, гиперемиро-вана. На слизистой оболочке языка и зева имеется множе-ство мелких диапедезных и более крупных кровоизлияний.
Причины: лейкозная инфильтрация лимфоидной ткани. Осложнение: кровотечение, присоединение инфекции.
Лимфатические узлы при хроническом лимфолейкозе.
Лимфатические узлы резко увеличены, сливаются в огром-ные плотноватые пакеты, граница между ними местами со-хранена, но капсула спаяна с окружающей тканью. На разре-зе ткань однородная, сочная, бело-розового цвета.
Причины: лейкозная инфильтрация лимфатических узлов,ведущая к резкому нарушению их структуры и окружающих тканей.
Осложнения: сдавление соседних органов. Исход: некроз, спаечный процесс.
Селезенка при хроническом миелолейкозе.
Селезенка резко увеличена в размере, массой около 3 кг, плотная, капсула гладкая, крапчатого вида. На разрезе па-ренхима темно-красного цвета, с белыми очагами ишемиче-ских инфарктов.
Причины: диффузная лейкозная инфильтрация, закупор-ка сосудов селезенки опухолевыми клетками.
Осложнения: разрыв капсулы и паренхимы, кровотечение. Исход: неблагоприятный: нарушение функции селезенки.
Костный мозг при хроническом миелолейкозе.
Костный мозг эпифизов и диафизов длинных трубчатых костей замещен сочной серо-розовой или зеленоватой тка-нью, врастающей в костномозговые каналы («пиоидный» костный мозг).
Причины: замещение нормального костного мозга опухо-левой тканью.
Исход: подавление гемопоэза, анемия, оппортунистиче-ские инфекции.
6. Лимфатические образования кишечника при лимфо-лейкозе.
Слизистая оболочка тонкой кишки отечна, гиперемирова-на, с кровоизлияниями. Пейеровы бляшки и лимфоидные фол-ликулы увеличены, видны участки некроза серо-черного цвета.
Причины: лейкозная инфильтрация лимфоидной ткани. Осложнения: кровотечения, перфорация стенки кишки,
перитонит.
Исход: неблагоприятный.
Селезенка при лимфогрануломатозе.
Селезенка увеличена в размере, на разрезе красно-коричневая паренхима органа замещена желто-белой опухо-левой тканью, формирующей отдельные очаги или разрас-тания неправильной формы с фокусами некроза и склероза («порфировая» селезенка).
Причины: генерализованный опухолевый процесс. Исход: нарушение функции селезенки.
ЭЛЕКТРОНОГРАММА. Миеломная клетка. Резко рас-ширены цистерны гранулярной эндоплазматической сети, на мембранах которой увеличивается число рибосом, ци-стерны заполнены гомогенным содержимым, которое пред-ставлено скоплением белка парапротеина.
ТЕСТОВЫЙ КОНТРОЛЬ
Выберите один или несколько правильных ответов
1. ПРИЗНАКИ ОСТРОГО ЛИМФОБЛАСТНОГО ЛЕЙКОЗА
1) пик заболеваемости в возрасте 60 лет
2) развивается преимущественно у детей
3) преобладание лимфобластов
в костном мозге и крови
4) поражены лимфатические узлы
5) в лейкозных инфильтратах преобладают миелобласты
2. ДИАГНОСТИЧЕСКИЕ КЛЕТКИ В ЛИМФОИДНОЙ ТКАНИ ПРИ ЛИМФОГРАНУЛОМАТОЗЕ
1) клетки Аничкова
2) клетки Ходжкина
3) клетки Микулича
4) клетки Рида-Березовского-Штернберга
3. ГЕМОБЛАСТОЗ, ПРИ КОТОРОМ НЕ РАЗВИВАЕТСЯ БЛАСТНЫЙ КРИЗ
1) хронический миелоидный лейкоз
2) хронический лимфолейкоз
3) истинная полицитемия
4) лимфогранулематоз
4. МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ЛИМФАТИЧЕСКИХ УЗЛОВ ПРИ ЛИМФОГРАНУЛОМАТОЗЕ
1) отложение амилоида в строме
2) многочисленные клетки Рида-Березовского-Штернберга
3) клетки Ходжкина
4) некроз, склероз
5) гиперплазия светлых центров фолликулов
5. ХАРАКТЕРНЫЕ ПРИЗНАКИ ХРОНИЧЕСКОГО МИЕЛОЛЕЙКОЗА
1) пиоидный костный мозг
2) пазушное рассасывание и остеопороз
3) внутридольковая лейкозная инфильтрация печени
4) инфильтрация портальной стромы лейкозными клетками
5) алейкемический лейкоз
6. БЕЛОК БЕНС-ДЖОНСА ОБНАРУЖИВАЕТСЯ
В МОЧЕ ПРИ
1) лимфогранулематозе
2) миеломной болезни
3) хроническом миелолейкозе
4) хроническом лимфолейкозе
7. ПРИЧИНЫ СМЕРТИ БОЛЬНЫХ ЛЕЙКОЗОМ
1) кровоизлияние в мозг
2) почечная недостаточность
3) анемия
4) вторичная инфекция
8. МАССА СЕЛЕЗЕНКИ УВЕЛИЧИВАЕТСЯ ЗНАЧИТЕЛЬНЕЕ ПРИ ЛЕЙКОЗЕ
1) остром
2) хроническом
9. ХАРАКТЕРНЫЕ ПРИЗНАКИ ОСТРОГО МИЕЛОИДНОГО ЛЕЙКОЗА
1) наличие «лейкемического провала» в периферической крови
2) наличие в периферической крови бластных, переходных и зрелых форм лейкоцитов
3) гнойно-некротические изменения
в слизистой ротовой полости
4) значительное увеличение селезенки
5) умеренное увеличение селезенки
6) значительное увеличение печени
10. ПРИЗНАКИ, ХАРАКТЕРНЫЕ ДЛЯ ЛИМФОМЫ БЕРКИТТА
1) высокая степень злокачественности
2) чаще встречается у жителей Европы
3) картина «звездного неба»
4) выраженный клеточный полиморфизм опухолевой ткани
5) обнаружения в клетках опухоли вируса Эпштайна-Бара
11. МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ, ЛЕЖАЩИЕ В ОСНОВЕ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ ПРИ МИЕЛОМНОЙ БОЛЕЗНИ
1) белок Бенс-Джонса в просвете канальцев и строме
2) амилоидоз в клубочках
3) отек и склероз стромы
4) атрофия канальцев
5) очаги метастатического обызвествления
12. ПРИЗНАКИ, ХАРАКТЕРНЫЕ ДЛЯ СМЕШАННО-КЛЕТОЧНОЙ ФОРМЫ ЛИМФОГРАНУЛОМАТОЗА
1) большое количество лимфоцитов
и макрофагов
2) полиморфно-клеточный инфильтрат с большим количеством клеток Рида-Березовского-Штернберга и клеток Ходжкина
3) единичные клетки
Рида-Березовского-Штернберга
4) поля некроза и склероза
5) прогноз благоприятный
13. ФОРМА ЛИМФОГРАНУЛОМАТОЗА
С НАИБОЛЕЕ НЕБЛАГОПРИЯТНЫМ ПРОГНОЗОМ
1) с преобладанием лимфоидной ткани
2) смешанно-клеточная
3) нодулярный склероз
4) с подавлением лимфоидной ткани
5) лимфогистиоцитарная
14. НЕСМОТРЯ НА ЛЕЧЕНИЕ ЦИТОСТАТИКАМИ, ЛЕЙКОЗНЫЕ ИНФИЛЬТРАТЫ СОХРАНЯЮТСЯ В
1) сердце
2) почках
3) головном мозге
4) селезенке
15. ГЕМОЛИТИЧЕСКИЕ АНЕМИИ, ОБУСЛОВЛЕННЫЕ ВНЕСОСУДИСТЫМ ГЕМОЛИЗОМ
1) при переливании несовместимой крови
2) талассемия
3) серповидно-клеточная анемия
4) эритроцитопатии
5) при воздействии гемолитических ядов
16. АНЕМИЯ ХАРАКТЕРИЗУЕТСЯ
1) уменьшением числа эритроцитов в крови
2) увеличением содержания гемоглобина в крови
3) уменьшением объема циркулирующей крови
4) уменьшением содержания гемоглобина и чаще всего числа эритроцитов в единице объема крови
17. ВИДЫ АНЕМИЙ С МЕГАЛОБЛАСТИЧЕСКИМ ТИПОМ ЭРИТРОПОЭЗА
1) железодефицитная анемия
2) анемии при воздействии гемолитических ядов
3) анемия при дефиците витамина В12
4) пернициозная анемия Аддисона-Бирмера
18. КОСТНЫЙ МОЗГ ПОРАЖАЕТСЯ ПЕРВИЧНО
1) при злокачественной лимфоме
2) при лейкозе
19. ПОРАЖЕНИЕ КОСТНОГО МОЗГА ПРИ ЛИМФОМАХ
1) вторично в результате метастазирования
2) первично
20. ХАРАКТЕРНЫЕ ЭЛЕМЕНТЫ ЛИМФОГРАНУЛОМАТОЗА С ПРЕОБЛАДАНИЕМ ЛИМФОИДНОЙ ТКАНИ
1) чаще встречается у женщин
2) большое количество лимфоцитов
и макрофагов 3) единичные клетки
Рида-Березовского-Штернберга
4) разрастание фиброзной ткани в виде тяжей, разделяющих опухолевую ткань на узелки
5) наличие лакунарных клеток
21. ПРИЧИНЫ АлиментарнОЙ железодЕфицитнОЙ анемиИ
1) резекция желудка
2) беременность
3) аутоиммунный гастрит
22. ГЕМОЛИТИЧЕСКИЕ АНЕМИИ, ОБУСЛОВЛЕННЫЕ ВНЕСОСУДИСТЫМ ГЕМОЛИЗОМ, ПРОЯВЛЯЮТСЯ
1) кровоизлиянием в мозг
2) анемией
3) ранним появлением желтухи
4) спленомегалией
5) геморрагическим диатезом
23. ИЗМЕНЕНИЯ В ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЕ ПРИ ПЕРНИЦИОЗНОЙ АНЕМИИ
1) атрофия слизистой оболочки языка
2) гипертрофия слизистой желудка
3) атрофия слизистой желудка
4) атрофия ворсинок кишок
24. ПРИЗНАКИ, ХАРАКТЕРНЫЕ ДЛЯ ГЕМОЛИТИЧЕСКИХ АНЕМИЙ
ВНУТРИСОСУДИСТОГО ПРОИСХОЖДЕНИЯ
1) тяжелые ожоги
2) малярия
3) микросфероцитоз эритроцитов
4) сепсис
5) резус-конфликт
6) гемоглобинопатии
7) переливание иногруппной крови
8) эритроэнзимопатии
25. ПРИЧИНЫ ЖЕЛЕЗОДЕФИЦИТНЫХ АНЕМИЙ
У БЕРЕМЕННЫХ И КОРМЯЩИХ МАТЕРЕЙ
1) недостаток поступления экзогенного железа
2) недостаток образования эндогенного железа
26. ХАРАКТЕРНЫЕ ПРИЗНАКИ ХРОНИЧЕСКОЙ ПОСТГЕМОРРАГИЧЕСКОЙ АНЕМИИ
1) значительное снижение количества гемоглобина
2) небольшое снижение количества гемоглобина
3) незначительная анемизация органов
4) резкая анемизация органов
5) наличие очагов экстрамедуллярного кроветворения
6) жировая дистрофия печени, миокарда
7) гиперплазия костного мозга
27. приЧИНЫ ЖелезодЕфицитныХ анемиЙ
1) кровопотеря
2) резекция желудка
3) воспаление кишечника
4) недостаток поступления витамина В12
5) беременность
28. анемии, связанные
с гемоглобинопатиями
1) гемолитические
2) вследствие нарушения кровообразования
29. ПриЧИНА ГЕМОЛИТИЧЕСКОЙ АНЕМИИ
1) недостаток фактора Касла
2) переливание иногруппной крови
30. ПРИЧИНА хроническОЙ анемиИ
1) дисгормональная железистая гиперплазия эндометрия
2) внематочная беременность
31. МОРФОЛОГИЧЕСКИЕ ПРИЗНАКИ ЛИМФОМЫ БЕРКИТТА
1) микроабсцессы Потрие
2) инфильтрация лейкозными клетками
3) картина «звездного неба»
4) первичная лимфома кожи
32. НЕДОСТАТОЧНАЯ ВЫРАБОТКА ФАКТОРА ГАСТРОМУКОПРОТЕИНА ПРИ В12-ДЕФИЦИТНОЙ АНЕМИИ РАЗВИВАЕТСЯ ВСЛЕДСТВИЕ
1) рака желудка
2) гастроптоза
3) полипоза желудка
4) атрофического гастрита
33. КЛЕТКИ, ХАРАКТЕРНЫЕ ДЛЯ ЛИМФОГРАНУЛОМАТОЗА
1) лимфобласты
2) атипичные ретикулярные клетки
3) лимфоциты
4) гигантские клетки Пирогова
5) эозинофилы
6) гистиоциты
34. лимфосаркома – злокачественнАЯ опухоль
1) лимфоцитарного ряда
2) мегакариоцитарного ряда
35. ХАРАКТЕРНЫЕ ЭЛЕМЕНТЫ ДЛЯ ЛИМФОГРАНУЛОМАТОЗА
С ПОДАВЛЕНИЕМ ЛИМФОИДНОЙ ТКАНИ
1) атипичные ретикулярные клетки
2) клетки Рида-Березовского-Штернберга
3) эозинофилы
4) плазмоциты
5) склероз
6) некроз
36. ЛИМФОГРАНУЛОМАТОЗ ОТНОСИТСЯ К
1) гемобластозам
2) регионарным опухолевым заболеваниям кроветворной ткани
37. ДЛЯ ХРОНИЧЕСКОГО ЛЕЙКОЗА
БОЛЬШЕ ХАРАКТЕРНА
1) пролиферация недифференцированных (бластных) клеток
2) пролиферация созревающих (цитарных) клеток
38. ПЕРЕХОДНЫЕ СОЗРЕВАЮЩИЕ ЭЛЕМЕНТЫ КРОВЯНЫХ КЛЕТОК ХАРАКТЕРНЫ ДЛЯ
1) острого лейкоза
2) хронического лейкоза
39. ОСТРЫЙ ЛЕЙКОЗ ЧАЩЕ АССОЦИИРУЕТСЯ
С СИНДРОМОМ
1) Клайнфелтера
2) Дауна
3) Гудпасчера
40. формА леЙкоза у детей,
С благоприятныМ прогнозОМ
1) Т-лимфобластный
2) В-лимфобластный
3) миелобластный
4) недифференцированный
5) плазмобластный
Эталоны ответов К тестовым заданиям по теме:
Источник