Ангина при беременности
Содержание статьи
Ангина при беременности — это острое инфекционное воспаление небных, язычной миндалин, лимфоаденоидных тканей на задней стенке глотки и в гортани, возникшее в гестационном периоде. Проявляется гипертермией, выраженным интоксикационным синдромом, болями в горле, увеличением и болезненностью подчелюстных, реже шейных лимфоузлов. Диагностируется с помощью фарингоскопии, бакпосева мазка из ротоглотки. Для лечения применяют цефалоспорины, макролиды, β-лактамные пенициллины, НПВС, антисептические растворы. При тяжелом гнойно-деструктивном процессе возможно вскрытие абсцессов и проведение абсцесстонзиллэктомии.
Общие сведения
Ангина (острый тонзиллит) — третье по распространенности инфекционное заболевание верхних дыхательных путей (после гриппа и ОРВИ), диагностируемое при беременности. Поскольку возбудитель поражает ткани не только миндалин, но и глотки, в последнее время для описания заболевания начали использовать термин острый тонзиллофарингит. Так как у 82% пациентов выделяется β-гемолитический стрептококк группы А, ранее ангиной называли только стрептококковый острый тонзиллит. В настоящее время понимание этиологии заболевания расширено. Ангина чаще наблюдается у беременных в возрасте до 30-35 лет во второй половине гестации. Более тяжелое течение воспаления отмечается в 3-м триместре беременности. Пик заболеваемости бактериальными формами острого тонзиллита приходится на раннюю весну, вирусными — на осенне-зимний период.
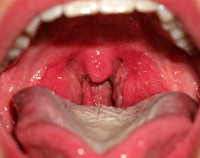
Ангина при беременности
Причины
Острый тонзиллит у беременных принадлежит к категории антропонозных инфекций с преимущественно воздушно-капельным механизмом передачи. Развивается в результате инфицирования лимфоидных образований глоточного кольца патогенной и условно-патогенной микрофлорой. Быстрому возникновению воспалительного процесса и более глубокой деструкции тканей способствует естественное снижение иммунитета при гестации, которое предотвращает отторжение генетически чужеродного плода. Возбудителями ангины во время беременности являются те же инфекционные агенты, что и вне гестационного периода:
- Бактерии. Более чем у 80% пациенток острый тонзиллит при беременности вызван β-гемолитическим стрептококком группы А. Реже возбудителями заболевания становятся стрептококки других групп, стафилококки, пневмококки, менингококки, гонококки, клебсиеллы, брюшнотифозные и гемофильные палочки, анаэробы, спирохета Венсана в ассоциации с веретенообразной палочкой.
- Вирусы. В последние годы увеличивается распространенность ангин вирусного происхождения. Воспаление миндалин у беременных может быть осложнением аденовирусной, энтеровирусной, герпетической ОРВИ. У части пациенток с низким иммунитетом на фоне первичного вирусного поражения лимфоидной ткани происходит вторичная колонизация эпителия бактериальной флорой.
В спорадических случаях ангина возникает вследствие заражения хламидиями и микоплазмами. У части женщин из отделяемого миндалин высеиваются ассоциации кокков с кандидами. Предрасполагающими факторами к заболеванию острым тонзиллитом становятся переохлаждение, недостаточное питание, пребывание беременных в пыльных и загрязненных помещениях с большим числом сотрудников или посетителей, наличие кариеса и хронических заболеваний десен.
Патогенез
Источником заражения обычно являются бактерионосители, больные острым тонзиллофарингитом, иногда — реконвалесценты. Возбудитель заболевания чаще передается воздушно-капельным путем, реже — контактно-бытовым через загрязненную посуду или алиментарным с водой и продуктами питания. Пусковым моментом развития ангины при беременности является попадание микроорганизма на эпителий ротоглоточного лимфоидного кольца. Благодаря наличию М-протеина, подавляющего местный иммунитет, липотейхоевой кислоты, обладающей сродством к эпителию миндалин, и других факторов патогенности, инфекционные агенты фиксируются к слизистой и начинают активно размножаться, выделяя экзо- и эндотоксины.
В ответ на повреждающее действие бактерий, вирусов, грибов возникает локальная воспалительная реакция: за счет повышения проницаемости капилляров лимфоидная ткань отекает и инфильтрируется нейтрофилами. В последующем под действием протеаз макрофагов лимфоидные фолликулы расплавляются, образуется гной. В тяжелых случаях деструкции подвергается не только эпителиальный слой, но и строма миндалин. Отторжение некротизированных участков сопровождается формированием кровоточащих дефектов, которые впоследствии эпителизируются. В результате распространения инфекции по лимфатическим путям поражаются регионарные лимфоузлы, а попадание микроорганизмов из септического очага в системный кровоток способствует их распространению по организму, развитию общей интоксикации и полиорганной реакции.
Классификация
Систематизация клинических форм ангины при гестации основана на особенностях течения и характере морфологических изменений в лимфоидной ткани. В целом классификация отображает этапность развития инфекционно-воспалительного процесса, хотя частично учитывает и этиологический фактор. Специалисты в сфере оториноларингологии, акушерства и гинекологии различают следующие варианты острого тонзиллита, диагностируемого при беременности:
- Катаральная ангина. Сравнительно нечастый вариант тонзиллярного воспаления с преимущественно локальными симптомами, умеренной интоксикацией, отсутствием гноя. При достаточной реактивности и своевременной терапии катаральная ангина может не переходить в гнойные формы. Частое имеет вирусное происхождение.
- Гнойная ангина. В зависимости от распространенности воспаления бывает фолликулярной с точечными гнойничками, лакунарной с очагами налетов, фибринозной с вовлечением в воспаление всей миндалины и переходом на прилежащие ткани. Обычно при беременности выявляется одна из гнойных форм острого тонзиллита.
Относительно редко на этапе гестации возникают флегмонозная ангина с гнойным расплавлением части миндалины и язвенно-некротический фузоспирохетоз Симановского-Плаута-Венсана. С учетом специфичности клинической картины в качестве отдельного варианта заболевания выделяют острый тонзиллофарингит герпетического происхождения, при котором на слизистой миндалин и ротоглотки образуются пузырьки с красноватым содержимым.
Симптомы ангины при беременности
Обычно заболевание развивается остро на протяжении от нескольких часов до 2 суток с момента заражения. На начальных этапах тонзиллофарингита температура тела беременной повышается до 38-40 °С, возникают озноб, головная, мышечная и суставная боль, ломота в пояснице, при тяжелом течении — ухудшение аппетита, тошнота, рвота, боль в брюшной полости. Женщина ощущает выраженную слабость, разбитость. На фоне интоксикации появляется боль в горле, которая усиливается при глотании, разговоре, может иррадиировать в ухо. В дальнейшем подчелюстные лимфоузлы уплотняются, увеличиваются до 1-2 см в диаметре, становятся болезненными. Изо рта ощущается неприятный запах, голос звучит хрипло.
Осложнения
В остром периоде, как и вне гестации, ангина у беременной может осложняться острым ларингитом, острым шейным лимфаденитом, средним отитом, паратонзиллитом, образованием окологлоточного абсцесса. При контактном распространении возбудителя возможно возникновение медиастинита, менингита. Массивная диссеминация микроорганизмов на фоне сниженного иммунитета приводит к развитию сепсиса и инфекционно-токсического шока. Спустя 2-4 недели после стрептококковой ангины у женщины могут проявиться симптомы острого гломерулонефрита, острой ревматической лихорадки, ревмокардита, обусловленных аутоиммунной реакцией организма.
Специфическими осложнениями ранних сроков беременности являются усиление токсикоза, при выраженной интоксикации и гипертермии — самопроизвольный выкидыш. Во 2-3 триместрах возможны нарушение плацентарного кровотока и гипоксия плода, отслойка плаценты, преждевременные роды. Ряд инфекционных агентов, вызывающих ангину, способны проникать через фетоплацентарный барьер, вызывая внутриутробное инфицирование ребенка. Значительное поражение тканей плода может привести к аномалиям развития, замиранию беременности, повышению показателей перинатальной смертности. У пациенток, перенесших острый тонзиллит, чаще наблюдается слабость родовой деятельности.
Диагностика
В большинстве случаев постановка диагноза ангины при беременности не представляет особых трудностей. Об инфекционном поражении миндалин обычно свидетельствуют их гиперемия, отечность, выявление белых фолликулов диаметром 2-3 мм, желтовато-белого отделяемого. При некротической форме наблюдаются глубокие дефекты лимфоидной ткани размерами до 2 см с бугристым дном, образовавшиеся после отторжения темно-серых некротизированных участков. Для редко диагностируемой герпетической ангины характерно появление на слизистой оболочке ротоглотки красноватых пузырьков. Рекомендованными методами обследования являются:
- Осмотр глотки. Фарингоскопия, проводимая оториноларинголом с использованием специальных инструментов, позволяет более точно определить состояние слизистой зева. В ходе исследования оцениваются характер и распространенность патологических изменений лимфоидной ткани.
- Посев мазка из глотки на микрофлору. Определение возбудителя облегчает дифференциальную диагностику ангины с другими инфекционными процессами. В ходе микробиологического исследования устанавливается чувствительность микроорганизма к антибактериальным препаратам.
- Исследование крови. Показатели общего анализа крови соответствуют признакам острого инфекционного процесса. Обычно определяются увеличение количества лейкоцитов, преимущественно за счет нейтрофилов, сдвиг лейкоцитарной формулы влево, умеренное повышение СОЭ. В качестве дополнительных методов выявления инфекционного агента в сложных клинических случаях рекомендованы РИФ, ИФА, ПЦР-диагностика.
Ангину при гестации дифференцируют с гриппом, ОРВИ, дифтерией, скарлатиной, поражением лимфоидных образований, слизистой глотки и лимфатических узлов при инфекционном мононуклеозе, листериозе, сифилисе, туберкулезе, туляремии, брюшном тифе, неоплазиях, гематологических заболеваниях. По показаниям беременную, кроме акушера-гинеколога и ЛОР-специалиста, консультируют инфекционист, венеролог, фтизиатр, гематолог, онколог, онкогематолог.
Лечение ангины при беременности
При катаральном, фолликулярном, лакунарном, фибринозном воспалении и отсутствии акушерских осложнений рекомендовано амбулаторное ведение пациентки. Госпитализация показана при тяжелом флегмонозном или атипичном течении острого тонзиллита, язвенно-некротической форме заболевания, признаках внутриутробного поражения плода, угрозе прерывания беременности. В период гипертермии и первые дни реконвалесценции женщине показаны постельный режим, употребление большого количества теплой жидкости (воды, некрепкого чая, отвара шиповника, компотов из свежих ягод и сухофруктов).
Основой медикаментозного лечения бактериальной ангины является этиотропная системная антибиотикотерапия с учетом чувствительности возбудителя и возможного влияния препарата на плод, дополненная симптоматическими средствами. Беременным с острым тонзиллитом могут назначаться следующие группы препаратов:
- Антибактериальные средства. Большинство антибиотиков, рекомендованных для лечения ангины, при беременности запрещены из-за их фетотоксичности. В период гестации и кормления грудью допускается использование некоторых цефалоспоринов, природных и полусинтетических макролидов, β-лактамных пенициллинов широкого спектра действия. При вирусных ангинах антибиотики не применяются.
- Жаропонижающие препараты. Назначаются ограниченно при повышении температуры до 39°С и более. Препаратами выбора при беременности являются антипиретики из группы анилидов, применение которых допустимо на всех сроках. В 1-2 триместрах возможно использование производных фенилуксусной и пропионовой кислот. Кроме снижения температуры, НПВС оказывают умеренный обезболивающий эффект.
- Дезинфицирующие растворы. Для санации зева рекомендованы регулярные полоскания горла нитрофурановыми, фенольными, катионными антисептиками местного действия. Часть аптечных антисептических препаратов эффективны не только в отношении бактерий, но и вирусов, грибов. Альтернативой фармакологическим растворам могут стать отвары лекарственных трав (эвкалипта, ромашки, шалфея).
Для уменьшения боли в горле беременным показаны паровые и аппаратные ингаляции. Возможно выполнение специальных ЛОР-процедур — обработки задней стенки глотки и миндалин лекарственными препаратами, физиотерапевтического лечения на аппарате Тонзиллор. При гнойном расплавлении лимфоидной ткани и абсцедировании проводится вскрытие паратонзиллярного абсцесса, абсцесстонзиллэктомия.
Прогноз и профилактика
На фоне адекватной антибиотикотерапии симптоматика заболевания полностью купируется в течение 7-10 суток, катаральная ангина излечивается за 3-5 суток. Более серьезным является прогноз деструктивных форм ангины. Профилактические мероприятия при беременности направлены на ограничение контактов с возможными носителями возбудителя — ограничение времени пребывания в общественных местах, особенно в период межсезонья, ношение медицинской маски при контактах с людьми во время эпидемий ОРВИ, посещение стоматолога и оториноларинголога для своевременной санации очагов инфекции в полости рта.
Неспецифическую роль в предупреждении заболевания играет укрепление иммунитета, снижение уровня физических нагрузок и психологических стрессов. Для профилактики поздних осложнений ангины, способных ухудшить течение беременности, рекомендуется активное медицинское наблюдение в течение первого месяца после перенесенной инфекции с назначением общих анализов крови и мочи, проведением ЭКГ на 1 и 3 неделях.
Источник
Боли в горле на 39 неделе
Плохое самочувствие может проявляться на последнем триместре, перед рождением малыша, это очень пугает будущих мам. При неприятных ощущениях в горле рекомендуем немедленно обратиться к врачу.

Возможные причины болей в горле
- Фарингит — вирусное заболевание полости глотки. Характеризуется покалыванием, сухостью в горле, может вызывать слабость, насморк, повышение температуры.
- Тонзиллит или ангина — заболевание, вызывающее воспаление миндалин. Инфекция проявляется острой болью полости глотки, сильным повышением температуры, покраснением миндалин, недомоганием.
У лечащего врача вы узнаете свой диагноз и получите профессиональные рекомендации преодоления болезни.
Опасен ли дискомфорт в горле на последних сроках беременности?
В этот период плод уже полностью сформирован, все главные системы развиты, поэтому небольшая простуда в легких случаях не опасны для матери и малыша.
Помните! Вне зависимости от того, насколько хорошо или плохо вы себя чувствуете, обратиться к специалисту нужно обязательно.
Лечение медикаментами
Будущим мамам следует быть очень осторожными с приемом медикаментов. Перед приемом лекарств обязательно необходимо проконсультироваться с врачом!
Нужно знать, какие препараты на вашем сроке противопоказаны:
- Анестетики и препараты, содержащие ксилометазолин.
- Сосудосуживающие, направленные на снижение недомогания, устранения «чувства болезни».
- Антибиотики исключаются, однако при клинических случаях могут быть назначены под наблюдением врача.
- Противовоспалительные, обезболивающие лекарственные средства.
Лучше всего во время перинатального периода отказаться от медикаментов. Их применение может негативно отразиться не только на развитии ребенка в утробе, но и на его развитии после появления на свет. Если ничего не помогает, можно принимать фармацевтические препараты, но только индивидуально выписанные врачом.

Домашние способы избавиться от боли в верхних дыхательных путях
Устранить очаг инфекции и избавиться от неприятных ощущений помогут домашние способы. Однако их необходимо оговаривать с вашим личным акушером-гинекологом и отоларингологом. Полоскания — лучший метод устранить очаг без риска последствий для плода.
- Солевые: кухонная, морская или же йодированная соль (½ ч.л.); сода (¼ ч.л.); несколько капель йода растворить в 200 мл воды и полоскать каждые 1-2 часа.
- Травяные: ромашка, календула, шалфей, можно сделать смесь. На стакан кипятка используют 1 чайную ложку трав, настаивают не менее 15 минут и перед использованием процеживают.
Мед и теплое молоко помогут вам облегчить боль, почувствовать себя намного лучше. Важно оставаться в тепле, не допускать переохлаждения и внимательно следить за своим здоровьем. Если боль не утихает более 4 дней, необходимо повторно обратиться к врачу для назначения серьезного лечения.
Источник
Ангина у беременных
Симптомы ангины у беременной
- Повышение температуры тела, обычно до 38-40° С.
- Озноб, жар.
- Боль в горле, усиливающаяся при глотании.
- Общая слабость, недомогание, боли в мышцах, головные боли, снижение аппетита.
- Все симптомы возникают практически одновременно и в течение короткого промежутка времени.
- При осмотре полости рта определяется увеличение и покраснение небных миндалин, на них могут быть гнойные налеты белого цвета.
- Может встречаться увеличение лимфатических узлов под нижней челюстью и в области ушной раковины, которые определяются в виде подкожных уплотнений.
- Неприятный запах изо рта.
Инкубационный период ангины у беременной
Здоровое носительство возбудителя может продолжаться до 1-го года. Однако в типичной ситуации инкубационный период составляет 1-2 дня.
Формы ангины у беременной
- Катаральная ангина — в большинстве случаев выступает как начальный этап развития других форм тонзиллита (характеризуется общим недомоганием и поверхностным поражением миндалин в течение нескольких суток).
- Фолликулярная ангина — симптомы недомогания более выражены, при осмотре миндалины помимо увеличения размеров и покраснения покрыты белыми пятнами малых размеров.
- Лакунарная ангина — симптомы интоксикации ярко выражены (интенсивные головные боли, общая слабость, высокая температура тела), миндалины покрыты белым налетом в виде пленок, легко снимающихся инструментом.
- Язвенно-некротическая ангина — на поверхности миндалин можно обнаружить язвы, при осмотре отмечают характерный запах изо рта, процесс часто односторонний.
- Кроме того, ангина может быть одним из проявлений инфекционных заболеваний — дифтерии, скарлатины и др.
В зависимости от тяжести течения:
- легкая форма — температура тела не более 38° С, сохраняется 2-3 дня, общее недомогание, боли в горле слабой интенсивности;
- среднетяжелая форма — температура тела до высоких цифр (38,5-39,5° С), сохраняется до недели, выраженные головные боли, глотание затруднено, резко болезненно;
- тяжелая форма — длительно сохраняющаяся высокая температура тела (до 40° С), ознобы, нарастание симптомов, выраженная общая слабость, часто сопровождается значительным увеличением лимфатических узлов, высокий риск развития осложнений (например, абсцесс (гнойное воспаление тканей) миндалины, воспаления лимфатических узлов).
В зависимости от наличия осложнений:
- осложненная форма;
- неосложненная форма.
Причины ангины у беременной
- Причина заболевания — контакт с больным ангиной (острой формой) или человеком — носителем возбудителя.
- Другая причина — активация собственной микрофлоры в результате снижения иммунитета.
Факторы, способствующие возникновению заболевания:
- большие коллективы (общественный транспорт);
- осенне-зимний период (так как повышен риск переохлаждения);
- неблагоприятная экологическая обстановка (загазованность, запыленность и др.);
- ослабленный организм (вирусной инфекцией, недостаточным поступлением витамина С);
- кариозные зубы;
- хронический ринит, хронический риносинусит;
- несоблюдение гигиенических мероприятий (например: использование общей столовой посудой, приборов и др.).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика ангины у беременной
- Анализ анамнеза заболевания и жалоб:
- при каких условиях и когда появились первые признаки заболевания (сильная боль в горле, повышение температуры тела, общее недомогание и др.);
- как изменялась их выраженность в течение времени.
- Общий осмотр (оценка состояния кожных покровов, слизистых оболочек полости рта, обращают внимание на увеличение лимфатических узлов и т.д.).
- Эпидемиологический анамнез: выясняется факт контакта с больным человеком.
- Осмотр горла (фарингоскопия): характерные местные изменения миндалин в зависимости от формы ангины (увеличение, покраснение миндалин, белые налеты и др.).
- В общем анализе крови — неспецифические воспалительные изменения (повышение СОЭ, количества лейкоцитов — клеток крови, выполняющих иммунную (защитную) функцию, их число увеличивается при воспалительном процессе).
- В биохимическом анализе крови — неспецифические воспалительные изменения (повышение уровня реактивного белка, серомукоидов, сиаловых кислот).
- Мазок из носа и ротоглотки — для определения возбудителя, исключения вторичной ангины (на фоне дифтерии, скарлатины), поиска необходимого антибактериального препарата (с помощью посева возбудителя и определения чувствительности к антибактериальным препаратам).
- Электрокардиография (ЭКГ) — проводится в начале заболевания и в период после лечения для исключения развития осложнений.
- Дополнительное обследование и консультации других специалистов (например, кардиолога — при наличии изменений на ЭКГ, нефролога — при развитии изменений в общем анализе мочи на фоне ангины) определяет врач в каждом конкретном случае.
- Необходима консультация акушера-гинеколога.
- Возможна также консультация инфекциониста.
Лечение ангины у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
Госпитализация рекомендуется:
- при среднетяжелом и тяжелом течении заболевания;
- при частых ангинах;
- при развитии осложнений;
- при сомнении в правильности поставленного диагноза.
В типичной ситуации (при легком течении) лечение возможно в домашних условиях.
Основные направления лечения:
- постельный режим первые 2-3 дня;
- предметы обихода должны использоваться только больной (посуда, полотенце и др.);
- обильное питье (чай, травяные отвары, компоты в теплом виде, минеральная вода);
- антибиотикотерапия. Назначаются антибиотики, разрешенные во время беременности. При ангине отказ от антибиотиков может привести к гораздо более тяжелым последствиям для будущего ребенка, чем потенциальный вред от лекарств;
- при повышении температуры тела выше 38° С — жаропонижающие препараты;
- местно — полоскание горла с растворами антисептиков, смазывание миндалин лекарствами, спреи, таблетки для рассасывания с антибактериальным, обезболивающим, смягчающим действием;
- витаминотерапия (поливитаминные комплексы, витамин С);
- физиотерапия (противовоспалительное действие, стимуляция местного иммунитета, процессов заживления, антибактериальный эффект);
- » щадящая» диета — избегать очень сладкого, кислого, горячего, холодного, механически грубого;
- антигистаминные препараты (противовоспалительное, противоотечное действие).
Осложнения и последствия ангины у беременной
Ангина при беременности крайне нежелательна, так как риску развития осложнений подвергается не только женщина, но и будущий ребенок:
- ангина на ранних сроках может привести к неразвивающейся беременности или выкидышу,
- могут сформироваться врожденные пороки развития у ребенка (например, порок сердца)
- возможны преждевременные роды, мертворождение.
Осложнения со стороны материнского организма.
Осложнения, связанные с местным распространением возбудителя:
- тонзиллярный и паратонзиллярный абсцесс (ограниченное гнойное воспаление миндалины или окружающих ее тканей), заглоточный абсцесс (скопление гноя в клетчатке заглоточного пространства);
- флегмона шеи (воспаление подкожной клетчатки);
- менингит;
- воспаление лимфоузлов (лимфаденит).
Осложнения других органов, возникающие после перенесенной ангины (вызываемые бета-гемолитическим стрептококком группы А):
- миокардит;
- острая ревматическая лихорадка;
- воспаление почек (нефрит), желчного пузыря (холецистит);
- сепсис.
При недостаточном или несвоевременном лечении острый тонзиллит может приобретать хроническое течение.
При своевременном обращении к врачу и раннем начале лечения выздоровление наступает через 10-14 дней.
Даже несколько дней самолечения могут привести к развитию осложнений, угрожающих жизни человека (например, сепсису) или стать причиной стойкой нетрудоспособности (например, формирование порока сердца), поэтому крайне важно при первых симптомах обратиться к врачу и начать курс лечебных мероприятий.
Профилактика ангины у беременной
Профилактика заключается в исключении контакта с заболевшим человеком (если известны случаи ангины на работе или другом коллективе).
Важно соблюдать принципы неспецифической профилактики:
- избегать переохлаждения;
- в осенне-зимний период принимать комплексные витаминные препараты;
- включение в рацион питания фруктов, овощей;
- мытье рук с антибактериальным мылом;
- использование индивидуальной посуды, приборов и др.;
- своевременное лечение острых респираторных заболеваний;
- своевременное и адекватное лечение хронического тонзиллита;
- исключить самолечение.
Возможные осложнения ангины обуславливают необходимость скорейшего обращения за медицинской помощью.
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре).
- Своевременная постановка беременной на учет в женской консультации (до 12 недели беременности).
Источник