Ангина при беременности
Содержание статьи
Ангина при беременности — это острое инфекционное воспаление небных, язычной миндалин, лимфоаденоидных тканей на задней стенке глотки и в гортани, возникшее в гестационном периоде. Проявляется гипертермией, выраженным интоксикационным синдромом, болями в горле, увеличением и болезненностью подчелюстных, реже шейных лимфоузлов. Диагностируется с помощью фарингоскопии, бакпосева мазка из ротоглотки. Для лечения применяют цефалоспорины, макролиды, β-лактамные пенициллины, НПВС, антисептические растворы. При тяжелом гнойно-деструктивном процессе возможно вскрытие абсцессов и проведение абсцесстонзиллэктомии.
Общие сведения
Ангина (острый тонзиллит) — третье по распространенности инфекционное заболевание верхних дыхательных путей (после гриппа и ОРВИ), диагностируемое при беременности. Поскольку возбудитель поражает ткани не только миндалин, но и глотки, в последнее время для описания заболевания начали использовать термин острый тонзиллофарингит. Так как у 82% пациентов выделяется β-гемолитический стрептококк группы А, ранее ангиной называли только стрептококковый острый тонзиллит. В настоящее время понимание этиологии заболевания расширено. Ангина чаще наблюдается у беременных в возрасте до 30-35 лет во второй половине гестации. Более тяжелое течение воспаления отмечается в 3-м триместре беременности. Пик заболеваемости бактериальными формами острого тонзиллита приходится на раннюю весну, вирусными — на осенне-зимний период.
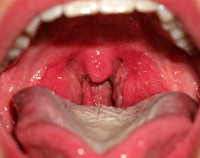
Ангина при беременности
Причины
Острый тонзиллит у беременных принадлежит к категории антропонозных инфекций с преимущественно воздушно-капельным механизмом передачи. Развивается в результате инфицирования лимфоидных образований глоточного кольца патогенной и условно-патогенной микрофлорой. Быстрому возникновению воспалительного процесса и более глубокой деструкции тканей способствует естественное снижение иммунитета при гестации, которое предотвращает отторжение генетически чужеродного плода. Возбудителями ангины во время беременности являются те же инфекционные агенты, что и вне гестационного периода:
- Бактерии. Более чем у 80% пациенток острый тонзиллит при беременности вызван β-гемолитическим стрептококком группы А. Реже возбудителями заболевания становятся стрептококки других групп, стафилококки, пневмококки, менингококки, гонококки, клебсиеллы, брюшнотифозные и гемофильные палочки, анаэробы, спирохета Венсана в ассоциации с веретенообразной палочкой.
- Вирусы. В последние годы увеличивается распространенность ангин вирусного происхождения. Воспаление миндалин у беременных может быть осложнением аденовирусной, энтеровирусной, герпетической ОРВИ. У части пациенток с низким иммунитетом на фоне первичного вирусного поражения лимфоидной ткани происходит вторичная колонизация эпителия бактериальной флорой.
В спорадических случаях ангина возникает вследствие заражения хламидиями и микоплазмами. У части женщин из отделяемого миндалин высеиваются ассоциации кокков с кандидами. Предрасполагающими факторами к заболеванию острым тонзиллитом становятся переохлаждение, недостаточное питание, пребывание беременных в пыльных и загрязненных помещениях с большим числом сотрудников или посетителей, наличие кариеса и хронических заболеваний десен.
Патогенез
Источником заражения обычно являются бактерионосители, больные острым тонзиллофарингитом, иногда — реконвалесценты. Возбудитель заболевания чаще передается воздушно-капельным путем, реже — контактно-бытовым через загрязненную посуду или алиментарным с водой и продуктами питания. Пусковым моментом развития ангины при беременности является попадание микроорганизма на эпителий ротоглоточного лимфоидного кольца. Благодаря наличию М-протеина, подавляющего местный иммунитет, липотейхоевой кислоты, обладающей сродством к эпителию миндалин, и других факторов патогенности, инфекционные агенты фиксируются к слизистой и начинают активно размножаться, выделяя экзо- и эндотоксины.
В ответ на повреждающее действие бактерий, вирусов, грибов возникает локальная воспалительная реакция: за счет повышения проницаемости капилляров лимфоидная ткань отекает и инфильтрируется нейтрофилами. В последующем под действием протеаз макрофагов лимфоидные фолликулы расплавляются, образуется гной. В тяжелых случаях деструкции подвергается не только эпителиальный слой, но и строма миндалин. Отторжение некротизированных участков сопровождается формированием кровоточащих дефектов, которые впоследствии эпителизируются. В результате распространения инфекции по лимфатическим путям поражаются регионарные лимфоузлы, а попадание микроорганизмов из септического очага в системный кровоток способствует их распространению по организму, развитию общей интоксикации и полиорганной реакции.
Классификация
Систематизация клинических форм ангины при гестации основана на особенностях течения и характере морфологических изменений в лимфоидной ткани. В целом классификация отображает этапность развития инфекционно-воспалительного процесса, хотя частично учитывает и этиологический фактор. Специалисты в сфере оториноларингологии, акушерства и гинекологии различают следующие варианты острого тонзиллита, диагностируемого при беременности:
- Катаральная ангина. Сравнительно нечастый вариант тонзиллярного воспаления с преимущественно локальными симптомами, умеренной интоксикацией, отсутствием гноя. При достаточной реактивности и своевременной терапии катаральная ангина может не переходить в гнойные формы. Частое имеет вирусное происхождение.
- Гнойная ангина. В зависимости от распространенности воспаления бывает фолликулярной с точечными гнойничками, лакунарной с очагами налетов, фибринозной с вовлечением в воспаление всей миндалины и переходом на прилежащие ткани. Обычно при беременности выявляется одна из гнойных форм острого тонзиллита.
Относительно редко на этапе гестации возникают флегмонозная ангина с гнойным расплавлением части миндалины и язвенно-некротический фузоспирохетоз Симановского-Плаута-Венсана. С учетом специфичности клинической картины в качестве отдельного варианта заболевания выделяют острый тонзиллофарингит герпетического происхождения, при котором на слизистой миндалин и ротоглотки образуются пузырьки с красноватым содержимым.
Симптомы ангины при беременности
Обычно заболевание развивается остро на протяжении от нескольких часов до 2 суток с момента заражения. На начальных этапах тонзиллофарингита температура тела беременной повышается до 38-40 °С, возникают озноб, головная, мышечная и суставная боль, ломота в пояснице, при тяжелом течении — ухудшение аппетита, тошнота, рвота, боль в брюшной полости. Женщина ощущает выраженную слабость, разбитость. На фоне интоксикации появляется боль в горле, которая усиливается при глотании, разговоре, может иррадиировать в ухо. В дальнейшем подчелюстные лимфоузлы уплотняются, увеличиваются до 1-2 см в диаметре, становятся болезненными. Изо рта ощущается неприятный запах, голос звучит хрипло.
Осложнения
В остром периоде, как и вне гестации, ангина у беременной может осложняться острым ларингитом, острым шейным лимфаденитом, средним отитом, паратонзиллитом, образованием окологлоточного абсцесса. При контактном распространении возбудителя возможно возникновение медиастинита, менингита. Массивная диссеминация микроорганизмов на фоне сниженного иммунитета приводит к развитию сепсиса и инфекционно-токсического шока. Спустя 2-4 недели после стрептококковой ангины у женщины могут проявиться симптомы острого гломерулонефрита, острой ревматической лихорадки, ревмокардита, обусловленных аутоиммунной реакцией организма.
Специфическими осложнениями ранних сроков беременности являются усиление токсикоза, при выраженной интоксикации и гипертермии — самопроизвольный выкидыш. Во 2-3 триместрах возможны нарушение плацентарного кровотока и гипоксия плода, отслойка плаценты, преждевременные роды. Ряд инфекционных агентов, вызывающих ангину, способны проникать через фетоплацентарный барьер, вызывая внутриутробное инфицирование ребенка. Значительное поражение тканей плода может привести к аномалиям развития, замиранию беременности, повышению показателей перинатальной смертности. У пациенток, перенесших острый тонзиллит, чаще наблюдается слабость родовой деятельности.
Диагностика
В большинстве случаев постановка диагноза ангины при беременности не представляет особых трудностей. Об инфекционном поражении миндалин обычно свидетельствуют их гиперемия, отечность, выявление белых фолликулов диаметром 2-3 мм, желтовато-белого отделяемого. При некротической форме наблюдаются глубокие дефекты лимфоидной ткани размерами до 2 см с бугристым дном, образовавшиеся после отторжения темно-серых некротизированных участков. Для редко диагностируемой герпетической ангины характерно появление на слизистой оболочке ротоглотки красноватых пузырьков. Рекомендованными методами обследования являются:
- Осмотр глотки. Фарингоскопия, проводимая оториноларинголом с использованием специальных инструментов, позволяет более точно определить состояние слизистой зева. В ходе исследования оцениваются характер и распространенность патологических изменений лимфоидной ткани.
- Посев мазка из глотки на микрофлору. Определение возбудителя облегчает дифференциальную диагностику ангины с другими инфекционными процессами. В ходе микробиологического исследования устанавливается чувствительность микроорганизма к антибактериальным препаратам.
- Исследование крови. Показатели общего анализа крови соответствуют признакам острого инфекционного процесса. Обычно определяются увеличение количества лейкоцитов, преимущественно за счет нейтрофилов, сдвиг лейкоцитарной формулы влево, умеренное повышение СОЭ. В качестве дополнительных методов выявления инфекционного агента в сложных клинических случаях рекомендованы РИФ, ИФА, ПЦР-диагностика.
Ангину при гестации дифференцируют с гриппом, ОРВИ, дифтерией, скарлатиной, поражением лимфоидных образований, слизистой глотки и лимфатических узлов при инфекционном мононуклеозе, листериозе, сифилисе, туберкулезе, туляремии, брюшном тифе, неоплазиях, гематологических заболеваниях. По показаниям беременную, кроме акушера-гинеколога и ЛОР-специалиста, консультируют инфекционист, венеролог, фтизиатр, гематолог, онколог, онкогематолог.
Лечение ангины при беременности
При катаральном, фолликулярном, лакунарном, фибринозном воспалении и отсутствии акушерских осложнений рекомендовано амбулаторное ведение пациентки. Госпитализация показана при тяжелом флегмонозном или атипичном течении острого тонзиллита, язвенно-некротической форме заболевания, признаках внутриутробного поражения плода, угрозе прерывания беременности. В период гипертермии и первые дни реконвалесценции женщине показаны постельный режим, употребление большого количества теплой жидкости (воды, некрепкого чая, отвара шиповника, компотов из свежих ягод и сухофруктов).
Основой медикаментозного лечения бактериальной ангины является этиотропная системная антибиотикотерапия с учетом чувствительности возбудителя и возможного влияния препарата на плод, дополненная симптоматическими средствами. Беременным с острым тонзиллитом могут назначаться следующие группы препаратов:
- Антибактериальные средства. Большинство антибиотиков, рекомендованных для лечения ангины, при беременности запрещены из-за их фетотоксичности. В период гестации и кормления грудью допускается использование некоторых цефалоспоринов, природных и полусинтетических макролидов, β-лактамных пенициллинов широкого спектра действия. При вирусных ангинах антибиотики не применяются.
- Жаропонижающие препараты. Назначаются ограниченно при повышении температуры до 39°С и более. Препаратами выбора при беременности являются антипиретики из группы анилидов, применение которых допустимо на всех сроках. В 1-2 триместрах возможно использование производных фенилуксусной и пропионовой кислот. Кроме снижения температуры, НПВС оказывают умеренный обезболивающий эффект.
- Дезинфицирующие растворы. Для санации зева рекомендованы регулярные полоскания горла нитрофурановыми, фенольными, катионными антисептиками местного действия. Часть аптечных антисептических препаратов эффективны не только в отношении бактерий, но и вирусов, грибов. Альтернативой фармакологическим растворам могут стать отвары лекарственных трав (эвкалипта, ромашки, шалфея).
Для уменьшения боли в горле беременным показаны паровые и аппаратные ингаляции. Возможно выполнение специальных ЛОР-процедур — обработки задней стенки глотки и миндалин лекарственными препаратами, физиотерапевтического лечения на аппарате Тонзиллор. При гнойном расплавлении лимфоидной ткани и абсцедировании проводится вскрытие паратонзиллярного абсцесса, абсцесстонзиллэктомия.
Прогноз и профилактика
На фоне адекватной антибиотикотерапии симптоматика заболевания полностью купируется в течение 7-10 суток, катаральная ангина излечивается за 3-5 суток. Более серьезным является прогноз деструктивных форм ангины. Профилактические мероприятия при беременности направлены на ограничение контактов с возможными носителями возбудителя — ограничение времени пребывания в общественных местах, особенно в период межсезонья, ношение медицинской маски при контактах с людьми во время эпидемий ОРВИ, посещение стоматолога и оториноларинголога для своевременной санации очагов инфекции в полости рта.
Неспецифическую роль в предупреждении заболевания играет укрепление иммунитета, снижение уровня физических нагрузок и психологических стрессов. Для профилактики поздних осложнений ангины, способных ухудшить течение беременности, рекомендуется активное медицинское наблюдение в течение первого месяца после перенесенной инфекции с назначением общих анализов крови и мочи, проведением ЭКГ на 1 и 3 неделях.
Источник
Отит у беременных
- Главная —
- Заболевания —
- Отит у беременных
Отит — это воспалительные явления в ухе (ушной раковине, наружном слуховом проходе, среднем и внутреннем ухе).
Симптомы отита у беременной
- Наружный ограниченный отит: различные поражения кожи ушной раковины и наружного слухового прохода (воспаление волосяного фолликула (корень волоса) — фурункул):
- пульсирующая боль в ухе, усиливающаяся при жевании и разговоре, надавливании на козелок (выступающий хрящик у входа в ухо) или смене положения головы;
- слух сохранен или снижен при полном перекрытии наружного слухового прохода;
- кожа слухового прохода гиперемирована (покрасневшая) и отечна;
- при вскрытии фурункула из уха выделяется гной.
- Наружный разлитой (диффузный) отит:
- боль в ухе различной интенсивности;
- чувство заложенности уха;
- зуд в ухе, иногда очень сильный;
- температура тела от нормальной до высокой (вплоть до 39° С);
- слух может быть сохранен, но когда сильный отек перекрывает слуховой проход, снижается;
- кожа слухового прохода гиперемирована, отечна и утолщена;
- могут быть прозрачные, белые или желтоватые выделения из уха.
- Средний катаральный отит:
- боль в ухе пульсирующая, стреляющая, усиливающаяся при чихании, жевании, сморкании, боль отдает в челюсть, голову;
- температура тела может быть повышена незначительно или до 39˚С;
- общая слабость.
- Средний серозный (экссудативный) отит:
- чувство давления, заложенности и шум в ухе;
- снижение слуха;
- при перемещении головы или при самопродувании может быть ощущение перелива жидкости (плеск) в ухе;
- при перфорации (разрыве) барабанной перепонки — выделения из уха.
- Средний гнойный отит:
- резкая боль в ухе, которая с каждым днем нарастает и становится нестерпимой, отдает в висок, темя;
- заложенность и шум в ухе;
- слух снижен;
- подъем температуры тела до 38-39º С;
- общая слабость;
- отсутствие аппетита;
- нарушение сна;
- на 2-3 день болезни чаще всего происходит перфорация (разрыв) барабанной перепонки, и появляются выделения из уха слизисто-гнойного характера с примесью крови, при этом боль в ухе, как правило, стихает.
- Внутренний отит (лабиринтит):
- сильный шум в ушах;
- снижается слух вплоть до потери слуха;
- сильное головокружение: при движениях головой — ощущение вращения предметов;
- тошнота, рвота;
- нарушается равновесие — неустойчивость при ходьбе.
Инкубационный период отита у беременной
От 1 до 5 дней.
Формы отита у беременной
- Наружный отит — воспаление ушной раковины, наружного слухового прохода:
- ограниченный — фурункул (гнойник) слухового прохода (воспаление волосяного фолликула (корень волоса) и сальных желез слухового прохода);
- разлитой (диффузный) — воспаление кожи и подкожной клетчатки наружного слухового прохода.
- Средний отит — воспаление среднего уха (барабанная полость, евстахиева труба):
- катаральный — воспаление слизистой среднего уха,
- серозный (экссудативный) — скопление жидкости в барабанной полости без признаков воспаления,
- гнойный — гнойное воспаление слизистой оболочки среднего уха.
- Внутренний отит (лабиринтит) — воспаление внутреннего уха (часть органа слуха, содержащая слуховые рецепторы, расположенная в височной кости и отвечающая за передачу звуков в головной мозг и за равновесие).
Кроме того, отит может быть:
- острым (протекает менее месяца);
- подострым (от одного до 3-х месяцев);
- хроническим (более 3-х месяцев) — сопровождается периодическим гноетечением из уха.
В зависимости от возбудителя отит бывает:
- вирусным (вызван, например, вирусом гриппа или герпес-вирусом);
- бактериальным (возбудителем является бактерия, например, стрептококк или стафилококк);
- грибковым (возбудителем являются грибы), такой отит еще называют « отомикозом».
Причины отита у беременной
- Наружный отит:
- травма кожи наружного слухового прохода (повреждение ватной палочкой, пальцем и т.д.), укусы насекомых, ожоги;
- сниженный иммунитет (хронические заболевания, сахарный диабет, авитаминоз);
- переохлаждение;
- посещение бассейна (наружный отит чаще встречается у посетителей бассейна, вероятно, кожа слухового прохода раздражается постоянным воздействием воды, хлорки, в результате чего становится более восприимчивой к микробам).
- Средний отит.
- Осложнение воспалительных острых и хронических заболеваний носа и носоглотки:
- аденоидит;
- острые и хронические синуситы (воспаление придаточных пазух носа);
- острый и хронический риниты;
- ОРВИ;
- гриппа;
- скарлатины;
- кори;
- дифтерии.
- Невоспалительные заболевания носа и носоглотки, препятствующие нормальной вентиляции слуховой трубы (соединяющей среднее ухо и носоглотку), например, искривление перегородки носа, увеличение носовых структур и др.
- Сниженный иммунитет (хронические заболевания, сахарный диабет, авитаминоз).
- Переохлаждение.
- Аллергические заболевания.
- Травма (повреждение барабанной перепонки).
- Осложнение воспалительных острых и хронических заболеваний носа и носоглотки:
- Внутренний отит:
- осложнение среднего отита;
- травма с повреждениями костей черепа;
- тяжелые инфекции (туберкулез (опасное инфекционное заболевание, чаще поражающее легкие), сепсис и др.)
- последствие хирургических вмешательств на ухе.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика отита у беременной
- Анализ жалоб и анамнеза заболевания:
- пульсирующая боль в ухе, усиливающаяся при жевании, нажатии на козелок (выступающий хрящик у входа в ухо);
- слух сохранен или снижен;
- чувство заложенности, давления в ухе;
- шум в ухе
- повышенная температура тела;
- выделения из уха.
- Отоскопия (осмотр наружного слухового прохода и барабанной перепонки с помощью ушной воронки или специального инструмента — отоскопа).
- Отомикроскопия (осмотр уха с помощью хирургической оптики).
- Камертональное обследование (специальные пробы с камертонами, которые позволяют выяснить, связано ли снижение слуха с развитием воспаления в среднем ухе или с поражением слухового нерва).
- Аудиометрия (определение остроты слуха по реакции на звуки различной частоты).
- Тимпанометрия (исследование подвижности барабанной перепонки и косточек среднего уха).
- Лабораторная диагностика (анализ крови, посев на микрофлору гнойного отделяемого из уха).
- Вестибулярные пробы (оценка головокружения, равновесия) — для выявления поражений внутреннего уха.
- Рентгенография, компьютерная томография при беременности нежелательны, они проводятся только по жизненным показаниям — при подозрении на внутричерепные осложнения.
- При среднем гнойном или экссудативном (серозном) отите иногда в диагностических целях проводят парацентез (тимпанопункцию) — прокол барабанной перепонки для определения содержимого барабанной полости.
- Необходима консультация акушера-гинеколога.
Лечение отита у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
- Наружный отит: лечение проводится в домашних условиях под контролем отоларинголога.
- Гигиенический уход: тщательное удаление гноя, серы из наружного слухового прохода.
- Местное применение антибактериальных и противовоспалительных средств (капли, мази).
- По показаниям — жаропонижающие, противовирусные препараты, антибиотики, противоаллергические средства.
- Витаминотерапия (витамины группы В, С).
- Беречь ухо от воды во время лечения (так как вода нестерильна, а создание в суженном инфицированном слуховом проходе влажной теплой нестерильной среды способствует дальнейшему размножению микробов).
- Средний отит — лечение назначает только отоларинголог:
- лечение проводится дома или в условиях стационара, выбор зависит от степени тяжести заболевания;
- сосудосуживающие средства в нос для улучшения проходимости евстахиевой трубы и снижения давления на барабанную перепонку;
- антибиотикотерапия;
- местно — обезболивающие или антибактериальные капли в зависимости от стадии заболевания;
- обезболивающие, противоаллергические, жаропонижающие препараты;
- продувание евстахиевой трубы при необходимости;
- физиопроцедуры;
- по показаниям применяют хирургические методы лечения — прокол барабанной перепонки (парацентез), удаление спаек, тимпанопластику (восстановление органов среднего уха);
- беречь ухо от воды при наличии перфорации (разрыва) барабанной перепонки.
- Средний серозный (экссудативный) отит:
- продувание евстахиевой (слуховой) трубы;
- катетеризация евстахиевой трубы (введение в нее лекарств со стороны носоглотки);
- при неэффективности проводят шунтирование барабанной полости: под местным обезболиванием в барабанной перепонке делают небольшое отверстие, в которое на несколько месяцев устанавливают шунт — микроскопическую трубочку. Через шунт удаляют содержимое из полости среднего уха, вводят лекарства. Отверстие в перепонке после удаления шунта обычно зарастает самостоятельно;
- важно: лечение заболеваний носа и носоглотки (коррекция перегородки носа, лечение аденоидов — увеличенной глоточной миндалины).
- Внутренний отит — лечение проводят только в стационаре, в зависимости от тяжести заболевания назначают:
- консервативное лечение (постельный режим, противоотечные средства, антибиотикотерапия, симптоматическое лечение — противорвотные, обезболивающие, противоаллергические препараты);
- хирургическое лечение — проведение операций на лабиринте и среднем ухе.
Осложнения и последствия отита у беременной
Несвоевременное лечение отита может привести к следующим осложнениям:
- частичное снижение слуха или полная глухота;
- разрыв барабанной перепонки;
- развитие хронического отита — основным признаком является систематическое выделение гноя из уха;
- разрушение мелких слуховых косточек среднего уха (стремечка, молоточка и наковальни);
- мастоидит — воспаление сосцевидного отростка;
- тяжелое осложнение — отогенный менингит (воспаление оболочек головного мозга);
- неврит лицевого нерва;
- отогенный сепсис — генерализованная инфекция, распространяемая в различные органы и ткани с током крови;
- при наличии стойкой перфорации барабанной перепонки, особенно в верхнем ее отделе, возможно развитие холестеатомы — образования, состоящего из клеток верхнего слоя кожи наружного слухового прохода, которые врастают в барабанную полость через перфорацию (дефект) барабанной перепонки. Может разрушать окружающие ткани, в том числе кость.
Профилактика отита у беременной
- Своевременное и адекватное лечение воспалительных заболеваний носа и носоглотки, так как воспалительный процесс из носа может легко перейти на ухо.
- Лечение хронических заболеваний носа, околоносовых пазух (синусит, гайморит), носоглотки (аденоиды), горла (тонзиллит), полости рта (кариес). Восстановление нормального носового дыхания при его затруднении.
- Профилактика вирусных инфекций (вакцинация против кори, дифтерии).
- Профилактика респираторных заболеваний: избегание переохлаждений, закаливание организма, здоровый образ жизни (отказ от вредных привычек, занятие спортом, прогулки на свежем воздухе и др.), соблюдение правил личной гигиены.
- Правильно проводить туалет носа: сморкаться надо без усилий, закрывая по очереди то одну, то другую ноздрю и с чуть-чуть приоткрытым ртом.
- Следить, чтобы после гигиенических процедур в ушах не оставалась вода.
- Не удалять серу из ушей твердыми предметами, в том числе ватными палочками.
- Коррекция иммунодефицитных состояний и сахарного диабета.
- Своевременное обращение к врачу при первых признаках отита. Недопустимо самолечение, самостоятельное использование ушных капель (они могут быть неэффективны или даже опасны), прогревание уха без назначения врача.
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре).
- Своевременная постановка беременной на учет в женской консультации (до 12 недели беременности).
- Авторы
Подоляк Анжелика Алексеевна, редактор.
Материал опубликован при поддержке DocDoc.ru — сервиса по поиску врачей и клиник
Мы нашли для Вас 392 врача ЛОРа (отоларинголога)
Источник