Ангина: основные осложнения
Содержание статьи
С ангиной, или, как ее еще называют, острым тонзиллитом, наверное сталкивался каждый. Кто-то слышал про болезнь от знакомого, а кто-то и сам ощущал характерные симптомы — высокую температуру с ознобом, сильную слабость и резкую боль в горле при глотании. Что такое ангина и почему она так опасна?
Ангина и ее лечение
Острый тонзиллит — инфекционное заболевание, которое может быть вызвано различными видами патологических микроорганизмов, но чаще всего возбудителем ангины является бета-гемолитический стрептококк.
Когда-то ангина считалась достаточно серьезным заболеванием, которое в некоторых случаях могло привести даже к летальному исходу, но ситуация в корне изменилась с момента открытия антибиотиков. Сейчас ангина хорошо поддается лечению антибактериальными препаратами при условии правильно подобранного лекарства и соблюдения лечебного режима.
Читайте также:
Жара и ангина
Увы, учитывая современный ритм жизни, многие не совсем серьезно воспринимают ангину и, наевшись каких-нибудь лекарств по совету соседа, бегут на работу, перенося болезнь «на ногах». А это абсолютно неправильно, так как в разы увеличивается риск развития осложнений, которыми на самом деле и опасна ангина.
Местные осложнения
Все осложнения ангины можно разделить на две большие группы — местные и общие. Местные развиваются в непосредственной близости к очагу инфекции и обусловлены распространением патологических микроорганизмов из миндалин на окружающие ткани. Развиваются они обычно на фоне активной фазы заболевания или через небольшое время после улучшения состояния.
Самым частым местным осложнением ангины является паратонзиллит — воспаление в тканях, окружающих «болеющие» миндалины. Процесс чаще затрагивает одну миндалину, хотя иногда бывает и двусторонним.
Паратонзиллит сопровождается ухудшением общего состояния, повышением температуры, усилением боли при глотании, затруднением из-за этого приема пищи и воды, иногда появляются боли при поворотах головы.
В запущенных случаях паратонзиллит может превратиться в паратонзиллярный абсцесс, что сопровождается появлением тризма жевательной мускулатуры (жевательные мышцы сильно спазмированы, что препятствует разжатию челюстей).
В том случае, если инфекция через близко расположенную евстахиеву трубу попадает в среднее ухо, развивается еще одно осложнение местного характера — средний отит, который также сопровождается ухудшением общего состояния, появлением стреляющих болей в ухе.
Все местные осложнения связаны с распространением бактерии, вызвавшей ангину, поэтому и лечат их с помощью антибиотиков. При формировании абсцесса его вскрывают хирургическим путем, опять же на фоне массивной антибактериальной терапии.
Общие осложнения
Более опасными являются общие осложнения острого тонзиллита. В их развитии виноват, как ни странно, собственный иммунитет человека.
Так получилось, что некоторые белки, из которых построен бета-гемолитический стрептококк, очень похожи на белки клеток человека, из которых построены сердце, почки и суставы. Вырабатывая против стрептококка специальные вещества — антитела, — иммунитет поражает не только бактерию, но и собственные клетки, вызывая аутоиммунные процессы.
Все это происходит в течение длительного времени, поэтому первые симптомы поражения органов появляются через несколько недель, а то и месяцев после перенесенной ангины.
- При поражении сердца чаще всего формируются пороки клапанов, это сопровождается развитием сердечной недостаточности — отеки ног, одышка при ходьбе, бледность, акроцианоз (синюшность кончиков пальцев, носа, ушей), повышенная утомляемость и слабость.
- При ревматическом артрите в большинстве случаев страдают коленные и голеностопные суставы, появляются боль и припухлость, наблюдается покраснение и повышение температуры кожи в области суставов.
- Гломерулонефрит приводит к появлению отеков, которые чаще локализуются на лице, в моче может присутствовать кровь.
Осложнения общего характера не лечат антибиотиками, так как возбудитель в организме отсутствует. Как правило, лечение в этом случае симптоматическое. Полностью контролировать развитие осложнений, увы, невозможно, так как это зависит от состояния иммунной системы человека, наличия или отсутствия каких-либо хронических заболеваний и агрессивности микроорганизма, вызвавшего заболевание.
Как избежать осложнений?
Помочь организму все-таки можно, если придерживаться некоторых простых правил:
- Ни в коем случае нельзя переносить болезнь «на ногах». Постельный режим очень важен для выздоровления, ведь организму нужны все силы на то, чтобы бороться с инфекцией.
- Не стоит заниматься самолечением. Для лечения ангины в подавляющем большинстве случаев используются антибиотики, которые должны назначаться врачом в зависимости от клинической картины и возбудителя заболевания. Одни антибиотики эффективны против одних бактерий, другие — против других.
- Антибактериальные препараты следует принимать строго в той дозировке и ровно столько дней, сколько назначил доктор. Нельзя прекращать прием лекарств сразу же после улучшения самочувствия, так как не все бактерии могут погибнуть к этому времени, а оставшиеся выработают устойчивость к применяемому препарату. В итоге будет рецидив ангины, но уже без эффекта от применяемого антибиотика.
- Ну и никто не отменял местного лечения. Помимо антибиотиков внутрь помогут быстрее справиться с болезнью регулярные частые полоскания антисептиками.
Ангина может пройти практически бесследно, если не перенапрягать организм и следовать всем рекомендациям врача. В таком случае риск развития осложнений будет минимальным. Будьте здоровы!
Ольга Стародубцева
Фото depositphotos.com
Источник
Боли в горле после коронавируса
Полезные статьи
Содержание:
- Как болит горло после коронавируса
- У всех ли возникает проблема при коронавирусе и после него
- Присоединение сухости и першения
- Чувство кома после COVID-19
- Что влияет на интенсивность боли
- Как вылечиться
- От чего еще может появиться проблема после Ковид-19, кроме самого вируса
Коронавирус имеет много характерных признаков, сходных с проявлениями гриппа, простуды. Очень часто после него у людей першит горло, появляется неприятное ощущение кома в дыхательных путях.
Следует не игнорировать негативную симптоматику и уделить ей достаточное внимание. Если простудные симптомы, указывающие на воспаление глотки, сохраняются после получения отрицательного теста на Ковид-19, рекомендуется повторно проконсультироваться с врачом.
Доктора реабилитационного центра «Алкоклиник» знают, как лечить горло после COVID-19. Своим клиентам мы предлагаем высокоэффективные лекарства и физиотерапевтические процедуры, поэтому процесс восстановления ускоряется в разы.
Как болит горло после коронавируса
Негативные ощущения многим пациентам напоминают те, которые они испытывали в прошлом при ангине, фарингите, гриппе. Но при Ковид-19 воспалительные изменения в глотке не приводят к регионарному лимфадениту. Лимфатические узлы и миндалины, локализующиеся вблизи глотки, не воспаляются и не увеличиваются в размерах.
Среди прочих особенностей боли в горле после коронавируса:
- усиление болезненной симптоматики в ночное время (из-за этого пациент не может уснуть или часто просыпается по ночам);
- ярко выраженный зуд, жжение;
- непроходящее чувство кома, которое пациент начинает ощущать именно с задней стенки.
При визуальном осмотре доктор наблюдает покрасневшие участки в верхней части носоглотки. При COVID-19 на слизистых ротовой полости никогда не появляются гнойнички.
Дискомфорт может то возникать, то проходить. Бывает так, что целую неделю человек чувствует себя полностью здоровым, а потом у него снова проявляется описываемый признак. К нему присоединяются першение и жжение.
У всех ли возникает проблема при коронавирусе и после него
Этот вирус еще плохо изучен, так как у ученых было совсем немного времени для его исследования. Достоверно известно, что он поражает дыхательные пути далеко не у всех заразившихся. У многих заболевание протекает полностью бессимптомно — тогда человек даже не замечает, что перенес опасную болезнь.
Если же из-за Ковид-19 появился дискомфорт при глотании пищи, слюны, нужно насторожиться. Это связано с тем, инфекция может «опуститься» вниз по дыхательным путям. Тогда воспаление перейдет на легкие, а это очень опасно. Чаще остальных с проблемой сталкиваются люди с ослабленным иммунитетом, которые в течение года периодически болеют тонзиллитом, фарингитом, ангинами.
Присоединение сухости и першения
Першение в глотке возможно, если в ходе терапии заболевания человек употреблял мало жидкости или у него был сухой кашель. Параллельно выздоравливающие также жалуются на:
- необычное покалывание;
- выраженный дискомфорт;
- периодический зуд.
Сухость встречается у очень многих людей, перенесших Ковид-19. Врачи объясняют это тем, что вирус влияет на функционирование слюнных желез — снижает их активность и делает нормальную работу невозможной. Результатом таких изменений становится понижение интенсивности выделения железами секрета. Сухость при коронавирусе сохраняется даже после употребления жидкости.
Чувство кома после COVID-19
Чувство удушающего кома беспокоит примерно 30% людей, перенесших вирусное заболевание. Симптом неприятен и вызывает серьезные опасения. Многие люди думают, что для них сохраняется угроза отека глотки, при котором развивается гипоксия.
Ощущаемый ком — это действительно следствие локального отека тканей. Этот феномен частично затрудняет дыхание, но не несет угрозы жизни. Если пациенту кажется, что что-то мешает ему глотать пищу, то все дело в сохранении воспалительной реакции в глотке. В ответ на воспаление происходит приток крови, ухудшается отток жидкости — формируется отек. Чем выше концентрация вирусных агентов на слизистых, тем ярче становится эффект кома.
Что влияет на интенсивность боли
Течение вирусной болезни напрямую зависит от состояния иммунной системы. Воспаление может сохраняться от трех-пяти до десяти дней. Крайне редко саднение и першение присутствуют через две недели после получения отрицательного результата на COVID-19.
Невозможность в короткий срок восстановиться говорит о том, что иммунитет понижен или в ходе лечения человек соблюдал не все врачебные назначения. Так, например, многие заразившиеся отказываются пить много жидкости или пользоваться противовоспалительными лекарствами.
Как вылечиться
Отдельного лечения этого симптома при коронавирусе не существует. Врачи назначают пациенту придерживаться общих мер, направленных на купирование воспалительного процесса в дыхательных путях и глотке.
Имеются в виду:
- Употребление большого количества теплой жидкости. Подойдет вода без газа с добавлением меда, травяной чай, отвары трав.
- Увлажнение воздуха в помещении. С этой целью лучше использовать специальный увлажнитель, но при его отсутствии можно увлажнять воздух с помощью распылителя, путем развешивания мокрых полотенец. Исправляет ситуацию сухого воздуха в квартире и аквариум.
- Изменить рацион. Основную его часть должны составлять нежирные супы и каши, полезные диетические блюда, приготовленные на пару.
- Полностью отказаться от употребления острых специй и пряностей. Они раздражают нежные слизистые и усугубляют течение воспалительного процесса.
- Отказаться от курения и употребления спиртосодержащих напитков.
Все эти меры не только улучшают состояние, но и способствуют скорейшему восстановлению организма после Ковид-19. Если болевые ощущения достаточно сильные, нарушают общее физическое состояние и сохраняются дольше трех дней, на помощь придут подобранные врачом лекарственные средства местного действия:
- Таблетки и пастилки для рассасывания, в состав которых входят антисептики, анестетики и экстракты лекарственных трав. Вариантов может быть очень много. Следует отдавать предпочтение медикаментам с минимальным количеством побочных эффектов.
- Растворы для полоскания. Их можно купить в аптеке или приготовить самостоятельно в домашних условиях. С помощью антивоспалительных растворов удается снизить концентрацию вирусных агентов в зоне воспаления и активизировать процессы регенерации тканей
- Спреи для обработки слизистых рта. Обладают противовоспалительными и успокаивающими свойствами. Могут включать антибактериальные, антисептические, обезболивающие соединения.
Важно применять лекарства по схеме, подобранной доктором, и не прекращать лечение до тех пор, пока не скажет лечащий врач. Если пациент будет принимать медикаменты только иногда, а не курсом, нарушение не удастся устранить.
От чего еще может появиться проблема после Ковид-19, кроме самого вируса
Важно понимать, что дискомфорт при глотании не обязательно связан с недавно перенесенной короновирусной инфекцией. После COVID-19 иммунитет ослаблен, а значит, присутствует высокий риск присоединения вторичной бактериальной или вирусной инфекции. Поэтому, если симптоматика острая, нужно исключить развитие:
- Мононуклеоза. Заболевание, характерной особенность которого является затрудненное глотание. Параллельно у больного увеличиваются в размерах лимфатические узлы (чего обычно не происходит при коронавирусе!), повышается температура тела.
- Герпеса. При данном диагнозе на слизистых появляются пузырьки, заполоненные жидкостью. Они вызывают острую боль. Температура у заболевшего повышается до 38-39оС.
- Аденовируса. Патология стартует с появления насморка и усиленного слезотечения. Примерно через двое суток присоединяется боль в глотке при разговоре. Она как бы спускается по дыхательным путям. В итоге больной сталкивается с жестким лающим кашлем. В ходе очного осмотра терапевт видит светлые точечки на миндалинах.
- Флегмонозной ангины. При ней боль настолько сильная, что пациент даже не может пить воду.
- Стрептококковой и стафилококковой инфекции. Эти микроорганизмы являются причиной болевой симптоматики. При этом может болеть ухо. На миндалинах появляются гнойники, они увеличиваются в размерах. Пациент жалуется на мышечную слабость и снижение работоспособности. Температура тела обычно повышенная.
- Ларингита. Данный диагноз характеризуется першением, лающим кашлем, потерей голоса и высокой температурой.
В период реабилитации после коронавируса стоит провериться и на наличие кандидоза полости рта. Этот диагноз тоже вызывает проблему воспаления.
Если вы уже перенесли COVID-19, но столкнулись с першением и жжением в горле, позвоните в клинику «Алкоклиник» по номеру +7(495)744-85-28 и запишитесь на консультацию. Мы поможем установить истинную причину проблемы и подскажем, как от нее избавиться.
Текст проверен врачами-экспертами:
Заведующей социально-психологической службы МЦ «Алкоклиник», психологом Барановой Ю.П., врачом психиатром-наркологом Серовой Л.А.
НЕ НАШЛИ ОТВЕТ?
Проконсультируйтесь
со специалистом
Или позвоните:+7 (495) 798-30-80
Звоните! Работаем круглосуточно!
Наши врачи
посмотреть всех врачей
Фото Медицинского центра «Алоклиник»




посмотреть все фото
вернуться к списку статей
Источник
Фарингит
Фарингитом называется воспаление слизистой оболочки задней стенки зева (воспаление глотки). Глотка — это верхняя часть горла. Глотка состоит из трёх частей:
- носоглотка — начинается от задней части полости носа. При осмотре горла её не видно, так как она скрыта мягким нёбом;
- ротоглотка — это как раз тот отдел глотки, который мы наблюдаем при рассматривании горла;
- гортаноглотка — нижний отдел глотки.
В целом глотка принадлежит сразу двум системам организма. Она входит в состав как дыхательных, так и пищевых путей. Эта её особенность играет важную роль в развитии и проявлениях фарингита.
Причины фарингита
В норме человек дышит носом. Нос человека устроен таким образом, чтобы подготавливать вдыхаемый воздух к его дальнейшему перемещению внутри организма. Носовые ходы имеют достаточный объём, чтобы вдыхаемый воздух поступал далее с некоторой задержкой; это позволяет ему согреваться и увлажняться — за счёт взаимодействия со слизистой оболочкой носовой полости. В носу воздух также очищается от пыли, частички которой задерживаются на слизистой и растущих на ней ресничках.
Ротовое дыхание — это запасной вариант, заложенный в наш организм на случай, если дыхание через нос невозможно. При этом в горло поступает неподготовленный воздух, сохраняющий свойства внешней среды. Он может быть холодным, сухим, содержать пыль, возбудителей инфекции и т.д.

Поэтому основной фактор, способствующий развитию фарингита, это нарушение носового дыхания. Если у человека заложен нос (а это может произойти по многим причинам, — например, вследствие разрастания аденоидов, полипов в носу, насморка), то он вынужден дышать ртом. В этом случае слизистая оболочка ротоглотки, подвергшаяся прямому воздействию атмосферного воздуха, быстро пересыхает, легко переохлаждается и может быть инфицирована патогенными микроорганизмами, всегда присутствующими в воздухе.
Довольно часто фарингит возникает на фоне насморка, вызванного вирусной инфекцией (ОРВИ). Это происходит, потому что слизь, стекающая при насморке по носоглотке, содержит вирус — возбудитель заболевания, и способствует расширению очага воспаления.
Но одного ротового дыхания для возникновения фарингита не достаточно. Многое зависит от общего состояния организма. Если организм ослаблен в результате перенесённых заболеваний, переутомления, недостатка витаминов, плохого питания, он становится более уязвим для инфекции.
Также факторами, способствующими развитию фарингита, являются курение и злоупотребление алкоголем, авитаминоз, сахарный диабет, неблагоприятные условия внешней среды (длительное воздействие пыли, горячего и сухого воздуха, задымления, химических испарений и т.п.).
Наиболее часто встречается фарингит вирусного происхождения, более редко — бактериальный, грибковый, аллергический и травматический фарингиты.
Формы фарингита
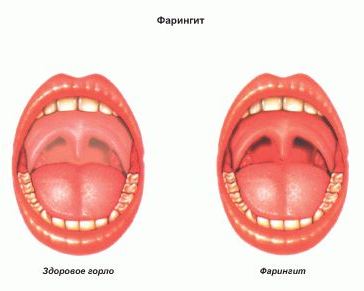
Различают острый и хронический фарингит.
Для острого фарингита характерны следующие симптомы:
- сухость и першение в горле;
- болезненность при глотании, особенно при сглатывании слюны (так называемый «пустой глоток»);
- иногда наблюдаются подъём температуры до 37,5-38°C и общая слабость.
Хронический фарингит обычно протекает при нормальной температуре. Довольно часто наблюдается сухой кашель, возникает постоянное желание прокашляться, «прочистить» горло. Больному приходится всё время сглатывать слизь, что вызывает болезненные ощущения. В результате повышается раздражительность, снижается внимание и работоспособность, нарушается сон.
Течение фарингита и его возможные осложнения
Острый фарингит, как правило, не представляет опасности. Однако лечение его должно быть соответствующим и своевременным. Если фарингит не лечить или лечить неправильно, он способен преподнести сюрпризы.
Во-первых, он может принять хроническую форму, при которой истончается слизистая, а боль в горле и кашель то пропадают, то возвращаются снова. Во-вторых, воспалительный процесс может, как говорится, «спуститься ниже», то есть перейти на гортань (в ларингит) и трахею (трахеит). Возможно формирование абсцессов (скоплений гноя) вокруг миндалин, под задней стенкой горла, в жировой ткани. А самое главное — человек, решивший, что у него фарингит, может легко ошибиться и пропустить начальную стадию более тяжелого заболевания, например, ангины.
Поэтому очень важно своевременно обратиться к врачу для установления точного диагноза и назначения курса лечения. Ангина вызывается бактериями, и для её лечения могут быть назначены антибиотики. Фарингит же обычно имеет вирусную природу, и антибиотики при фарингите будут только вредны — полезную микрофлору они уничтожат, а развитие болезни не остановят. С другой стороны, встречаются фарингиты, вызванные, как и ангина, стрептококковой инфекцией. Осложнения, которые они могут вызвать, столь же опасны. Это — аутоиммунные реакции, в числе которых ревматизм суставов и клапанов сердца, а также поражение почек (гломерулонефрит).
Симптомы фарингита
Фарингит, как правило, проявляется следующими симптомами:
Ощущение кома в горле
Ощущение кома в горле — довольно характерный для фарингита симптом. Сначала горло пересыхает, потом возникает ощущение дискомфорта, как будто что-то мешает сделать глоток.
Боль в горле
Развитие заболевания приводит к тому, что ощущение дискомфорта в горле переходит в боль. При осмотре видно, что горло покраснело. Слизистая горла может быть покрыта пленкой или гнойными выделениями. Язык может быть обложен (покрыт белым налетом).
Кашель
Кашель при фарингите обычно начинается с першения в горле. Хочется постоянно прокашляться. Развитие заболевания приводит к возникновению стойкого и долго сохраняющегося кашля. Кашель при фарингите может быть разным — сухим, горловым, бронхиальным. Довольно часто кашель усиливается ночью Самая распространённая форма кашля при фарингите — сухой кашель.
Подробнее о симптоме
Температура
Повышение температуры типично при остром фарингите и может не наблюдаться при хронической форме заболевания. При остром фарингите температура может подниматься до 38°C.
Подробнее о симптоме
Методы диагностики фарингита
С жалобами, соответствующими симптомам фарингита, Вы можете обратиться к врачу общей практики (семейному врачу или терапевту) или к профильному специалисту — отоларингологу (ЛОРу).
Детский приём ведут квалифицированные врачи-педиатры и детские ЛОР-врачи.
Для диагностики фарингита используются следующие методы:
Фарингоскопия
Фарингоскопия — визуальное исследование слизистой оболочки горла. При фарингите проводится орофарингоскопия — осмотр ротовой части горла. С помощью фарингоскопии врач обнаруживает факт воспаления — покраснение горла и нёбных дужек; видны отдельные воспаленные лимфоидные гранулы. Для врача важно убедиться, что несмотря на воспалительный процесс в горле, нёбные миндалины не имеют признаков воспаления, характерных для ангины, то есть имеет место именно фарингит.
Подробнее о методе диагностики
Мазок из зева
Мазок нужен для того, чтобы определить, какая инфекция вызвала воспаление — вирусная или бактериальная. На основании опроса больного и фарингоскопии это сделать нельзя.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения фарингита
 Лечение фарингита обычно осуществляется в домашних условиях, однако если с симптомами фарингита самостоятельно быстро справиться не получается, следует обратиться к врачу. Не стоит доводить дело до хронической формы фарингита.
Лечение фарингита обычно осуществляется в домашних условиях, однако если с симптомами фарингита самостоятельно быстро справиться не получается, следует обратиться к врачу. Не стоит доводить дело до хронической формы фарингита.
Выбор курса лечения фарингита зависит от того, какая причина вызвала заболевание. При инфекционной природе фарингита основой лечения становится подавление активности микроорганизмов-возбудителей.
Также важно устранить факторы, способствовавшие развитию фарингита (прежде всего, исключить курение на период лечения). Обязательно следует предпринять действия, направленные на укрепление иммунитета.
При хроническом фарингите важно убедиться, что выздоровление действительно состоялось. Поэтому по окончании курса лечения Вам могут быть назначена повторная сдача анализов. Если этого не сделать, есть вероятность, что активность возбудителя инфекции просто подавлена принимаемыми медикаментами, и после окончания приёма лекарств болезнь вернётся снова.
Антибактериальная терапия
В лечении фарингита могут применяться антибиотики. Антибиотики при фарингите действенны только в случае бактериальной инфекции, поэтому применению антибиотиков должен предшествовать бактериологический анализ.
Профилактика фарингита
В целях профилактики фарингита врачи «Семейного доктора» советуют:
- следить, чтобы дыхание было по преимуществу носовым. При выявлении аденоидов, полипов в носу, искривлённой носовой перегородки причину ротового дыхания желательно устранить;
- укреплять иммунитет, закаливать организм;
- увлажнять воздух в помещении. Нормальная влажность составляет 50-60%;
- чаще менять зубную щётку. Зубная щётка может накапливать вредные микроорганизмы;
- при появлении насморка или других признаков ОРЗ, сразу же начинать лечение.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник