Ангина: основные осложнения
Содержание статьи
С ангиной, или, как ее еще называют, острым тонзиллитом, наверное сталкивался каждый. Кто-то слышал про болезнь от знакомого, а кто-то и сам ощущал характерные симптомы — высокую температуру с ознобом, сильную слабость и резкую боль в горле при глотании. Что такое ангина и почему она так опасна?
Ангина и ее лечение
Острый тонзиллит — инфекционное заболевание, которое может быть вызвано различными видами патологических микроорганизмов, но чаще всего возбудителем ангины является бета-гемолитический стрептококк.
Когда-то ангина считалась достаточно серьезным заболеванием, которое в некоторых случаях могло привести даже к летальному исходу, но ситуация в корне изменилась с момента открытия антибиотиков. Сейчас ангина хорошо поддается лечению антибактериальными препаратами при условии правильно подобранного лекарства и соблюдения лечебного режима.
Читайте также:
Жара и ангина
Увы, учитывая современный ритм жизни, многие не совсем серьезно воспринимают ангину и, наевшись каких-нибудь лекарств по совету соседа, бегут на работу, перенося болезнь «на ногах». А это абсолютно неправильно, так как в разы увеличивается риск развития осложнений, которыми на самом деле и опасна ангина.
Местные осложнения
Все осложнения ангины можно разделить на две большие группы — местные и общие. Местные развиваются в непосредственной близости к очагу инфекции и обусловлены распространением патологических микроорганизмов из миндалин на окружающие ткани. Развиваются они обычно на фоне активной фазы заболевания или через небольшое время после улучшения состояния.
Самым частым местным осложнением ангины является паратонзиллит — воспаление в тканях, окружающих «болеющие» миндалины. Процесс чаще затрагивает одну миндалину, хотя иногда бывает и двусторонним.
Паратонзиллит сопровождается ухудшением общего состояния, повышением температуры, усилением боли при глотании, затруднением из-за этого приема пищи и воды, иногда появляются боли при поворотах головы.
В запущенных случаях паратонзиллит может превратиться в паратонзиллярный абсцесс, что сопровождается появлением тризма жевательной мускулатуры (жевательные мышцы сильно спазмированы, что препятствует разжатию челюстей).
В том случае, если инфекция через близко расположенную евстахиеву трубу попадает в среднее ухо, развивается еще одно осложнение местного характера — средний отит, который также сопровождается ухудшением общего состояния, появлением стреляющих болей в ухе.
Все местные осложнения связаны с распространением бактерии, вызвавшей ангину, поэтому и лечат их с помощью антибиотиков. При формировании абсцесса его вскрывают хирургическим путем, опять же на фоне массивной антибактериальной терапии.
Общие осложнения
Более опасными являются общие осложнения острого тонзиллита. В их развитии виноват, как ни странно, собственный иммунитет человека.
Так получилось, что некоторые белки, из которых построен бета-гемолитический стрептококк, очень похожи на белки клеток человека, из которых построены сердце, почки и суставы. Вырабатывая против стрептококка специальные вещества — антитела, — иммунитет поражает не только бактерию, но и собственные клетки, вызывая аутоиммунные процессы.
Все это происходит в течение длительного времени, поэтому первые симптомы поражения органов появляются через несколько недель, а то и месяцев после перенесенной ангины.
- При поражении сердца чаще всего формируются пороки клапанов, это сопровождается развитием сердечной недостаточности — отеки ног, одышка при ходьбе, бледность, акроцианоз (синюшность кончиков пальцев, носа, ушей), повышенная утомляемость и слабость.
- При ревматическом артрите в большинстве случаев страдают коленные и голеностопные суставы, появляются боль и припухлость, наблюдается покраснение и повышение температуры кожи в области суставов.
- Гломерулонефрит приводит к появлению отеков, которые чаще локализуются на лице, в моче может присутствовать кровь.
Осложнения общего характера не лечат антибиотиками, так как возбудитель в организме отсутствует. Как правило, лечение в этом случае симптоматическое. Полностью контролировать развитие осложнений, увы, невозможно, так как это зависит от состояния иммунной системы человека, наличия или отсутствия каких-либо хронических заболеваний и агрессивности микроорганизма, вызвавшего заболевание.
Как избежать осложнений?
Помочь организму все-таки можно, если придерживаться некоторых простых правил:
- Ни в коем случае нельзя переносить болезнь «на ногах». Постельный режим очень важен для выздоровления, ведь организму нужны все силы на то, чтобы бороться с инфекцией.
- Не стоит заниматься самолечением. Для лечения ангины в подавляющем большинстве случаев используются антибиотики, которые должны назначаться врачом в зависимости от клинической картины и возбудителя заболевания. Одни антибиотики эффективны против одних бактерий, другие — против других.
- Антибактериальные препараты следует принимать строго в той дозировке и ровно столько дней, сколько назначил доктор. Нельзя прекращать прием лекарств сразу же после улучшения самочувствия, так как не все бактерии могут погибнуть к этому времени, а оставшиеся выработают устойчивость к применяемому препарату. В итоге будет рецидив ангины, но уже без эффекта от применяемого антибиотика.
- Ну и никто не отменял местного лечения. Помимо антибиотиков внутрь помогут быстрее справиться с болезнью регулярные частые полоскания антисептиками.
Ангина может пройти практически бесследно, если не перенапрягать организм и следовать всем рекомендациям врача. В таком случае риск развития осложнений будет минимальным. Будьте здоровы!
Ольга Стародубцева
Фото depositphotos.com
Источник
Кашель при тонзиллите
Кашель является защитной реакцией организма. Он направлен на очищение дыхательных путей от слизи, мокроты и гнойных выделений. Часто кашель появляется при раздражении слизистых оболочек ротоглотки.
По статистике примерно 10% населения больны хроническим тонзиллитом — воспалением небных миндалин1. Острым инфекционным процессом чаще болеют дети. Однако кашель при тонзиллите развивается далеко не у всех людей. Этот симптом не является специфическим для ангины и может свидетельствовать об осложнениях воспалительного процесса.
Когда появляется кашель при тонзиллите?
Основные причины появления кашлевого симптома при заболеваниях горла:
- сухость и раздражение слизистой оболочки верхних дыхательных путей;
- воспаление слизистой носа с обильными выделениями;
- поражение трахеи и бронхов.
Кашель при тонзиллите сухой и удушливый, приступообразный2. Если инфекция с миндалин спускается в бронхи или поражает носовые пазухи, то может выделяться небольшое количество мокроты. Присоединение данного симптома говорит о том, что инфекция запущена и требует повышенного внимания.
Как лечить кашель при тонзиллите?
Лечение воспалительного процесса в горле, сопровождающегося кашлем, практически не отличается от стандартной терапии ангины. К перечню препаратов добавляются средства, которые помогают вывести мокроту (муколитики) или подавить кашель (противокашлевые средства)2. Выраженное першение в горле помогают устранить противовоспалительные, обезболивающие местные лекарства — таблетки для рассасывания3.
Если кашлевой симптом обусловлен распространением инфекции за пределы миндалин, то необходимо лечить уже осложнения, в таких случаях нередко используют антибиотики (строго по назначению врача).
Ускорить выздоровление, снизить риск осложнений и распространения инфекции поможет местный иммуномодулятор Имудон®. Препарат улучшает защиту ротоглотки от бактериальной, вирусной, грибковой инфекции. Он применяется как в период болезни, так и в профилактических целях. Проведенные исследования показывают, что применение Имудон® способствует уменьшению воспаления и количества бактерий на миндалинах, препятствуя их распространению5. При применении в профилактических целях Имудон® снижает рецедивы хронического тонзиллита и фарингита в 3 раза5.
1. Pelucchi C, Grigoryan L, Galeone C, Esposito S, Huovinen P, Little P, Verheij T. ESCMID Guideline for the Management of Acute Sore Throat.// Clin Microbiol Infect 2012; 18 (Suppl. 1): 1-27
2. Бабияк В.И. Клиническая оториноларингология / В.И.Бабияк, Я.А.Накатис — СПб: Гиппократ, 2005 — Часть 4. Глотка — с.412-445.
3. Юрьев К.Л. Новый подход к симптоматическому лечению при боли в горле / К.Л. Юрьев // Украiнский медичний часопис — №6 (50) — XI/XII 2005 — стр.65-69.
4. Инструкция по медицинскому применению препарата Имудон® таблетки для рассасывания от 02.07.2018.
5. Т. И. Гаращенко и др. Профилактическое применение Имудона у часто и длительно болеющих школьников // Вопр. современной педиатрии. — 2002. — т. 1. — № 5. — с. 27-30.
Материал разработан при поддержке компании Эбботт в целях повышения осведомленности пациентов о состоянии здоровья.
Информация в материале не заменят консультации здравоохранения. Обратитесь к лечащему врачу. RUIMD192405 от 30.07.2019.
Источник
rigla-nuxt
Коронавирусная инфекция развивается в основном на 5-6 день после инфицирования. Иногда инкубационный период затягивается до двух недель. Как отличить коронавирус от простой ОРВИ — далее в статье.
СОДЕРЖАНИЕ:
По каким симптомам можно заподозрить инфицирование COVID-19?
Повышение температуры
Слабость, ломота и мышечные боли
Боли в горле
Кашель
Пневмония
Другие проявления коронавирусной инфекции
По каким симптомам можно заподозрить инфицирование COVID-19?
В большинстве случаев проявления новой коронавирусной инфекции очень похожи на симптомы обычной простуды и гриппа. Это повышение температуры, боли в горле, слабость и недомогание, головная боль, кашель, иногда насморк и расстройство стула в виде диареи. Достоверный метод диагностики COVID-19 — выявление генома возбудителя в мазке из носоглотки и горла методом ПЦР.
В ряде случаев, когда вирус «опустился» из верхних дыхательных путей в легкие, тест может быть ложноотрицательным. Для дополнительной диагностики применяют анализ крови на антитела, который может свидетельствовать об острой или перенесенной инфекции. В первые 5-7 дней заболевания анализ на антитела неинформативен, так как организму нужно определенное время для выработки иммунитета.
И все же у симптомов COVID-19 в ряде случаев есть свои особенности: отличия коронавирусной инфекции от других ОРВИ и гриппа существуют. Рассмотрим некоторые из этих симптомов.
Повышение температуры
Температура — часто первый симптом коронавируса. В большинстве случаев она изначально повышается до 37,1-37,5°С. На 5-7 дни болезни у многих пациентов возникает лихорадка выше 38°С, что говорит о возможности осложнения — пневмонии. В других случаях коронавирусной инфекции температура возникает с первых дней (более 38°С). Это свидетельствует о серьезном течении заболевания. При гриппе температура сразу повышается до высоких цифр — 38,5-40°С, сопровождается сильной головной болью, ломотой в теле, светобоязнью. При ОРВИ она, как правило, не превышает субфебрильных цифр (до 37,5°С).
Для снижения температуры при коронавирусной инфекции применяют парацетамол в таблетках (Эффералган, Панадол) по 500-1000 мг 2-3 раза в день, но не более 4 г в сутки. Парацетамол в составе порошков (Терафлю, Колдрекс, Фервекс, Ринза) хорошо переносит большинство пациентов за счет быстрорастворимой формы и приятного вкуса. Многие из этих порошков дополнительно содержат аскорбиновую кислоту, которая снижает проницаемость сосудов при любых инфекциях.
Ацетилсалициловую кислоту (Аспирин) тоже рекомендуют для устранения лихорадки при COVID-19. К тому же, аспирин разжижает кровь, что особенно важно при тяжелых формах инфекции и наличии сердечно-сосудистых заболеваний со склонностью к тромбозам. Для нормализации температуры взрослому можно принимать по 500 мг аспирина 2-3 раза в сутки после еды.
Слабость, ломота и мышечные боли
Общая слабость, ломота в теле и мышечные боли — проявления интоксикационного синдрома при коронавирусе. Выраженность слабости и ломоты в теле, болей в мышцах очень похожи на симптомы при гриппе, но в отличие от него могут протекать без повышения температуры. При других ОРВИ проявления интоксикации незначительны.
Симптомы неприятных мышечных болей и ломоты в теле как при простуде, так и при коронавирусной инфекции хорошо устраняют НПВС (нестероидные противовоспалительные средства): ибупрофен (Нурофен), нимесулид (Нимесил), препараты аспирина и парацетамола. Недопустим прием нескольких НПВС одновременно в больших дозах, потому что такая комбинация оказывает токсическое влияние на организм.
Боли в горле
Боли в горле — неспецифический симптом инфекции, которую вызывает коронавирус. Они сопровождаются першением, чувством сухости слизистой. На миндалинах нет гнойного налета, как при ангинах и обострениях хронических тонзиллитов, а глотание не вызывает сильных болезненных ощущений.
При болях можно полоскать горло растворами Ротокана, Хлоргексидина, Мирамистина, 1% перекиси водорода и других антисептиков. Это уменьшит вирусную нагрузку и «смоет» часть инфекционных агентов, предупредит попадание большого количества вирусов в нижние дыхательные пути. Возможно также использование антисептиков для горла в виде спреев (Гексорал, Мирамистин, Ингалипт, Каметон, Граммидин) и леденцов (Септолете, Стрепсилс, Граммидин, Фарингосепт, Лизобакт).
Кашель
Кашель — частый симптом при коронавирусе, появляется в первую неделю заболевания. Изначально он сухой, надсадный, сопровождается болями в грудной клетке. Наличие таких симптомов должно насторожить пациента, особенно если кашель продолжается более 5-7 дней, сочетается с повышением температуры. Затруднение дыхания, одышка (частота дыхательных движений более 18 в минуту) — вероятные признаки пневмонии. Кашель с мокротой появляется на фоне лечения либо при разрешении пневмонии.
- Ацетилцистеин (АЦЦ, Флуимуцил) — разжижает густую мокроту. Применяют в виде порошков для растворения в горячей воде, шипучих таблеток, сиропов.
- Амброксол (в виде таблеток, сиропа и раствора для ингаляций). Препарат продают под торговыми названиями Лазолван, Бронхорус, Флавамед, Амбробене.
- Бромгексин (в виде таблеток и драже по 4 и 8 мг и сиропа по 4 мг/5 мл).
Пневмония
Воспаление легких (пневмония) — самое частое осложнение COVID-19. При гриппе тоже нередки такие осложнения, но «ковидные» пневмонии — особенные. Они могут протекать на фоне высокой, нормальной, субфебрильной и даже сниженной температуры. Такие пневмонии не всегда можно диагностировать на обычном рентгеновском снимке, а зачастую изменения на рентгене «не успевают» за клиническими симптомами.
Подходы к лечению пневмоний при коронавирусе разные. Объем терапии зависит от тяжести инфекции, признаков бактериальной суперинфекции, степени насыщения крови кислородом. Из антибиотиков при «ковидных» пневмониях чаще назначают:
- Амоксициллин (с клавулановой кислотой и без нее). Аугментин, Осмапокс, Флемоксин Солютаб, Амоксиклав — торговые названия амоксициллина.
- Азитромицин (Суммамед, Азитрокс, Хемомицин) — в капсулах и таблетках по 250 и 500 мг.
- Левофлоксацин (Таваник, Флексид, Лефлобакт).
- Моксифлоксацин (Авелокс, Мофлаксия, Ротомокс).
- Кларитромицин (Клацид, Фромилид).
Что касается противовирусных средств в лечении COVID-19, в рекомендации Минздрава внесены следующие препараты:
- Фавипиравир (Авифавир, Арепливир, Коронавир) — препятствует размножению вируса через блокировку фермента, который участвует в размножении. Как правило, назначают по 1600 мг 2 раза в сутки в первый день терапии, затем по 600 мг 2 раза в сутки до 10 дней. При массе тела более 75 кг разовые дозы увеличиваются до 1800 и 800 мг соответственно.
- Умифеновир (Арбидол) — препятствует слиянию вируса с клеткой-мишенью. Назначают по 200 мг 4 раза в сутки 5-7 дней.
- Рекомбинантный интерферон альфа (Гриппферон) — применяют по 5 капель в нос 3 раза в сутки 5 дней в максимально ранние сроки появления признаков инфекции.
Другие проявления коронавирусной инфекции
Насморк, диарея — редкие, но возможные проявления «ковидной» инфекции.
Потеря обоняния полная или частичная (аносмия, гипосмия) и отсутствие вкусовых ощущений — характерный симптом коронавирусной инфекции, но необязательный.
Для гипертоников, людей с избыточным весом, сахарным диабетом нередки такие симптомы, как стойкое повышение артериального давления, «перебои» в деятельности сердца в виде аритмий и тахикардий, боли за грудиной. Есть увеличение рисков инфарктов и инсультов.
В период настоящей пандемии важно любые признаки ОРВИ оценить как возможное начало коронавирусной инфекции, изолироваться и своевременно обратиться за медицинской помощью.
Источник
Фарингит
Фарингитом называется воспаление слизистой оболочки задней стенки зева (воспаление глотки). Глотка — это верхняя часть горла. Глотка состоит из трёх частей:
- носоглотка — начинается от задней части полости носа. При осмотре горла её не видно, так как она скрыта мягким нёбом;
- ротоглотка — это как раз тот отдел глотки, который мы наблюдаем при рассматривании горла;
- гортаноглотка — нижний отдел глотки.
В целом глотка принадлежит сразу двум системам организма. Она входит в состав как дыхательных, так и пищевых путей. Эта её особенность играет важную роль в развитии и проявлениях фарингита.
Причины фарингита
В норме человек дышит носом. Нос человека устроен таким образом, чтобы подготавливать вдыхаемый воздух к его дальнейшему перемещению внутри организма. Носовые ходы имеют достаточный объём, чтобы вдыхаемый воздух поступал далее с некоторой задержкой; это позволяет ему согреваться и увлажняться — за счёт взаимодействия со слизистой оболочкой носовой полости. В носу воздух также очищается от пыли, частички которой задерживаются на слизистой и растущих на ней ресничках.
Ротовое дыхание — это запасной вариант, заложенный в наш организм на случай, если дыхание через нос невозможно. При этом в горло поступает неподготовленный воздух, сохраняющий свойства внешней среды. Он может быть холодным, сухим, содержать пыль, возбудителей инфекции и т.д.

Поэтому основной фактор, способствующий развитию фарингита, это нарушение носового дыхания. Если у человека заложен нос (а это может произойти по многим причинам, — например, вследствие разрастания аденоидов, полипов в носу, насморка), то он вынужден дышать ртом. В этом случае слизистая оболочка ротоглотки, подвергшаяся прямому воздействию атмосферного воздуха, быстро пересыхает, легко переохлаждается и может быть инфицирована патогенными микроорганизмами, всегда присутствующими в воздухе.
Довольно часто фарингит возникает на фоне насморка, вызванного вирусной инфекцией (ОРВИ). Это происходит, потому что слизь, стекающая при насморке по носоглотке, содержит вирус — возбудитель заболевания, и способствует расширению очага воспаления.
Но одного ротового дыхания для возникновения фарингита не достаточно. Многое зависит от общего состояния организма. Если организм ослаблен в результате перенесённых заболеваний, переутомления, недостатка витаминов, плохого питания, он становится более уязвим для инфекции.
Также факторами, способствующими развитию фарингита, являются курение и злоупотребление алкоголем, авитаминоз, сахарный диабет, неблагоприятные условия внешней среды (длительное воздействие пыли, горячего и сухого воздуха, задымления, химических испарений и т.п.).
Наиболее часто встречается фарингит вирусного происхождения, более редко — бактериальный, грибковый, аллергический и травматический фарингиты.
Формы фарингита
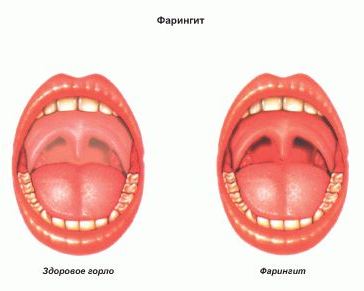
Различают острый и хронический фарингит.
Для острого фарингита характерны следующие симптомы:
- сухость и першение в горле;
- болезненность при глотании, особенно при сглатывании слюны (так называемый «пустой глоток»);
- иногда наблюдаются подъём температуры до 37,5-38°C и общая слабость.
Хронический фарингит обычно протекает при нормальной температуре. Довольно часто наблюдается сухой кашель, возникает постоянное желание прокашляться, «прочистить» горло. Больному приходится всё время сглатывать слизь, что вызывает болезненные ощущения. В результате повышается раздражительность, снижается внимание и работоспособность, нарушается сон.
Течение фарингита и его возможные осложнения
Острый фарингит, как правило, не представляет опасности. Однако лечение его должно быть соответствующим и своевременным. Если фарингит не лечить или лечить неправильно, он способен преподнести сюрпризы.
Во-первых, он может принять хроническую форму, при которой истончается слизистая, а боль в горле и кашель то пропадают, то возвращаются снова. Во-вторых, воспалительный процесс может, как говорится, «спуститься ниже», то есть перейти на гортань (в ларингит) и трахею (трахеит). Возможно формирование абсцессов (скоплений гноя) вокруг миндалин, под задней стенкой горла, в жировой ткани. А самое главное — человек, решивший, что у него фарингит, может легко ошибиться и пропустить начальную стадию более тяжелого заболевания, например, ангины.
Поэтому очень важно своевременно обратиться к врачу для установления точного диагноза и назначения курса лечения. Ангина вызывается бактериями, и для её лечения могут быть назначены антибиотики. Фарингит же обычно имеет вирусную природу, и антибиотики при фарингите будут только вредны — полезную микрофлору они уничтожат, а развитие болезни не остановят. С другой стороны, встречаются фарингиты, вызванные, как и ангина, стрептококковой инфекцией. Осложнения, которые они могут вызвать, столь же опасны. Это — аутоиммунные реакции, в числе которых ревматизм суставов и клапанов сердца, а также поражение почек (гломерулонефрит).
Симптомы фарингита
Фарингит, как правило, проявляется следующими симптомами:
Ощущение кома в горле
Ощущение кома в горле — довольно характерный для фарингита симптом. Сначала горло пересыхает, потом возникает ощущение дискомфорта, как будто что-то мешает сделать глоток.
Боль в горле
Развитие заболевания приводит к тому, что ощущение дискомфорта в горле переходит в боль. При осмотре видно, что горло покраснело. Слизистая горла может быть покрыта пленкой или гнойными выделениями. Язык может быть обложен (покрыт белым налетом).
Кашель
Кашель при фарингите обычно начинается с першения в горле. Хочется постоянно прокашляться. Развитие заболевания приводит к возникновению стойкого и долго сохраняющегося кашля. Кашель при фарингите может быть разным — сухим, горловым, бронхиальным. Довольно часто кашель усиливается ночью Самая распространённая форма кашля при фарингите — сухой кашель.
Подробнее о симптоме
Температура
Повышение температуры типично при остром фарингите и может не наблюдаться при хронической форме заболевания. При остром фарингите температура может подниматься до 38°C.
Подробнее о симптоме
Методы диагностики фарингита
С жалобами, соответствующими симптомам фарингита, Вы можете обратиться к врачу общей практики (семейному врачу или терапевту) или к профильному специалисту — отоларингологу (ЛОРу).
Детский приём ведут квалифицированные врачи-педиатры и детские ЛОР-врачи.
Для диагностики фарингита используются следующие методы:
Фарингоскопия
Фарингоскопия — визуальное исследование слизистой оболочки горла. При фарингите проводится орофарингоскопия — осмотр ротовой части горла. С помощью фарингоскопии врач обнаруживает факт воспаления — покраснение горла и нёбных дужек; видны отдельные воспаленные лимфоидные гранулы. Для врача важно убедиться, что несмотря на воспалительный процесс в горле, нёбные миндалины не имеют признаков воспаления, характерных для ангины, то есть имеет место именно фарингит.
Подробнее о методе диагностики
Мазок из зева
Мазок нужен для того, чтобы определить, какая инфекция вызвала воспаление — вирусная или бактериальная. На основании опроса больного и фарингоскопии это сделать нельзя.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения фарингита
 Лечение фарингита обычно осуществляется в домашних условиях, однако если с симптомами фарингита самостоятельно быстро справиться не получается, следует обратиться к врачу. Не стоит доводить дело до хронической формы фарингита.
Лечение фарингита обычно осуществляется в домашних условиях, однако если с симптомами фарингита самостоятельно быстро справиться не получается, следует обратиться к врачу. Не стоит доводить дело до хронической формы фарингита.
Выбор курса лечения фарингита зависит от того, какая причина вызвала заболевание. При инфекционной природе фарингита основой лечения становится подавление активности микроорганизмов-возбудителей.
Также важно устранить факторы, способствовавшие развитию фарингита (прежде всего, исключить курение на период лечения). Обязательно следует предпринять действия, направленные на укрепление иммунитета.
При хроническом фарингите важно убедиться, что выздоровление действительно состоялось. Поэтому по окончании курса лечения Вам могут быть назначена повторная сдача анализов. Если этого не сделать, есть вероятность, что активность возбудителя инфекции просто подавлена принимаемыми медикаментами, и после окончания приёма лекарств болезнь вернётся снова.
Антибактериальная терапия
В лечении фарингита могут применяться антибиотики. Антибиотики при фарингите действенны только в случае бактериальной инфекции, поэтому применению антибиотиков должен предшествовать бактериологический анализ.
Профилактика фарингита
В целях профилактики фарингита врачи «Семейного доктора» советуют:
- следить, чтобы дыхание было по преимуществу носовым. При выявлении аденоидов, полипов в носу, искривлённой носовой перегородки причину ротового дыхания желательно устранить;
- укреплять иммунитет, закаливать организм;
- увлажнять воздух в помещении. Нормальная влажность составляет 50-60%;
- чаще менять зубную щётку. Зубная щётка может накапливать вредные микроорганизмы;
- при появлении насморка или других признаков ОРЗ, сразу же начинать лечение.
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Все заболевания
Источник