Ангина Людвига (Ангина Жансуля-Людвига, Гнилостно-некротическая флегмона, Злокачественная ангина)
Содержание статьи
Ангина Людвига — это гнилостно-некротическое воспаление дна ротовой полости с поражением смежной подбородочной и подъязычной областей. Клинически проявляется резкой болью в горле, ограничением акта глотания, отёком шейной подкожно-жировой клетчатки, подъёмом температуры и другими симптомами общей интоксикации. Диагностика заключается в проведении общего анализа крови, рентгенографии, КТ или МРТ области шеи. Лечебные мероприятия предполагают раннее хирургическое вмешательство, применение антитоксической сыворотки и антибиотиков, дезинтоксикационную и гипербаротерапию.
Общие сведения
Ангина Жансуля-Людвига представляет собой тяжёлую хирургическую патологию, возникающую вследствие размножения в тканях подчелюстной области патогенных анаэробных микроорганизмов. Заболевание было описано французским хирургом Ж. Жансулем в 1830 г. и дополнено его немецким коллегой Л.Ф. фон Людвигом в 1836 г. В литературе также встречается под названиями «удушающая болезнь», «злокачественная ангина», «железный ошейник», «гнилостно-некротическая флегмона». Является редкой патологией: за последние четверть века в практической оториноларингологии имеется около 40 сообщений о заболевании. Большая часть случаев приходится на мужчин в возрасте от 25 до 65 лет. В доантибактериальный период количество летальных исходов от ангины Людвига достигало отметки 50% и более.
Ангина Людвига
Причины
Этиологическим агентом чаще выступает анаэробная флора, в основном, клостридии в сочетании со стрептококками. Реже обнаруживаются фузобактерии, золотистые стафилококки, спирохеты, кишечная палочка и другие. В последние годы чаще встречается микст-инфекция. Но сам воспалительный процесс возникает при наличии следующих причинных факторов:
- Стоматологические заболевания. Приводить к ангине Людвига способно воспаление зубной ткани и дёсен — периостит, периодонтит, перикоронит, гингивит, стоматит, болезнь Бехчета. Значимая роль в этиологии флегмоны дна полости рта отводится запущенному кариозному процессу в области вторых-третьих моляров нижней челюсти.
- ЛОР-заболевания. Кроме одонтогенных причин, источниками развития ангины Жансуля могут являться инфекционные патологии носоглотки и околоносовых пазух — тонзиллит, заглоточный и паратонзиллярный абсцесс, аденоидит, фарингит и синуситы. Постоянное присутствие вирулентной флоры повышает вероятность гнилостно-некротического воспаления тканей дна полости рта.
- Травмы. Заболевание может провоцироваться травмами мягких тканей поднижнечелюстного пространства и челюстно-лицевой зоны, длительным пребыванием в верхних дыхательных путях инородного тела, пирсингом языка. Травматическое повреждение создаёт предпосылки для развития бактериальной инфекции, которая с током крови может достичь подчелюстного пространства.
В группу риска входят пациенты с наличием сахарного диабета, онкозаболеваний, тяжёлых аутоиммунных патологий, иммунодефицитных состояний (СПИД, недостаточность IgG, синдром Веста и др.), низким уровнем гигиены ротовой полости. Заболевание чаще выявляется у людей, страдающих алкоголизмом, употребляющих наркотические средства и имеющих низкий социальный статус. Особенно высок риск у лиц, получающих цитостатическую или гормональную терапию.
Патогенез
Под воздействием инфекционных агентов в поднижнечелюстном пространстве начинается процесс воспаления, переходящий на мышцы полости рта. В большинстве случаев оно распространяется от челюстно-подъязычной мышцы вниз по подкожной клетчатке до уровня ключиц. При наличии интеркуррентных заболеваний, отягчающих течение ангины Людвига, воспаление через шилоязычную мышцу способно достигать глоточно-верхнечелюстного и заднеглоточного пространств, захватывая верхнее средостение.
Мышечные структуры утолщаются, в отдельных местах или на всём протяжении происходят их некротические изменения. Характерная особенность — отсутствие гноеобразования. Обнаруживаются лишь участки расплавления и размягчения мускулатуры, из которых при разрезе отходит большое количество отделяемого тёмного цвета с пузырьками газа и резким зловонным запахом. Поражённые мышцы вначале приобретает бледно-красную, а затем тёмно-коричневую окраску, хрупкую и легко рвущуюся структуру. Сохранившиеся участки отличаются сухостью, минимальными кровоизлияниями, отсутствием признаков экссудации и пролиферации.
Симптомы ангины Людвига
Начало заболевания стремительное. В первые сутки температура субфебрильная, но затем быстро достигает отметки в 39-40°C. Кожа лица и шеи приобретает землистый оттенок и бледность, но в ряде случаев она может оставаться неизменной. Спустя 2-3 суток на кожном покрове появляются пятна бронзового цвета, которые со временем сменяются на синюшные. Постоянно прогрессирующая отёчность мягких тканей способствует нарушению дыхания. При её распространении на глотку нарушается акт глотания. При переходе на гортань голос становится сиплым, речь затрудняется, вплоть до полного отсутствия.
Заметно выражен интоксикационный синдром. Возникшие возбуждение или эйфория сменяются апатией, заторможенностью. Быстро присоединяются общая слабость, недомогание, головные боли, разбитость, бессонница, рвота, при тяжёлом течении — бред и галлюцинации. Артериальное давление склонно к снижению, пульс слабого наполнения, ритмичный, до 130-140 ударов в минуту. При отсутствии лечения симптомы интоксикации усиливаются. Заметно ухудшается общее состояние, температура принимает волнообразный характер. Появляются профузные поты, потрясающий озноб, нарушения сознания.
При ангине Людвига отмечается характерный внешний вид больного. Рот полуоткрыт, из него исходит неприятный гнилостный запах. Присутствует периодическое слюнотечение в уголках рта, жевательная функция ограничена. Язык обложен коричневатым налётом, увеличен, приподнят и несколько отодвинут кзади. Пациент занимает вынужденное полусидячее положение, старается не двигать шеей, чтобы избежать возникновения болевых ощущений. Припухшие, отёчные ткани на ощупь очень плотные, «деревянистые» и болезненные. В некоторых случаях возможно малосимптомное течение ангины с минимальными явлениями интоксикации.
Осложнения
При отсутствии должного лечения или при наличии у пациента выраженного иммунодефицита болезнь чревата рядом серьёзных осложнений, которые несут прямую угрозу для жизни. Местные осложнения представлены асфиксией и развитием газовой гангрены. Гематогенное распространение инфекции приводит к возникновению медиастинита, менингита, бактериального эндокардита и тромбоза пещеристого синуса. Из функциональных нарушений наиболее опасны острая печёночная и почечная недостаточность. Основными причинами смерти являются сепсис, инфекционно-токсический шок и полиорганная недостаточность.
Диагностика
Диагностикой ангины Людвига занимаются врачи-терапевты, оториноларингологи и хирурги. В типичных случаях распознавание патологии не вызывает трудностей, правильный диагноз можно поставить на основании характерного внешнего вида пациента и анамнестических сведений. Для уточнения диагноза проводится:
- Оценка объективных данных. Осмотр позволяет выявить отёчность тканей, изменение цвета кожного покрова, вынужденное положение пациента. Пальпаторно обнаруживается выраженная плотность инфильтрата и незначительное усиление болезненности. Проведение орофарингоскопии затруднительно из-за ограничения открывания рта. С её помощь можно определить увеличение в размерах языка, отёчность и гиперемию слизистой оболочки заднего отдела ротовой полости.
- Лабораторные исследования. ОАК указывает на преобладающий лейкоцитоз с увеличением числа палочкоядерных нейтрофилов, повышение СОЭ более 50-60 мм/ч, снижение гемоглобина. В 5% случаев выявляются лейкопения и тромбоцитопения. Для биохимического анализа характерно повышение миоглобина и острофазовых показателей — С-реактивного белка, сиаловых кислот и серомукоида. После вскрытия флегмоны осуществляется бактериальный посев микрофлоры.
- Лучевые методы. Рентгенография в боковой и прямой проекциях, МРТ и КТ тканей шеи применяются для обнаружения инфильтрата с наличием газовых пузырьков, характерных для анаэробной инфекции. Ультразвуковое исследование используется для визуализации основного очага воспаления и обнаружения увеличенных лимфатических узлов.
Дифференциальная диагностика проводится с флегмоной шеи, токсической формой дифтерии, острым эпиглоттитом, стенозирующим ларинготрахеитом, ангинозно-бубонной формой туляремии и заглоточным абсцессом. Для постановки диагноза необходима консультация врача-инфекциониста и челюстно-лицевого хирурга.
Лечение ангины Людвига
Лечение проводится в условиях хирургического и реанимационного стационаров. Больному обеспечивают полноценный покой, минимизируют контакт с окружающими людьми, назначают диету, включающую в себя достаточное количество белка и витаминов. При отсутствии осложнений и своевременном обращении к специалистам весь период лечения и реабилитации занимает 2-2,5 недели. Комплекс неотложных и плановых мероприятий включает:
- Хирургическое вмешательство. Осуществляется по экстренным показаниям под общей анестезией. Заключается в широком рассечении поражённой области с целью увеличения доступа кислорода. Выявленные омертвевшие участки подвергаются некрэктомии. Швы после операции не накладываются, в ране оставляют тампон с антисептиком. Через дополнительные разрезы устанавливают дренажи для дальнейшего введения лекарственных средств.
- Медикаментозную терапию. Производится назначение антибактериальных препаратов из группы пенициллинов, тетрациклинов и нитроимидазолов. Осуществляется введение противогангренозной сыворотки, содержащие антитоксины основных возбудителей газовой гангрены. С дезинтоксикационной целью в больших количествах применяются растворы кровезаменителей (реополиглюкин, гемодез) и солевые растворы. Для местного лечения ангины Людвига используются повязки с антисептиками, мази с протеолитическимии ферментами, а на конечном этапе репаранты — средства, способствующие заживлению раневых дефектов.
- Физиотерапевтическое лечение. Назначают облучение поляризованным светом, магнитотерапию, лазерное и ультрафиолетовое воздействие на рану. Применяется гипербарическая оксигенация, суть которой состоит в помещении пациента в камеру с повышенным содержанием О2. Кислород, попадая в очаг воспаления, оказывает губительное действие на анаэробную флору. Также используются озонированные растворы и инсуффляции кислорода посредством катетера. Разрабатывается методика обработки раневой поверхности воздушной струёй, содержащей оксид азота.
Прогноз и профилактика
Прогноз при правильно проведённом лечении благоприятный, при развитии осложнений заметно ухудшается. Летальность от ангины Жансуля-Людвига на сегодняшний день составляет около 8-10%. Профилактические мероприятия направлены на соблюдение гигиены полости рта, своевременное лечение таких заболеваний, как кариес, периодонтит, периостит, стоматит, гингивит, тонзиллит. Не менее важны предохранение слизистой от излишней травматизации, незамедлительное удаление инородных тел дыхательных путей, антисептическая обработка ран в области шеи, глотки, дёсен.
Источник
ЛЮДВИГА АНГИНА
Людвига ангина (angina Ludovici; W. F. Ludwig, немецкий хирург, 1790 — 1865) — гнилостно-некротическая флегмона дна полости рта. Заболевание описано Людвигом в 1836 г.
Этиология и патогенез
Возбудители — преимущественно анаэробные стрептококки, бактерии фузоспирохетной ассоциации (В. fusiformis, Spirochaeta buccalis). Важна роль таких анаэробов, как Cl. perfringens, Cl. oedematiens, Cl. histolyticum, Cl. septicum. B мышцы дна полости рта они поступают большей частью из кариозных зубов или воспаленных околозубных тканей, крипт миндалин, а также из инфицированных ран при открытых переломах челюстей.
Патологическая анатомия
Ангина Людвига характеризуется обширным некрозом клетчатки дна полости рта, пастозность»), а нередко и некрозом мышц, наличием в них пузырьков газа. На разрезе сохранившиеся ткани сухие, мало кровоточащие, гноя нет, обнаруживают лишь небольшие скопления зловонной жидкости цвета мясных помоев, что является особенностью Людвига ангины.
Клиническая картина

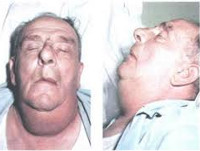
Рис.1. Больной ангиной Людвига: 1 — сильный отек подчелюстной области; 2 — вид полости рта: язык увеличен, подъязычные складки слизистой оболочки резко отечны и приподняты.
Ранним признаком Людвига ангины является плотная деревянистая припухлость подчелюстной области (подчелюстного треугольника, Т.); отсюда воспалительный процесс в тяжелых случаях быстро переходит на ткани дна полости рта, включая подподбородочную и противоположную подчелюстную область, и, сосредоточиваясь у мышц, связанных с подъязычной костью, спускается на шею (рис. 1, 1). Отек простирается до ключиц; одновременно появляется отечность лица. Кожа в границах очага поражения в первые 2-3 дня заметно не изменена, затем вследствие интоксикации и спазма сосудов кожа становится бледной; позднее появляется краснота и отдельные синевато-багровые и бронзовые пятна, характерные для анаэробной инфекции (см.).
Течение болезни обычно тяжелое, лишь в отдельных случаях средней тяжести. В начале заболевания наблюдается озноб, общее недомогание, головная боль, эйфория, отсутствует аппетит. Температура тела вначале в пределах 38°, затем достигает 39° и выше. Вследствие отека дна полости рта сужается вход в глотку, набухают голосовые складки (связки), голос становится хриплым, речь и глотание затруднены; изо рта гнилостный запах, рот полуоткрыт. Лицо бледное или землистого цвета, с цианотичным оттенком. Дыхание прерывистое, одышка, зрачки расширены; лицо больного выражает страх; положение вынужденное, полусидячее. На 2-3-й день наступает выраженная интоксикация. Состояние больного быстро становится тяжелым, появляются проливные поты, потрясающий озноб, сознание затемняется, бред. Подъязычные складки и подъязычные сосочки (carunculae sublinguales) отечны и приподняты (создается впечатление второго языка), слизистая оболочка покрыта фибринозным налетом. Язык увеличен, как бы ущемлен между зубами (рис. 1, 2), покрыт темно-коричневым налетом, сух, малоподвижен. Анализ крови обнаруживает падение количества гемоглобина, выраженную лейкопению, резкий сдвиг лейкоцитарной формулы влево.
Возможны осложнения: воспаление и абсцесс легкого, асфиксия, распространение процесса на средостение.
Диагноз основывают на характерных клин, данных: плотная деревянистая припухлость, полное отсутствие признаков флюктуации и быстро возникающая специфическая окраска кожи над очагом поражения; эйфория, быстро переходящая в апатию; резкое нарастание интоксикации организма. Дифференцировать приходится с разлитой флегмоной дна полости рта, к-рая отличается менее выраженной общей интоксикацией и образованием обильного гноя (см. Рот, ротовая полость) .
Лечение
Основное мероприятие — ранние широкие и глубокие разрезы очагов поражения, производимые под наркозом. Если противопоказан интубационный наркоз, приходится ограничиваться нейролептаналгезией (см.) в сочетании с местным обезболиванием. Одновременно вводят антибиотики, лучше широкого спектра действия, в дозировках несколько больше общепринятых, а также противогангренозные сыворотки в течение трех дней ежедневно, а по показаниям через 10-12 час.

Рис. 2. Схема оперативного вмешательства при ангине Людвига: 1 — разрезы в подчелюстной области параллельны краю нижней челюсти, а разрез от подбородка до подъязычной кости соответствует шву челюстно-подъязычных мышц; 2 — воротниковый разрез по верхней шейной складке.
При оперативном вмешательстве в случаях, когда инфильтрат захватывает все дно полости рта, необходимо вскрыть подчелюстные пространства на 1,5-2 см ниже и параллельно краю нижней челюсти с обеих сторон; целесообразно также произвести разрез от подбородка до подъязычной кости по средней линии соответственно сухожильному шву, образованному челюстно-подъязычными мышцами (рис. 2, 7), проникая далее тупым путем вглубь между подбородочно-язычной (m. genioglossus) и подбородочно-подъязычной (m. geniohyoideus) мышцами правой и левой стороны и тщательно обследуя клетчаточные пространства. Для лучшей ревизии тканей следует прибегать к так наз. воротниковому разрезу по верхней шейной складке или параллельно ей (рис. 2, 2). При распространении процесса на шею разрезы проводят вдоль переднего края грудино-ключично-сосцевидной мышцы, обнажая сосудисто-нервное ложе. Иногда приходится прибегать к оперативным вмешательствам и в надключичной области. При затрудненном дыхании — трахеотомия (см.).
Раны оставляют открытыми, тщательно дренируют (см. Дренирование) предпочтительно тонкими полосками резины, чтобы избежать травмирования сосудов; два-три раза в сутки раны орошают р-ром перекиси водорода и раствором перманганата калия. В современных клиниках успешно применяется гипербарическая оксигенация. Сердечные средства и небольшие дозы препаратов брома следует применять с начала заболевания. Кроме того, показаны внутривенно 40% р-р гексаметилентетрамина, 10% р-р хлорида кальция. В целях дезинтоксикации рекомендуются препараты неокомпенсан и гемодез (внутривенно, капельным способом). Диета растительно-молочная, обильное питье, витамины. Полость рта надо не менее двух раз в день промывать р-ром перманганата калия (1 : 2000) из кружки Эсмарха.
Прогноз
При нарастании интоксикации, явлениях сердечной недостаточности и сепсиса к концу 1-й или в течение 2-й недели может наступить смерть (до применения антибиотиков летальность достигала 60%); антибиотикотерапия позволила снизить количество летальных исходов до единичных случаев.
Профилактика
Плановая санация полости рта (см.) и глотки у детей и взрослых; предупреждение анаэробной инфекции при ранениях челюстей и мягких тканей дна полости рта — см. Анаэробная инфекция, профилактика.
Библиография: Войно-Ясенецкий В.Ф. Очерки гнойной хирургии, с. 93, Л., 1956; Груздев Н. А. Острая одонтогенная инфекция, с. 72, М., 1978; Евдокимов А. И. и Васильев Г. А. Хирургическая стоматология, с. 165, М., 1964; Brabant H. Soucasne poznatky o angine zvane Ludowici, Cs. Stornat., sv. 70, s. 259, 1970, bibliogr.; Fein S. a. Mohnас A. M. Ludwig’s angina infection, J. oral Surg., v. 31, p. 785, 1973; Ludwig D. Recherches sur une espece particuliere d’angine observee recemment dans quelques localites du Wiirtemberg, Gaz. med. Paris, ser. 2, t. 4, p. 577, 1836.
А. И. Евдокимов.
Источник
Ангина Людвига — Ludwig’s angina
Ангина Людвига (лат. Angina ludovici) — это разновидность тяжелого целлюлита, поражающего дно ротовой полости. Вначале дно рта приподнято и с трудом глотает слюну, которая может вытекать изо рта человека. По мере ухудшения состояния дыхательные пути могут быть скомпрометированы из-за уплотнения промежутков с обеих сторон языка. Это состояние быстро возникает в течение нескольких часов.
В большинстве случаев это связано с зубной инфекцией . Другие причины включают парафарингеальный абсцесс , перелом нижней челюсти , порез или пирсинг во рту или камни в подчелюстной слюне . Это распространяющаяся инфекция соединительной ткани через тканевые пространства, как правило, с вирулентными и инвазивными организмами. Это особенно касается поднижнечелюстного , подподбородочного и подъязычного пространств .
Профилактика заключается в соответствующей стоматологической помощи, включая лечение стоматологических инфекций. Начальное лечение обычно проводится антибиотиками широкого спектра действия и кортикостероидами . В более запущенных случаях может потребоваться интубация трахеи или трахеостомия .
С появлением антибиотиков в 1940-х годах, улучшением гигиены полости рта и зубов и более агрессивным хирургическим подходом значительно снизились показатели и риск смерти среди инфицированных. Он назван в честь немецкого врача Вильгельма Фредерика фон Людвига , который впервые описал это состояние в 1836 году.
Признаки и симптомы
Стенокардия Людвига — это форма тяжелого диффузного целлюлита с двусторонним поражением, в первую очередь поднижнечелюстного пространства, а также подъязычного и подподбородочного пространств. Он проявляется остро и распространяется очень быстро, что означает, что ранняя диагностика и немедленное планирование лечения являются ключом к спасению жизней. Внешние признаки могут включать двусторонний отек нижней части лица вокруг нижней челюсти и верхней части шеи. Признаки внутри рта могут включать возвышение дна рта из-за поражения подъязычного пространства и смещения языка кзади, что создает возможность нарушения дыхательных путей. Дополнительные симптомы могут включать болезненный отек шеи, зубную боль, дисфагию , одышку, лихорадку и общее недомогание. Стридор, тризм и цианоз также могут быть замечены при приближении надвигающегося кризиса дыхательных путей.
Причина
Наиболее распространенной причиной стенокардии Людвига является одонтогенная болезнь, на которую приходится примерно 75-90% случаев. Инфекции нижних вторых и третьих моляров обычно возникают из-за того, что их корни проходят ниже подмышечно-подъязычной мышцы. Периапикальные абсцессы этих зубов также приводят к проникновению кортикального слоя в язык, что приводит к поднижнечелюстной инфекции.
Тем не менее, язвы во рту, злокачественные инфекции полости рта, перелом нижней челюсти, двусторонняя инфекция поднижнечелюстных желез, связанная с сиалолитиазом, и проникающие повреждения дна ротовой полости также были зарегистрированы как потенциальные причины стенокардии Людвига. Фактически, те же самые микроорганизмы, ответственные за менее болезненные инфекции головы и шеи, обнаруживают, что вызывают обширную инфекцию по всему дну и шее, когда критически рассматривается ангина Людвига. Пациенты с системными заболеваниями, такими как сахарный диабет, недоедание, ослабленная иммунная система и трансплантация органов, также обычно предрасположены к ангине Людвига.
Установлено, что треть случаев ангины Людвига связана с системным заболеванием. Обзор, в котором сообщается о заболеваемости, связанной со стенокардией Людвига, показал, что 18% случаев были связаны с сахарным диабетом, 9% — с синдромом приобретенного иммунодефицита и еще 5% были положительными на вирус иммунодефицита человека (ВИЧ).
Диагностика
Инфекции, возникающие в корнях зубов, можно определить с помощью рентгеновского снимка зубов . КТ шеи с контрастным веществом используется для выявления инфекций глубокого шейного пространства. Если есть подозрение на инфицирование грудной полости , иногда проводится сканирование грудной клетки .
Ангионевротический отек, карцинома языка и образование подъязычной гематомы после антикоагуляции должны быть исключены как возможные диагнозы.
Микробиология
Есть несколько методов, которые можно использовать для определения микробиологии ангины Людвига. Одним из традиционно используемых методов является отбор образцов культур, хотя он имеет некоторые ограничения. Взяв образцы гноя у пациента со стенокардией Людвига, было обнаружено, что микробиология обычно полимикробная и анаэробная . Некоторые из наиболее часто встречающихся микробов — это Viridans Streptococci , Staphylococci , Peptostreptococci , Prevotella , Porphyromonas и Fusobacterium .
лечение
Для каждого пациента план лечения должен составляться с учетом индивидуальных особенностей каждого пациента. Это именно стадия заболевания и сопутствующие заболевания на момент обращения, опыт врача, доступные ресурсы и персонал являются решающими факторами при составлении плана лечения. Существует четыре принципа, которыми руководствуются при лечении стенокардии Людвига: достаточное обеспечение проходимости дыхательных путей, ранняя и агрессивная терапия антибиотиками, разрез и дренирование для всех, кто не справляется с медицинской помощью или образует локальные абсцессы, а также адекватное питание и гидратационная поддержка. Каждый из них будет подробно объяснен ниже.
Управление дыхательными путями
Размещение эндотрахеальной трубки для облегчения дыхания.
Было обнаружено, что обеспечение проходимости дыхательных путей является наиболее важным фактором в лечении пациентов со стенокардией Людвига, т.е. это «основная терапевтическая проблема». Известно, что нарушение дыхательных путей является основной причиной смерти от стенокардии Людвига.
- Основной метод достижения этого — позволить пациенту сидеть в вертикальном положении с дополнительным кислородом, обеспечиваемым маской или носовыми канюлями. Пациентов нельзя оставлять без присмотра, особенно если нет интубации или хирургического вмешательства в дыхательные пути.
- Методы диапазона управления дыхательные пути от консервативного лечения дыхательных путей — состоящие из тесного наблюдения и внутривенного введения антибиотиков , в дыхательных путях вмешательства с эндотрахеальной интубации или трахеостомии .
- Если уровни насыщения кислородом адекватны и были введены противомикробные препараты , можно провести простое наблюдение за дыхательными путями. Это подходящий метод для лечения детей, поскольку ретроспективное исследование показало, что только 10% детей нуждаются в контроле дыхательных путей. Однако трахеостомия была выполнена 52% больных стенокардией Людвига старше 15 лет.
- Контроль проходимости дыхательных путей является обязательным, если требуется хирургическая процедура.
- Гибкая назотрахеальная интубация требует навыков и опыта.
- Если назотрахеальная интубация невозможна, могут быть выполнены крикотиротомия и трахеостомия под местной анестезией. Эта процедура проводится пациентам с запущенной стадией стенокардии Людвига.
- Было обнаружено, что эндотрахеальная интубация связана с высокой частотой неудач с острым ухудшением респираторного статуса.
- Избирательная трахеостомия описывается как более безопасный и более логичный метод лечения проходимости дыхательных путей у пациентов с полностью развитой стенокардией Людвига.
- Волоконно-оптическая назоэндоскопия также может использоваться, особенно для пациентов с опуханием дна рта .
- Важно, чтобы перед разрезом и дренированием была проконсультирована с анестезиологом о возможных проблемах с дыхательными путями при интубации. Набор для трахеостомии всегда должен находиться в операционной на случай, если потребуется локальная трахеостомия или экстренная крикотиротомия .
Антибиотики
- Антибактериальная терапия эмпирическая , ее проводят до получения результатов посева и определения чувствительности . Эмпирическая терапия должна быть эффективной против видов аэробных и анаэробных бактерий, обычно вызывающих стенокардию Людвига. Только после получения результатов культурального исследования и определения чувствительности терапию следует адаптировать к конкретным потребностям пациента.
- Эмпирический охват должен включать пенициллин с ингибитором B-лактамазы, например амоксициллин / тикарциллин с клавулановой кислотой, или антибиотик, устойчивый к бета-лактамазе, такой как цефокситин , цефуроксим , имипенем или меропенем . Его следует назначать в сочетании с лекарством, эффективным против анаэробов, таким как клиндамицин или метронидазол .
- Рекомендуется парентеральное введение антибиотиков до тех пор, пока у пациента не пропадет лихорадка в течение как минимум 48 часов. Затем можно начать пероральную терапию продолжительностью 2 недели с амоксициллина с клавулановой кислотой , клиндамицином , ципрофлоксацином , триметоприм-сульфаметоксазолом или метронидазолом .
Разрез и дренаж
- Хирургический разрез и дренирование — основные методы лечения тяжелых и сложных инфекций глубоких отделов шеи, которые не поддаются лечению в течение 48 часов.
- Показан в случаях:
- Компромисс дыхательных путей
- Сепсис
- Ухудшение состояния
- Нисходящая инфекция
- Сахарный диабет
- Явные или рентгенологические признаки абсцесса формирования
- Двусторонние поднижнечелюстные разрезы следует выполнять в дополнение к срединному субментальному разрезу. Доступ к супрамило-подъязычным пространствам можно получить тупым рассечением через подъязычно-подъязычную мышцу снизу.
- Дренажи Пенроуза рекомендуются как в супрамило-подъязычной, так и в подъязычной области с обеих сторон. Кроме того, с обеих сторон должны быть размещены сквозные дренажи из поднижнечелюстного пространства в подподбородочное пространство.
- Разрез и дренирование процесс завершается санацией от некротических тканей и тщательного полива.
- Необходимо отметить стоки, чтобы определить их местонахождение. Они также должны быть зашиты петлями, чтобы их можно было продвигать без повторной анестезии пациента, пока дренажи повторно пришивают к коже.
- Затем накладывается впитывающая повязка . Фиксатор повязки может быть сконструирован таким образом, чтобы предотвратить использование ленты.
Нутритивная поддержка
Адекватное питание и поддержка гидратации важны для решения исходов у любого пациента после операции, особенно у маленьких детей. В этом случае боль и отек в области шеи обычно вызывают затруднения при приеме пищи или глотании, что приводит к сокращению приема пищи и жидкости пациентом. В результате пациенты страдают от потери веса из-за сначала потери жира, мышц и кожи, а затем костей и внутренних органов на поздней стадии. Между тем, на клеточном уровне клетки будут менее способны поддерживать гомеостаз в присутствии стрессоров, таких как инфекция и хирургическое вмешательство. Поэтому пациенты должны получать хорошее питание и гидратацию, чтобы способствовать заживлению ран и бороться с инфекцией.
Послеоперационный уход
Экстубация , то есть удаление эндотрахеальной трубки для освобождения пациента от искусственной вентиляции легких, должна проводиться только в том случае, если доказано, что дыхательные пути пациента проходимы, что обеспечивает адекватное дыхание. На это указывает уменьшение отека и способность пациента адекватно дышать вокруг эндотрахеальной трубки без манжетов с заблокированным просветом.
Во время пребывания в больнице за состоянием пациента будут внимательно следить:
- проведение посевов и тестов на чувствительность, чтобы решить, нужно ли вносить какие-либо изменения в курс антибиотиков пациента
- наблюдение за температурой тела пациента — повышение предполагает дальнейшее заражение
- мониторинг количества лейкоцитов в крови пациента — снижение подразумевает эффективный и достаточный дренаж
- повторение компьютерной томографии для подтверждения восстановления здоровья пациента или, если инфекция распространяется, пораженных анатомических областей.
Более того, рекомендуется никогда не оставлять маленьких детей со значительным отеком шеи без присмотра и всегда сидеть, чтобы не задохнуться.
Этимология
Термин «стенокардия» происходит от латинского слова « angere », что означает «удушье»; и греческое слово « анхоне », что означает «задушить». Если рассматривать это в контексте, стенокардия Людвига связана с чувством удушья и удушья, вторичным по отношению к обструкции дыхательных путей, что является наиболее серьезным потенциальным осложнением этого состояния.
Смотрите также
- Антикор
Рекомендации
внешние ссылки
Источник