Ангина флегмонозная и паратонзиллярный абсцесс
Содержание статьи
Обзор
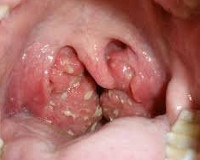
Флегмонозная ангина (острый паратонзиллит) — это гнойное воспаление мягких тканей около небных миндалин (гланд). Паратонзиллярный абсцесс — это ограниченное скопление гноя (гнойник), расположенное за миндалиной,- возможный исход флегмонозной ангины.
Миндалины представляют собой две небольшие железы, расположенные в задней части горла, за языком. Флегмонозная ангина обычно развивается после острого или обострения хронического тонзиллита, когда инфекция распространяется от пораженной миндалины на соседние ткани. Это, как правило, сопровождается резким ухудшением состояния. Флегмонозной ангиной чаще болеют подростки и молодые люди.
Симптомы флегмонозной ангины:
- усиление боли в горле, обычно с одной стороны;
- повышение температуры до 38ºС и выше;
- затруднение при открывании рта;
- боль при глотании;
- затруднение глотания, которое может приводить к слюнотечению;
- изменение голоса и затруднение речи;
- неприятный запах изо рта;
- боль в ухе с пораженной стороны;
- головная боль и общее плохое самочувствие;
- увеличение лимфатических узлов под нижней челюстью и на шее на стороне поражения;
- отечность лица и шеи;
- затруднение дыхания.
Самочувствие обычно улучшается после формирования абсцесса. То есть, когда между миндалиной и стенкой глотки образуется скопление гноя, которое отграничено от соседних тканей капсулой и валом из клеток иммунной защиты. Во рту становится хорошо видно резко увеличенную миндалину, её смещение к центру зева. Без лечения абсцесс может самостоятельно вскрыться в полость рта, что сопровождается отхождением большого количества гноя, резким улучшением состояния и, как правило, выздоровлением. Однако гной может расплавить ткани вглубь лотки, что приводит к развитию редких, но тяжелых осложнений: флегмоне шеи или сепсису.
При появлении симптомов острого паратонзиллита или паратонзиллярного абсцесса у вас или вашего ребенка нужно сразу обратиться к врачу общей практики или отоларингологу. Врач расспросит вас о симптомах, осмотрит горло и миндалины. При подтверждении диагноза потребуется госпитализация в ЛОР-отделение больницы для дальнейшего лечения. Для предупреждения осложнений важно начать лечение как можно раньше.
Причины флегмонозной ангины
Причиной возникновения флегмонозной ангины является бактериальная инфекция. Флегмонозную ангину могут вызывать разные бактерии, но чаще всего — гемофильная палочка и стрептококк, особенно гноеродный стрептококк (Streptococcus pyogenes).
Точно не известно, почему появляется инфекция, вызывающая флегмонозную ангину, однако наиболее распространенная теория гласит, что абсцесс (скопление гноя) образуется после тяжелого, нелеченного или не полностью вылеченного острого тонзиллита (ангины).
Другая теория о причинах возникновения флегмонозной ангины касается желез Вебера. Железы Вебера вырабатывают секрет и расположены непосредственно над миндалинами. Они удаляют из миндалин и окружающей области продукты распада, например омертвевшие ткани.
При нарушении функции желез Вебера, накопившиеся вокруг миндалин продукты распада не выводятся, что может привести к отеку канальцев, по которым происходит отток из желез. Это создает благоприятные условия для развития инфекции, которая в свою очередь может вызвать абсцесс.
Факторы, которые могут увеличить риск развития флегмонозной ангины после воспаления горла:
- наличие диабета;
- снижение способности иммунной системы бороться с инфекциями, например, при ВИЧ.
Лечение флегмонозной ангины и паратонзиллярного абсцесса
Лечение флегмонозной ангины и паратонзиллярного абсцесса обычно включает сочетание медикаментозных и хирургических методов.
Медикаментозное лечение
Антибиотики необходимы для борьбы с бактериальной инфекцией, вызвавшей воспаление. Обычно антибиотики вводят непосредственно в вену (внутривенно). Это более действенно, чем прием антибиотиков в форме таблеток. Антибиотики, часто применяемые для лечения флегмонозной ангины:
- феноксиметилпенициллин, также называемый пенициллином V, — тип пенициллина;
- кларитромицин, если у вас аллергия на пенициллин;
- амоксициллин;
- клиндамицин;
- эритромицин.
Применяется несколько различных видов антибиотиков. Выбор будет зависеть от типа бактерий, вызвавших у вас инфекцию, и от того, какие лекарственные препараты подходят вам больше всего. Например, некоторые типы лекарственных препаратов могут не подходить при наличии у вас некоторых хронических заболеваний, например болезней печени или почек.
Некоторые типы антибиотиков могут взаимодействовать с некоторыми типами противозачаточных таблеток, например, с комбинированными оральными контрацептивами (КОК). В этом случае врач может порекомендовать вам другие методы контрацепции на этот период.
Кортикостероиды — это лекарственные препараты, содержащие стероиды, вид гормонов. Они помогают уменьшить отек и могут использоваться для лечения флегмонозной ангины при очень сильной боли в горле или серьезном нарушении глотания. Исследования показали, что кортикостероиды являются безопасным и эффективным методом лечения флегмонозной ангины.
Обезболивающие средства. Наиболее распространенные обезболивающие препараты для лечения флегмонозной ангины и паратонзиллярного абсцесса — парацетамол и ибупрофен.
Хирургическое лечение
В большинстве случаев для лечения флегмонозной ангины назначения одних антибиотиков недостаточно, и требуется хирургическое вмешательство.
Игольная аспирация позволяет удалить гной из абсцесса. Процедуру проводят с помощью длинной тонкой иглы. При проведении игольной аспирации вам скорее всего введут успокоительный лекарственный препарат, чтобы помочь расслабиться, или местный анестетик для обезболивания области прокола, чтобы вы не чувствовали никакой боли. После аспирации удаленную из абсцесса жидкость отправят в лабораторию для определения типа бактерий, вызвавших инфекцию, и их чувствительности к антибиотикам.
Разрез и дренирование. В некоторых случаях для выведения (дренирования) жидкости из абсцесса делают разрез в пораженной области. Разрез и дренирование также проводят под действием расслабляющих успокоительных препаратов, местных анестетиков или общего наркоза, чтобы вы спали во время процедуры.
Тонзилэктомия — это операция по удалению миндалин. Тонзиллэктомию рекомендуют в тяжелых случаях флегмонозной ангины или при повторных воспалениях горла. Прочитайте подробнее о тонзиллэктомии в разделе о лечении острого и хронического тонзиллита.
В зависимости от тяжести инфекции вам может потребоваться провести в больнице от 2 до 4 дней. На протяжении этого времени жидкости и лекарства будут вводить вам через капельницу. После выписки из больницы может понадобиться побыть дома около 7 дней.
Профилактика острого паратонзиллита и паратонзиллярного абсцесса
Лучший способ профилактики флегмонозной ангины — избегать тесных контактов с теми, кто болеет вирусными или бактериальными инфекциями. Например, не пользуйтесь зубной щеткой человека, больного тонзиллитом, а также общими чашками, тарелками, столовыми приборами. Соблюдайте гигиену, регулярно мойте руки горячей водой с мылом. Курение также может повысить риск возникновения флегмонозной ангины.
К какому врачу обратиться с флегмонозной ангиной?
При появлении симптомов флегмонозной ангины найдите терапевта, педиатра(при ангине у ребенка) или ЛОР-врача, которые проведут диагностику, назначат лечение, а при необходимости направят вас в больницу.
Если необходима госпитализация для хирургического лечения, вы можете выбрать ЛОР-клинику с помощью нашего сервиса.
Источник
Флегмонозная ангина (Интратонзиллярный абсцесс)
Флегмонозная ангина – форма банального тонзиллита, которая характеризуется образованием абсцесса в паренхиме миндалины. Основные симптомы – острая боль в горле во время акта глотания и при движениях языком, гиперсаливация, неприятный запах изо рта, вынужденное положение головы, тризм, невнятность речи, гнусавость, интоксикационный синдром. Диагностика основывается на анамнезе заболевания, жалобах больного, результатах общего осмотра, фарингоскопии, анализов крови и бактериологического исследования. Лечение заключается в дренировании полости абсцесса с последующей антибактериальной, противовоспалительной и дезитоксикационной терапией.
Общие сведения
Флегмонозная ангина, или интратонзиллярный абсцесс – одна из самых редких форм тонзиллита. Наиболее склонны к такому варианту воспаления небных миндалин подростки в возрасте от 13 до 17 лет. Среди пожилых лиц и детей дошкольного возраста эта патология практически не встречается. Болезнь одинаково распространена среди представителей мужского и женского пола. Порядка 85% случаев заболевания обусловлено другими вариантами первичных ангин. При отсутствии соответствующего лечения осложнения развиваются более чем у 90% больных, как правило – в форме паратонзиллярного абсцесса. Рецидивы встречаются у 10-15% пациентов, в 90% случаев – в течение года после перенесенной ангины.
Причины флегмонозной ангины
Причина заболевания – образование абсцесса внутри тканей миндалины, зачастую на фоне уже имеющихся воспалительных изменений. В качестве возбудителей обычно выступают b-гемолитический стрептококк группы А и гемофильная палочка. К самым частым причинам развития относятся:
- Наличие ангин других форм. Наиболее распространенный этиологический вариант, при котором формирование абсцесса происходит в результате неадекватного лечения лакунарного или фолликулярного тонзиллита.
- Наличие местных очагов инфекции. Способствовать флегмонозным изменениям небных миндалин могут кариозные зубы, пародонтоз или патологическое прорезывание зубов мудрости.
- Травматические повреждения. В редких случаях формированию ангины предшествует проникновение в паренхиму миндалины инородного предмета.
Отдельно выделяют факторы, способствующие развитию острых ангин или провоцирующие обострение хронических форм. В их список входит местное и общее переохлаждение, курение, нерациональное питание, недостаточность витаминов группы В и С, наличие декомпенсированного сахарного диабета, СПИДа, онкогематологических патологий, длительный прием кортикостероидов, перенесенный курс химиотерапии.
Патогенез
Развитие флегмонозной ангины – результат нарушения оттока гнойных масс из воспалительно-измененных небных миндалин. Скопление гноя обуславливает закупорку лакун и дисфункцию желез Вебера. Последние локализируются возле верхнего полюса миндалин и отвечают за выведение продуктов жизнедеятельности глоточных тканей. Дальнейшее формирование абсцесса проходит в три последовательных стадии: отечную, инфильтративную и абсцесдирующую. Первый этап характеризуется общей отечностью лимфоидной ткани миндалины и паратонзиллярной клетчатки. Стадия инфильтрации проявляется скоплением в области развития патологического процесса большого количества иммунных клеток, в первую очередь – лейкоцитов. На этапе абсцедирования формируются гнойные изменения региональных тканей и множественные некротические очаги в фолликулах, которые при слиянии образуют полость абсцесса внутри миндалины, обычно расположенную возле ее поверхности.
Симптомы флегмонозной ангины
Первые симптомы заболевания развиваются спустя 1-3 дня после перенесенной первичной ангины. Клинически это проявляется нормализацией температуры тела через определенный промежуток времени с ее последующим повторным повышением до 39,0-39,5° C. Параллельно возникают другие симптомы общей интоксикации: ноющая головная боль, недомогание, слабость, чувство «разбитости», нарушение сна, потеря аппетита, незначительная тошнота. Возобновляется резкая боль при глотании, которая может сохраняться в состоянии покоя и обостряется даже во время проглатывания собственной слюны.
При постепенном увеличении размеров абсцесса болевой синдром усиливается даже минимальных движениях языка. Пациенты жалуются на то, что любая попытка принять пищу или выпить воду становится невыносимо болезненной. Часто определяется наличие неприятного гнилостного запаха изо рта, иногда – с примесью ацетона. Одновременно искажается речь, развивается гнусавость. В тяжелых случаях возникает тонический спазм жевательных мышц, из-за чего больной не может полноценно открыть рот. Пациент придает голове вынужденное положение с наклоном вперед и незначительным поворотом в больную сторону.
Осложнения
Основное осложнение патологии – формирование паратонзиллярного абсцесса, что также обусловлено нарушением дренирования крипт миндалин и скоплением гнойных масс в околоминдаликовой клетчатке. При длительном отсутствии лечения развиваются окологлоточные абсцессы, отек гортани и флегмоны шеи. Грозное осложнение интратонзиллярного абсцесса – аррозивное кровотечение, которое является результатом вовлечения в процесс артериальных сосудов, проходящих в паратонзиллярном пространстве. При распространении инфекции в полость черепа через региональные вены и крыловидное сплетение возникает тромбофлебит кавернозного синуса. По этому же механизму может развиваться воспаление мозговых оболочек – гнойный менингит. При проникновении гноетворной микрофлоры и выделяемых ею токсинов в системный кровоток наблюдается наиболее опасное осложнение – сепсис.
Диагностика
Диагностика флегмонозной ангины не представляет трудностей для опытного отоларинголога. Постановка диагноза производится преимущественно на основании внешних изменений пораженной небной миндалины и данных анамнеза заболевания. Полноценная диагностическая программа включает:
- Опрос больного. Специалист обращает внимание на недавно перенесенные острые ангины или наличие хронического тонзиллита, характер ранее проводимого лечения, устанавливает наличие потенциальных этиологических и способствующих факторов.
- Физикальный осмотр. Внешне наблюдается вынужденный наклон головы в сторону пораженной миндалины, невозможность четко выговаривать слова, гнусавость. При пальпации лимфатических узлов определяется значительное увеличение в объеме, болезненность передних и задних шейных, нижнечелюстных лимфоузлов, умеренная гиперплазия подбородочных, предушных, заушных и затылочных групп.
- Фарингоскопия. При визуальном осмотре отмечается гиперемия и диффузная отечность тканей зева. Пораженная небная миндалина резко увеличена, смещена к срединной линии и несколько книзу, покрыта грязно-серым или желтоватым налетом, который легко снимается шпателем. Язычок при этом отклоняется в здоровую сторону, резко набухает и внешне приобретает стекловидный характер, а передняя небная дужка утолщается, выпячивается вперед и к средине зева.
- Лабораторные исследования. В ОАК обнаруживаются неспецифические признаки воспаления – лейкоцитоз со смещением лейкоцитарной формулы в сторону юных и палочкоядерных нейтрофилов, повышение СОЭ. Проводится бактериологическое исследование мазка из зева, с помощью которого определяется характер присутствующей бактериальной флоры и ее чувствительность к наиболее распространенным антибиотикам.
Дифференциальная диагностика осуществляется с ретенционными кистами миндалин и токсической формой дифтерии. В пользу нагноения кист свидетельствует наличие небольших образований округлой формы желтого цвета, которые расположены непосредственно под эпителиальным покровом лимфоидной ткани миндалин, а также слабовыраженный или полностью отсутствующий интоксикационный синдром. Токсическая форма дифтерии ротоглотки сопровождается выраженным отеком шейной клетчатки и тяжелой системной интоксикацией, образованием беловатой пленки, которая распространяется на околоминдаликовые ткани, тяжело снимается и оставляет после себя капли крови.
Лечение флегмонозной ангины
Оказание медицинской помощи осуществляется исключительно в условиях отоларингологического стационара. Терапевтическая программа при флегмонозной ангине комплексная, состоит из консервативных и оперативных методов лечения. К ним относятся:
- Дренирование абсцесса. Проводится путем хирургического вскрытия или пункции иглой под местной аппликационной анестезией. Второй вариант также может использоваться в качестве диагностической процедуры, при помощи которой производится дифференциация с другими патологиями и забор гнойных масс для микробиологического исследования.
- Антибиотикотерапия. При формировании интратонзиллярного абсцесса применяются высокие дозы тех же антибактериальных средств, что и при других формах банальных ангин. Препаратами выбора являются макролиды, цефалоспорины 3-4 поколения, аминопенициллины, карбопенемы. После получения результатов антибиотикограммы выполняется коррекция схемы медикаментозного лечения в соответствии с чувствительностью высеянных колоний микроорганизмов.
- Патогенетическая и симптоматическая терапия. Проводится с целью дезинтоксикации организма и купирования отдельных симптомов. Включает в себя дезинтоксикационную терапию плазмозаменителями и раствором 5% глюкозы; противовоспалительное лечение при помощи НПВС и глюкокортикоидов; назначение обезболивающих, иммуностимуляторов, антигистаминных средств, витаминных комплексов и общеукрепляющих препаратов. Для местного воздействия назначаются полоскания ротовой полости растворами антисептиков и лекарственных растений.
Прогноз и профилактика
Прогноз для излечения при флегмонозной ангине благоприятный. Ранняя диагностика и правильно подобранное лечение позволяют добиться полного выздоровления и предотвратить формирование гнойных осложнений. Рецидивы заболевания встречаются относительно редко, преимущественно у лиц с недостаточностью иммунитета. В таких случаях показано хирургическое удаление миндалин. К профилактическим мероприятиям относятся правильное и осовремененное лечение других вариантов тонзиллита, санация очагов инфекции ротовой полости, коррекция иммунодефицитных состояний, общее укрепление организма, отказ от вредных привычек.
Источник
Флегмонозная ангина
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Флегмонозная ангина, или острый паратонзиллит (по Б.С.Преображенскому), — острое гнойное воспаление околоминдаликовой клетчатки, возникающее первично или вторично, как осложнение через 1-3 дня после фолликулярной или лакунарной ангины.
При флегмонозной ангине процесс в подавляющем большинстве случаев односторонний, чаще всего она возникает у лиц в возрасте 15-40 лет, реже — в возрасте менее 15 лет и очень редко — в возрасте менее 6 лет.
[1], [2], [3], [4], [5]
Причина флегмонозной ангины
В качестве этиологического фактора выступают гноеродные микроорганизмы, чаще всего стрептококки, которые проникают в паратонзиллярную клетчатку и другие экстратонзиллярные ткани из глубоких лакун небных миндалин, находящихся в состоянии воспаления при нарушении целости миндаликовой псевдокапсулы. Флегмонозная ангина может возникнуть и в результате поражения заминдаликовой клетчатки при дифтерийной и скарлатинозной ангине.
Различают три формы паратонзиллита:
- отечная;
- инфильтративная;
- абсцедирующая.
В сущности, эти формы при полном развитии перитонзиллярного абсцесса выступают как стадии единого заболевания, завершающегося абсцессом или флегмоной. Однако возможны и абортивные формы перитонзиллита, завершающиеся на первых двух стадиях.
Чаще всего флегмонозная ангина локализуется в области верхнего полюса миндалины, реже — в заминдаликовом пространстве или позади миндалины в области задней дужки. Различают также двусторонние флегмонозные ангины, абсцесс в области надминдаликовой ямки или внутри паренхимы миндалины.
Симптомы флегмонозной ангины
Отмечаются резкие боли в горне с одной стороны, которые вынуждают больного отказаться от приема даже жидкой пищи. Голос становится гнусавым, речь невнятная, больной придает голове вынужденное положение с наклоном вперед и в сторону абсцесса, из-за пареза мягкого неба жидкая нища при ее попытках проглатывания вытекает из носа. Возникает контрактура височно-нижнечелюстного сустава на стороне абсцесса, из-за чего больной может раскрывать рот только на несколько миллиметров. Изо рта ощущается неприятный запах с примесью запаха ацетона, обильное слюнотечение, проглатывание слюны сопровождается вынужденными вспомогательными движениями в шейном отделе позвоночника. Температура тела повышается до 40°С, общее состояние средней тяжести, сильная головная боль, резкая слабость, разбитость, боли в суставах, за грудиной, регионарные лимфатические узлы резко увеличены и болезненны при пальпации.
На 5-7-е сутки (приблизительно на 12-й день от начала заболевания ангиной, чаще всего через 2-4 дня после исчезновения всех ее симптомов) обнаруживается отчетливое выпячивание мягкого неба, чаще всего над верхним полюсом миндалины. При этом осмотр глотки становится все более затруднен из-за контрактуры височно-нижнечелюстного сустава (отек крыловидно-челюстной связки одноименной мышцы). При фарингоскопии отмечают резкую гиперемию и отек мягкого неба. Миндалина смещена к средней линии и книзу. В области формирующегося абсцесса определяется резко болезненный инфильтрат, который выпячивается в сторону ротоглотки. При созревшем абсцессе на вершине этого инфильтрата слизистая оболочка и стенка абсцесса истончаются и через нее просвечивает гной в виде бело-желтого пятна. Если в этот период производится вскрытие абсцесса, то из полости его выделяется до 30 мл густого, зловонного гноя зеленого цвета.
После самопроизвольного вскрытия абсцесса образуется свищ, состояние больного быстро нормализуется, становится стабильным, свищ после рубцовой облитерации полости абсцесса закрывается, и наступает выздоровление. При оперативном вскрытии абсцесса состояние больного также улучшается, однако на следующий день в связи со слипанием краев разреза и накоплением гноя в полости абсцесса температура тела вновь повышается, вновь усиливается боль в глотке, и общее состояние больного вновь ухудшается. Разведение краев разреза вновь приводит к исчезновению болей, свободному раскрыванию рта и улучшению общего состояния.
Исход околоминдаликового абсцесса определяется многими факторами и прежде всего его локализацией:
- самопроизвольное вскрытие через истонченную капсулу абсцесса в полость рта, надминдаликовую ямку или в редких случаях в паренхиму миндалины; в этом случае возникает острый паренхиматозный тонзиллит, носящий флегмонозный характер с расплавлением ткани миндалины и прорывом гноя в полость рта;
- проникновение гноя через боковую стенку глотки в парафарингеальное пространство с возникновением другой нозологической формы — боковой флегмоны шеи, весьма опасной своими вторичными осложнениями (проникновение инфекции в мышечные перифасциальные пространства, восхождение инфекции к основанию черепа или ее нисхождение в средостение;
- общий сепсис вследствие распространения инфицированных тромбов из мелких миндаликовых вен в направлении венозного внутреннего крылонебного сплетения, далее но задней лицевой вене к общей лицевой вене и квнутренней яремной вене.
Описаны случаи внутричерепных осложнений (менингит, тромбоз верхнего продольного синуса, абсцесс головного мозга) при перитонзиллярных абсцессах, возникшие в результате распространения тромба из внутреннего крылонебного венозного сплетения не книзу, т. е. не в направлении к задней лицевой вене, а кверху — к глазничным венам и далее к продольному синусу.
Осложнения флегмонозной ангины
Грозным осложнением перитонзиллярного абсцесса является тромбофлебит пещеристого синуса, проникновение инфекции в который осуществляется посредством связей миндаликовых вен с указанным синусом через крыловидное венозное сплетение, вены, проходящие в полость черепа через овальное и круглое отверстия, или же ретроградно через внутреннюю яремную вену и нижний каменистый венозный синус.
Одним из наиболее опасных осложнений перитонзиллярного абсцесса и боковой флегмоны шеи являются аррозионные кровотечения (но данным А.В.Беляевой — в 0,8% случаев), которые возникают в результате разрушения сосудов, питающих небные миндалины, или более крупных кровеносных сосудов, проходящих в парафарингеальном пространстве. Другим не менее опасным осложнением являются окологлоточные абсцессы.
[6], [7], [8], [9], [10], [11], [12], [13], [14]
Лечение флегмонозной ангины и перитонзиллярного абсцесса
Лечение при перитонзиллярном абсцессе подразделяется на неоперативное, полухирургическое и хирургическое. Неоперативное лечение включает в себя все методы и мероприятия, изложенные выше применительно к лечению ангин, однако следует отметить, что в большинстве случаев они не влияют на развитие воспалительного процесса и лишь продлевают мучительное состояние больного, поэтому многие авторы, наоборот, предлагают различные методы, ускоряющие созревание абсцесса, и доведение его до гнойной стадии, при которой проводится его вскрытие. Ряд авторов предлагают производить превентивное «вскрытие» инфильтрата еще до стадии образования гноя для того, чтобы снизить напряжение воспаленных и болезненных тканей и ускорить созревание абсцесса.
Если место вскрытия абсцесса определить трудно (глубокое его залегание), то производят диагностическую пункцию в направлении предполагаемого инфильтрата. Кроме того, при получении гноя при помощи пункции он может быть немедленно направлен на микробиологическое обследование и определение антибиотикограммы (чувствительности микроорганизмов к антибиотикам).
Пункция перитонзиллярного абсцесса
После аппликационной анестезии слизистой оболочки над инфильтратом путем 2-кратного смазываения 5% раствором кокаина вкалывают длинную и толстую иглу на шприце на 10 мл в точке, расположенной несколько кверху и кнутри от последнего нижнего моляра. Иглу продвигают медленно под небольшим углом снизу вверх и кнутри и на глубину не более 2 см. Во время продвижения иглы совершают попытки аспирации гноя. В момент попадания иглы в полость абсцесса возникает ощущение проваливания. Если содержимое абсцесса получить не удалось, то делают новый вкол в мягкое небо в точке, расположенной посередине линии, соединяющей основание язычка с последним нижним моляром. Если гноя не получено, то вскрытие абсцесса не производят и (на фоне неоперативного лечения) занимают выжидательную позицию, поскольку сама пункция способствует либо обратному развитию воспалительного процесса, либо ускоряет созревание абсцесса с последующим его спонтанным прорывом.
Вскрытие перитонзиллярного абсцесса заключается в тупом вскрытии абсцесса через надминдаликовую ямку при помощи носового корнцанга, изогнутого зажима или глоточных щипцов: анестезия аппликационная 5-10% раствором кокаина хлорида или смесью Бонена (ментол, фенол, кокаин по 1-2 мл), или аэрозольным анестетиком (3-5 с с перерывом в 1 мин — всего 3 раза). Анестезию производят в области инфильтрированных дужек и поверхности миндалины и инфильтрата. Возможно применение премедикации (димедрол, атроин, седалгин). Инфильтрационная анестезия новокаином области абсцесса вызывает резкую боль, превышающую по интенсивности боль, возникающую при самом вскрытии, и при этом не дает желанного эффекта. Однако введение 2 мл ультракаина или 2% раствора новокаина в заминдаликовое пространство, или инфильтрации мягкого неба и задней стенки глотки 1% раствором новокаина вне зоны воспалительного инфильтрата дают положительные результаты — снижают остроту боли, а главное уменьшают выраженность контрактуры височно-нижнечелюстного сустава и способствуют более широкому раскрытию рта. Если при этом «тризм» сохраняется, то можно попытаться уменьшить его выраженность при помощи смазывания заднего конца средней носовой раковины 5% раствором кокаина или смесью Бонена, что позволяет получить реперкуссионное анестезирующее действие на крылонебный узел, имеющий прямое отношение к жевательной мускулатуре соответствующей стороны.
Вскрытие абсцесса тупым путем производят следующим образом. По достижении анестезии в надминдаликовую ямку, преодолевая сопротивление тканей, с некоторым усилием вводят в закрытом виде носовой корнцанг на глубину 1-1,5 см. Попадание в полость абсцесса дает ощущение проваливания. После этого бранши корнцанга разводят и производят ими 2-3 движения кверху, кзади и книзу, стараясь при этом отделить ими переднюю дужку от миндалины. При помощи этой манипуляции создаются условия для опорожнения полости абсцесса от гноя, который тотчас изливается в полость рта. Необходимо следить за тем, чтобы гнойные массы не заглатывались или не попадали в дыхательные пути. Для этого в момент выделения гноя голову больного наклоняют вперед и книзу.
Ряд авторов рекомендуют производить тупое вскрытие не только после образования абсцесса, но и в первые дни формирования инфильтрата. Эта методика оправдана многочисленными наблюдениями, которые свидетельствуют о том, что после такого вскрытия процесс приобретает обратное развитие, и гнойник не образуется. Другим положительным результатом дренирования инфильтрата является быстрое снятие болевого синдрома, облегчение при раскрывании рта и улучшение общего состояния больного. Это объясняется тем, что в результате дренирования инфильтрата из него выделяется кровянистая жидкость, содержащая большое количество активно действующих микроорганизмов и продуктов их жизнедеятельности (биотоксинов), что резко снижает интоксикационный синдром.
Сразу же после вскрытия перитонзиллярного абсцесса тупым путем больному предлагают полоскания различными антисептическими растворами или отварами трав (ромашки, шалфея, зверобоя, мяты). На следующий день произведенную накануне манипуляцию повторяют (без предварительной анестезии) путем введения в проделанное ранее отверстие корнцанга и и раскрывания его бранш в полости абсцесса.
Хирургическое лечение перитонзиллярного абсцесса производят в положении сидя, при котором помощник фиксирует руками голову пациента сзади. Используют острый скальпель, лезвие которого обертывают ватой или лейкопластырем настолько, чтобы оставался свободным кончик длиной 1-1,5 см (предотвращение более глубокого внедрения инструмента). Скальпель вкалывают в место наибольшего выпячивания либо в точку, соответствующую середине линии, проведенной от основания язычка к последнему нижнему моляру. Разрез продлевают книзу вдоль передней небной дужки на расстояние 2-2,5 см. Затем в разрез вводят тупой инструмент (носовой корнцанг или глоточные дугообразные щипцы), проникают вглубь полости абсцесса в то место, из которого был получен гной при пункции, бранши инструмента с определенным усилием разводят, и при удачной операции из разреза тотчас появляется густой сливкообразный зловонный гной с примесью крови. Этот этап операции является чрезвычайно болезненным, несмотря на анестезию, однако уже через 2-3 мин больной испытывает значительное облегчение, спонтанная боль исчезает, рот начинает раскрываться почти в полном объеме, и через 30-40 мин температура тела снижается до субфебрильных значений, а через 2-3 ч нормализуется.
Обычно в течение следующей ночи и к утру следующего дня вновь появляются боли и затруднение раскрывания рта. Эти явления обусловлены склеиванием краев раны и новым накоплением гноя, поэтому вновь производят разведение краев разреза введением в полость абсцесса корнцанга. Эту процедуру целесообразно повторить и на ночь, в конце рабочего дня. После вскрытия абсцесса больному назначают теплые (36-37°С) полоскания различными антисептическими растворами и в течение 3-4 дней дают какой-либо сульфаниламидный препарат или антибиотик перорального (внутримышечного) применения, или продолжают в течение эгого же времени начатое лечение. Полное выздоровление наступает обычно к 10-му дню после вскрытия, но больного при благоприятном течении послеоперационного периода можно выписать из стационара через 3 дня после операции.
Ретротонзиллярные абсцессы обычно вскрываются самостоятельно, либо также производят их вскрытие по описанной выше методике. При абсцессе передней или задней дужки разрез производят вдоль нее, края разреза раздвигают инструментом с более тонкими браншами, проникают в полость абсцесса и опорожняют его обычным путем.
Если в разгаре паратонзиллярного абсцесса наступают облегчение раскрывания рта и резкое снижение болей без вскрытия абсцесса, но с прогрессирующим ухудшением общего состояния больного и появлением припухлости под углом нижней челюсти, то это свидетельствует о прорыве гноя в окологлоточное пространство.
Любое вскрытие паратонзиллярного абсцесса следует признать лечением паллиативным, симптоматическим, так как оно не приводит к ликвидации причины заболевания — инфицированной миндалины и окружающих ее тканей, поэтому каждому больному, хоть раз перенесшему околоминдаликовый абсцесс, следует удалять миндалины. Однако удаление миндалины после перенесенного паратонзиллярного абсцесса в «холодном» периоде сопряжено с большими техническими трудностями, связанными с наличием плотных рубцов, порой пропитанных солями кальция и не поддающихся срезанию тонзиллотомной петлей. Поэтому во многих клиниках СССР, начиная с 1934 г