—
Содержание статьи
Мы с вами много говорили о заблуждениях и мифах в педиатрии, но пока еще не обсуждали вопросы, касающиеся некоторых распространенных детских болезней и их лечения. Между тем, существуют также достаточно распространенные вопросы и заблуждения в отношении ангины, ветрянки или проблем иммунитета. Предлагаю вам обсудить оставшиеся не разобранными мифы в лечении детских болезней и еще некоторые нюансы в уходе за детьми.
Заблуждения о лечении ангины
Зачастую больное горло при ангине многие взрослые лечат раствором Люголя, так как этим способом мы пользовались еще со времен своего детства. Но сегодня врачи достаточно сильно пересмотрели свое отношение к подобным достаточно «варварским» методам лечения, и теперь в лечении детей смазывание горла и миндалин Люголем крайне не рекомендовано. Прежде всего, йодные растворы сильно сушат слизистые оболочки и раздражают их, поэтому, стоит ли при ангине и без того сильно воспаленную и раздраженную слизистую оболочку обрабатывать этим раствором и раздражать еще больше? Я думаю, что совсем не стоит. Кроме того, залезть ребенку в рот и намазюкать раствором миндалины не так и просто, это и рвотные позывы, и стресс и страх, вам самим приятна такая процедура? Для детей такой метод вообще может вызвать стойкое отвращение ко всем дальнейшим способам лечения, истерикам и крикам. Сегодня существует масса более эффективных лекарств с более удобными способами применения.
Кроме того, при ангине важно обильное теплое питье — оно увлажняет раздраженные слизистые, помогает снять неприятные ощущения, активно вымывает из организма токсины, которые формируются в результате жизнедеятельности микроорганизмов. Но при лечении ангины и болей в горле подходят для питья далеко не все напитки — так, не стоит давать детям такие традиционные напитки как клюквенные морсы, кислые напитки и чай с лимоном. Кислая среда на слизистых создает благоприятные условия для активного развития и размножения микробов, что может еще больше раздражать больное горлышко. И также стоит помнить о том, чтобы напитки не были слишком горячими, чтобы не вызвать дополнительного травмирования слизистых.
Кстати, многие почему-то думают, что ангиной можно заболеть от переохлаждения или питья ледяных напитков, что далеко не так. Ангина, в отличие от банальных простуд, является заболеванием особого рода — это острая инфекционно-аллергическая инфекция, то есть для ее развития нужно появление на миндалинах микробов, или, что реже — вирусов или грибков. Почему же ангину так часто связывают с холодными продуктами или переохлаждением? Все дело в том, что на фоне местного или общего переохлаждения происходит резкое ослабление иммунитета, что приводит к более легкому развитию микробов и их агрессии. Также стоит помнить, что ангина — это заболевание заразное, и подхватить ее малыш может от мамы или папы с хроническим тонзиллитом или гайморитами. В основном эти болячки вызываются одними и теми же микробами. И чаще всего пока не вылечены сами родители, дети могут буквально не вылезать из ангины.
Ну так может тогда взять и удалить эти несчастные миндалины, чтобы они не давали постоянной инфекции и у ребенка перестанет постоянно болеть горло? Еще совсем недавно, лет тридцать назад среди специалистов бытовали такие рекомендации и миндалины удаляли часто и достаточно активно. Обычно удаление миндалин практиковалось в возрасте пяти-шести лет, и многие современные мамы и папы сами лишены миндалин, потому, что в детстве часто болели. Но у современной медицины сегодня совершенно иной взгляд на проблему ангин и воспаления миндалин. Сегодня ученые-иммунологи доказали, что миндалины крайне нужны организму для активной иммунной защиты, они являются физиологическим барьером на пути микробов и проникновения их вглубь организма. Если же миндалины удаляются — это приводит к серьезным осложнениям в работе иммунной системы и повышает риски развития бронхитов и пневмоний. И плюс ко всему, любая хирургическая операция не проходит бесследно для детского организма как из-за наркоза, так и из-за психологической травмы и пребывания в стационаре. Применять хирургическое лечение нужно лишь в том случае, когда все возможные меры себя исчерпали или ситуация критическая — развивается абсцесс и гной. Поэтому сегодня удаление миндалин — это очень исключительная операция.
О ветрянке и ее лечении
Часто сегодня обсуждается вопрос о том, можно ли болеть ветряной оспой повторно? Ранее бытовало устойчивое мнение, что ветрянкой болеют раз в жизни, но сегодня это уже не является абсолютно верным утверждением. Во-первых, после перенесенной ветряной оспы вирус никуда из организма не исчезает, к сожалению, и хранится в нашем теле (а точнее в особых нервных ганглиях) пожизненно. Если вы здоровы, ваш иммунитет крепкий и работает нормально, вирус сдерживается и спокойно себе дремлет внутри организма. Но в условиях сильного подавления иммунитета (иммунодепрессии) вирус может активизироваться и давать заболевание. Это не будет классическая ветрянка, но возникнет не менее «приятное» заболевание — опоясывающий герпес (лишай). Это крайне тяжелое и очень болезненное состояние, к тому же заразное для других, не болевших ветрянкой.
Также бывает и такая ситуация, когда ветрянку переносит грудничок, имеющий готовые антитела от матери, и протекает она легко или скрыто. В таком случае собственная иммунная система не дает образования полноценного иммунитета и формирования антител, тогда вполне возможно переболеть ветрянкой повторно. Также могут заболеть и ветрянкой взрослые, которые болели в детстве, а потом переносили заменные переливания крови, плазмы или имеющие сбои в иммунитете.
Кстати, многие просто не помнят о том, болели они или нет, и точно ли ветрянка это была. Еще одним частым заблуждением в плане ветрянки является возможность заражения ею через третье лицо (переносчиков). Якобы, если к вам в гости придет кто-то, у кого в семье больны ветрянкой (но человек сам ею ранее болел) — вы можете заразиться. Это неправда, ветрянка передается воздушно-капельным путем, то есть больные ею должны покашлять, начихать на вас или ребенка, либо вирусы от больных людей с частичками пыли и воздуха должны попасть на слизистые. Поэтому, ветряка так и названа — она легко передается в многоквартирных домах по коридорам, лифтам, вентиляции или из комнаты в комнату. Но, при этом заболеть от третьих лиц нельзя — если мама работает воспитателем в детском садике, и в ее группе ветрянка, при этом она в детстве точно ею болела, своего дитя она ветрянкой не заразит, не принесет ее на одежде или коже.
По лечению ветрянки также существует множество заблуждений — почему-то принято считать ее достаточно несерьезной болезнью и многие ее даже лечить не хотят, а ранки от высыпаний даже не обрабатываются, типа сами они подсохнут и потом отвалятся. Но, ветрянка болезнь коварная, она может давать серьезные осложнений вплоть до воспаления оболочек головного и спинного мозга, поражения роговицы глаза, а также пневмонии, инфекции кожи и подкожной клетчатки из-за присоединения к прыщикам микробной инфекции. поэтому, стоит проводить обработку кожи антисептиками или специальными лосьонами, и строго следить за самочувствием, проводя симптоматическое лечение. Если возникают какие-либо сомнения — срочно к врачу! И, кстати, совершенно неверно считать, что при ветрянке нельзя купаться — можно, и более того, нужно! Грязные кожные покровы — отличная питательная среда для микробов, грязная кожа хуже дышит и осложняет течение болезни. А теплый душ помогает снять зуд от болячек, ванна с содой или крахмалом помогает подсушить прыщики.
И немного об иммунных препаратах
Сегодня стала модной тенденция в педиатрии назначать детям при простудах и различных детских инфекциях иммунные препараты по типу анаферонов, арбидолов, грипперонов и прочих медикаментов. Считается, что данные средства обладают эффектом повышения (стимуляции) иммунитета. Не менее распространенным методом повышения иммунитета также сегодня считается прием различных экстрактов и трав с якобы иммунотропными эффектами. Это распространенное заблуждение и одна из основных бед в аллергологии и иммунологии — сегодня такие препараты-иммуномодуляторы продаются в любой аптеке абсолютно без рецепта! Участковые же врачи считают, что их можно особо не внимая в суть и принцип действия, назначать детям и взрослым при ОРВИ, гриппах и многих других заболеваниях. Но это неправильно, и порой прием всех этих феронов-арбидолов приносит вреда больше, чем пользы, так как перед вмешательством в иммунную систему нужна иммунограмма и твердая уверенность в том, что проблемы иммунитета имеются и их нужно реально исправлять! А в подавляющем большинстве случаев приема данных препаратов никаких проблем иммунитета не имеется, и показаний для их приема просто нет! Но родители упорно применяют при каждой простуде эти препараты — тем самым просто мешая ребенку формировать свой нормальный естественный иммунитет и делая из него откровенного «хроника». Вспомните себя — ведь как-то же вы в детстве болели без «Арбидола» и «Гриппферона»! И подумайте, а надо ли их пить?
Еще статьи на тему «Мифы в педиатрии»:
Мифы в педиатрии и детском питании
Мифы в педиатрии и детском питании. Часть вторая
Мифы в педиатрии и детском питании. Часть третья
Мифы в педиатрии и детском питании. Часть четвертая
Мифы в педиатрии — о развитии и простуде
У ребенка краснуха. Как быть?
Почему дети плачут?
Расстройство желудка у детей (ФРЖ), что это?
Расстройство желудка у детей (ФРЖ), диагноз и лечение
Стоит ли стимулировать иммунитет?
Чем грозит стимуляция иммунитета?
Как работает иммунная защита?
Иммунная защита — почему могут быть поломки?
Нужна ли стимуляция иммунитету?
Иммунные препараты — пить или не пить?
Гемолитическая болезнь новорожденных
Желтуха при гемолитической болезни новорожденных, чем она опасна?
Как лечат гемолитическую болезнь новорожденных?
Если у вас родилась девочка
Проблемы ушек у детей.
Удаление гланд — нужно или нет?
Как принять решение об удалении гланд?
Операция по удалению миндалин. Нюансы.
После операции по удалению миндалин — реабилитация.
Срыгивания у детей. Причины.
Патологические срыгивания — рефлюксы и ГЭРБ.
Пищеводный рефлюкс и ГЭРБ. как бороться с ними дома?
Медикаментозное лечение срыгиваний, рефлюксов и ГЭРБ.
Что такое тимус почему он увеличивается?
Тимомегалия — что это и как проявляется?
Проявления патологий тимуса.
Лечение тимомегалии.
Источник
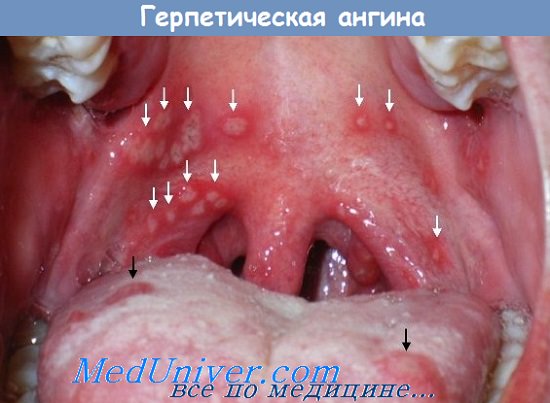
ерпетическая ангина. Ветряная оспа. Опоясывающий лишай.
Герпетическая ангина. Ветряная оспа. Опоясывающий лишай.Герпетическая ангина — инфекционное заболевание полости рта, вызываемое вирусом Коксаки группы А, иногда группы В и отличающееся высокой кон-тагиозностью. Заражение происходит при контакте с инфицированной слюной. Заболевают в основном дети, иногда — молодые люди в тёплое время года. Герпетическая ангина проявляется высыпанием серовато-белых папул и везикул. Везикулы, вскрываясь, образуют поверхностные язвы, окружённые красным ободком. Язвы локализуются на передних (нёбно-язычных) дужках, мягком нёбе и миндалинах. Для клинической картины характерны гиперемия слизистой оболочки глотки, дисфагия, боль в горле, повышение температуры тела, недомогание, головная боль, лимфаденит, боль в животе, рвота. Иногда возможны судороги. Лечение ангины симптоматическое, выздоровление наступает в течение 1-2 недель.
Ветряная оспаВетряная оспа и опоясывающий лишай вызываются одним и тем же возбудителем — вирусом varicella-zoster. Ветряная оспа — высококонтагиозная первичная инфекция, в то время как опоясывающий лишай — рецидивирующая нейродермальная инфекция. Обычно болеют дети, пик заболеваемости приходится на конец зимы и весенние месяцы. Инкубационный период длится 2-3 недели и сменяется лёгкими продромальными симптомами. Ветряная оспа начинается с повышения температуры тела, появления недомогания и зудящей сыпи на туловище. Сыпь быстро распространяется на шею, лицо и конечности. Вначале она состоит из пятен, которые превращаются в папулы, затем в везикулы и пустулы. Вначале пустулы напоминают «росинки на лепестке розы». Первое и наиболее крупное пятно, которое обычно локализуется на лице, называют «геральдическим«. Если его травмировать, после заживления может остаться рубец. Сыпь на слизистой оболочке полости рта редкая и может остаться незамеченной. Она обычно состоит из везикул, после вскрытия которых образуются язвы, окружённые красным пояском. Наиболее часто везикулы образуются на мягком нёбе, несколько реже — на слизистой оболочке щёк и переходной складке преддверия рта. Заболевание проявляется также анорексией, ознобом, лихорадкой, назофарингитом, болью в мышцах. Осложнения, в частности пневмония и энцефалит, наблюдают редко. Везикулы обычно покрываются корочкой и заживают в течение 7-10 дней. Заболевание ветряной оспой в период беременности представляет значительную угрозу для плода. Для профилактики заболевания рекомендуют живую аттенуированную вакцину. Опоясывающий лишайОпоясывающий лишай — рецидивирующая инфекция, обусловлена реактивацией латентного вируса varicella-zoster. Реактивации вируса и миграции его вдоль поражённых чувствительных нервов способствуют преклонный возраст, злокачественная опухоль, иммуносупрессия. Реактивацию вируса обычно наблюдают у лиц старше 50 лет, но она возможна также у молодых людей и детей. Перед началом заболевания появляются продромальные симптомы в виде зуда, ощущения покалывания, жжения или боли, а также парестезии в области будущих высыпаний. Сыпь при опоясывающем герпесе состоит из болезненных везикул и появляется на коже или слизистых оболочках в зоне иннервации вовлечённого в процесс нерва, достигает срединной линии, не переходя на противоположную сторону. Наиболее часто поражаются следующие две анатомические области: туловище в зоне иннервации сегментов ТЗ-L2 и лицо в зоне иннервации глазного нерва (I ветвь Кожные высыпания при опоясывающем герпесе — зудящие эритематозные пятна. Вслед за пятнами происходит «подсыпание» везикул и пустул, которые, вскрываясь, в течение 7-10 дней покрываются корочками, отпадающими лишь через несколько недель. Боль интенсивная, но обычно стихает после отпадания корочек. Сыпь на слизистой оболочке полости рта представлена везикулами и язвами, окружёнными тёмно-красным пояском. Язвы могут кровоточить несколько дней и обычно покрываются желтоватой плёнкой. При поражении нижнечелюстного нерва (III ветвь тройничного нерва) сыпь появляется на губах, языке и слизистой оболочке щеки на одной стороне. Поражение верхнечелюстного нерва (II ветвь тройничного нерва) проявляется сыпью на одной стороне нёба, может достигать шва нёба, но не переходит на здоровую половину. Больные обычно жалуются на высокую температуру тела, выраженную слабость и недомогание. За 1-2 дня до высыпания у них появляются сильные боли в зоне иннервации поражённого нерва. Язвы при опоясывающем герпесе обычно заживают в течение 3 недель без образования рубцовой ткани. Однако в некоторых случаях на месте язв остаются рубцы, а после заживления многих пациентов продолжает беспокоить боль в области поражения. Это состояние, которое может длиться от 6 мес до 1 года, называется постгерпетической невралгией. Опоясывающий лишай особенно часто поражает больных с иммунодефицитом и сопровождается высокой летальностью. В прошлом редко наблюдающееся двустороннее поражение при опоясывающем герпесе считалось смертельнымпризнаком. Опоясывающий лишай — также одно из клинических проявлений синдрома Ханта (опоясывающий лишай, односторонний парез мимических мышц, обусловленный ипсилатеральным поражением лицевого нерва, везикулярная сыпь в области наружного слухового прохода) и синдрома Рейе (лихорадка, отёк мозга, жировая дистрофия печени, применение ацетилсалициловой кислоты в детстве, высокая летальность). Хороший эффект при опоясывающем герпесе отмечают при лечении фамцикловиром и валацикловиром; эти препараты подавляют репликацию вируса. — Также рекомендуем «Вирусная пузырчатка полости рта и конечностей. Аллергические реакции. Анафилактическая реакция.» Оглавление темы «Заболевания полости рта.»: 1. Первичный герпетический гингивостоматит. Рецидивирующий простой герпес. 2. Герпетическая ангина. Ветряная оспа. Опоясывающий лишай. 3. Вирусная пузырчатка полости рта и конечностей. Аллергические реакции. Анафилактическая реакция. 4. Аллергический стоматит. Ангионевротический отёк. Аллергическая реакция замедленного типа. Контактный стоматит. Плазмоклеточный гингивит. 5. Полиморфная экссудативная эритема. Синдром Стивенса-Джонсона. Токсический эпидермальный некролиз. 6. Вульгарная пузырчатка. Буллёзный и рубцующийся пемфигоид. 7. Травматическая язва. Рецидивирующий афтозный стоматит. Ложные афты. 8. Афты Саттона. Герпетиформные афты. Синдром Бехчета. 9. Гранулематозные язвы полости рта. Плоскоклеточный рак полости рта. Химиотерапевтические язвы полости рта. 10. Травмы полости рта при сексуальной активности. Фарингит после орального секса. Инфекционный мононуклеоз. |
Источник
Как начинается и развивается ветрянка
Как начинается и развивается ветрянка
Ветряная оспа — это острое инфекционное заболевание, отличающееся обильной зудящей сыпью на коже и поверхности слизистых. Проявляется она не моментально: инкубационный период может составлять от 10 дней до 3 недель.
Ветрянка очень заразна. Вирус передается через прямой контакт с носителем. Дети часто болеют целыми коллективами (группами в детском саду или классами в школе). Мы расскажем, как распознать заболевание в минимальные сроки, чтобы предотвратить его распространение.
Что вызывает ветрянку?
Возбудителем этой болезни является герпесвирус человека третьего типа. Он относится к подсемейству альфагерпесвирусов, которые обладают такими особенностями:
- широкий спектр носителей (люди и животные);
- короткий репродуктивный цикл;
- быстрое размножение;
- летучесть;
- быстрый распад пораженных клеток;
- гибель под воздействием УФ-лучей.
Когда вирус ветряной оспы попадает в тело человека, первые три-четыре дня он содержится внутри пузырьков, покрывающих кожу. На восьмой день он перестает определяться. Вне живого организма герпесвирус третьего типа погибает за 15 минут.
Обычно сыпь появляется через 48 часов после заражения. Носитель остается заразным еще пять дней. Инфицирование происходит воздушно-капельным путем. Возможно и контактно-бытовое заражение.
Как распознать ветрянку?
Чтобы заболеть, достаточно двух условий: побыть рядом с больным ветрянкой и не иметь ее в собственном анамнезе. Заражаются ею все, вне зависимости от возраста и силы иммунитета. В инкубационный период ничего сделать нельзя. Остается только дожидаться первых признаков:
- повышения температуры до 38-39 градусов;
- общего недомогания;
- снижения аппетита;
- появления характерной сыпи.
Сначала сыпь — редкая и выглядит как пятнышки или прыщи. Выдавливать их ни в коем случае нельзя: шрам будет очень глубоким. Объем высыпаний постепенно увеличивается, покрывая все участки тела.
На ранних стадиях ветрянку можно принять за аллергическую реакцию. Но контактный дерматит редко распространяется по всему телу и никогда не трансформируется в пузырьки.
При этом человек ощущает сильный зуд. Расчесывать ветрянку тоже нежелательно. Облегчения это не принесет, зато есть риск получить массу рубцов на коже или занести вторичную инфекцию.
Периоды течения ветряной оспы
Между заражением герпесвирусом и полным выздоровлением проходит достаточно много времени. Выделяют четыре периода:
- инкубационный (до трех недель);
- продромальный (до двух суток перед появлением высыпаний);
- высыпания (несколько волн по два-пять дней);
- образование корочек.
В продромальный период больной испытывает общее недомогание. Оно выражается в слабости, тошноте, головной боли. Иногда поднимается температура до 38-39 градусов, возникает рвота. У некоторых больных продромальный период отсутствует, и через некоторое время после заражения сразу появляются высыпания.
Ветряная оспа у взрослых вызывает тяжелые осложнения. Они возникают не сразу. Одни проявляются после десятого дня заболевания, другие — через месяц.
Как протекает ветрянка у детей?
Ветрянка считается детским заболеванием, поскольку в основном болеют в дошкольном и младшем школьном возрасте. У детей период болезни — относительно короткий (около 10 дней), тогда как у взрослых он может длиться три недели и больше.
За это время высыпания проходят несколько стадий:
- эритематозные пятна;
- узелковая сыпь (папула);
- гнойники (пустулы);
- корочки.
Выздоровление наступает, когда отпадают все корочки. До этого момента человек все еще заразен и может передать вирус ветряной оспы другим. Первая волна высыпаний обычно проходит быстро, но на смену ей приходят еще несколько.
Осложнений у детей, как правило, не бывает. Главное, чтобы малыш не расчесывал сыпь во избежание вторичного инфицирования и образования шрамов. Тяжелое течение болезни бывает у новорожденных. При появлении первых признаков ветряной оспы у младенца необходимо сразу вызывать врача.
Атипичные формы ветряной оспы у взрослых
У взрослых ветрянка сопровождается симптомами интоксикации организма. Возможны также атипичные клинические формы:
- Рудиментарная. Сыпь либо отсутствует, либо не развивается дальше стадии пятен.
- Геморрагическая. В пузырьках появляется кровавая примесь, на непораженных участках кожи — небольшие кровоизлияния. Образуются корочки черного цвета.
- Буллезная. Вместе с обычными ветряночными появляются и другие пузырьки. Они наполнены мутной желтоватой жидкостью, подсыхают долго. Если такие пузырьки лопаются раньше времени, участок кожи под ними долго мокнет и не заживает.
- Гангренозная. Ткани внутри пузырьков отмирают, под ними образуются язвы. Нередко требуется чистка от гноя.
Отдельно рассматривают генерализованную форму ветрянки. Для нее характерно поражение внутренних органов. Переносится она тяжело, встречаются летальные исходы. В группе риска — пациенты, принимающие стероидные гормоны.
Как помочь при ветрянке?
Лекарства от ветряной оспы на сегодняшний день не существует. Обычно болезнь проходит сама, а терапия ограничивается смазыванием сыпи анилиновыми красителями с бактерицидными свойствами. Обычно используется раствор бриллиантового зеленого («зеленка»). Можно принять жаропонижающее для облегчения общего состояния.
Для снятия зуда используют:
- раствор йодной настойки (2-3%);
- раствор марганцовки (1:5000);
- перекись водорода (3%);
- глицерин.
В некоторых случаях ослабить зуд помогают антигистамины. Но не следует принимать их бесконтрольно: лучше вызвать врача на дом и определить допустимые медикаменты. Принимать душ разрешается, но без мочалки во избежание повреждения пузырьков. То же самое касается использования полотенец — после водных процедур нужно аккуратно промокать тело тканью.
Осложнения ветрянки
В большинстве случаев это заболевание неопасно, дети переносят его легко. Единственная угроза — инфицирование ранки при расчесывании грязными руками. В таких случаях возможно попадание внутрь стафилококков или стрептококков, развитие гнойной инфекции.
Вирус ветрянки никуда не пропадает из организма после выздоровления. На время обезвреженный, он локализуется в спинном мозге. По прошествии лет он может активизироваться и вызвать опоясывающий лишай.
У взрослых осложнениями могут стать:
- стоматит (если сыпь появилась во рту);
- конъюнктивит (на веках);
- воспаление среднего уха.
Наибольшую опасность представляет ветряночная пневмония с летальностью 40%. Последствия инфицирования вирусом ветряной оспы могут проявиться в виде неврологических нарушений, болезней сердца, поражения суставов. Через месяц после выздоровления есть риск развития воспаления сетчатки и паралича черепных нервов.
Что такое ветряночная пневмония?
Это поражение легких, которое встречается в 16% случаев заболеваний ветрянкой и почти во всех случаях, если болезнь протекает в генерализованной форме. Первые симптомы могут появиться одновременно с высыпаниями:
- одышка;
- боль в груди;
- кашель с мокротой (нередко с кровяными примесями);
- синюшность кожи.
В легких распространяются множественные очаговые узелки, которые на рентгене похожи на поражение туберкулезом. Антибиотики в этом случае не помогают. На фоне ветряночной пневмонии часто развивается бронхит, в тяжелых случаях возможен отек легкого.
Отдельно рассматривается пневмония, развивающаяся на поздних этапах ветрянки. Она вызывается вторичной кокковой инфекцией и представляет собой обычное воспаление легких. Лечится заболевание по стандартной схеме — пенициллином.
Неврологические осложнения ветряной оспы
Последствием инфицирования герпесвирусом взрослого человека может стать вторичный энцефалит. Развивается воспаление с пятого-десятого дня высыпаний, иногда и после выздоровления. Патологический процесс может локализоваться в разных местах:
- оболочках головного мозга (менингитическая форма);
- мозжечке (атактическая форма);
- спинном мозге (миелитическая форма).
- Возможно и комбинированное поражение головного и спинного мозга (энцефаломиелит, менингоэнцефалит).
В легких случаях поражение ЦНС ветряночным вирусом приводит к нарушению координации, непроизвольным движениям глаз, дрожанию рук, головокружениям. В более тяжелых страдает зрение (вплоть до полной его потери). Самое опасное осложнение — это паралич. Не исключено также поражение психики, вплоть до олигофрении.
Опасность ветряной оспы для беременных
Если женщина во время беременности инфицируется, вирус неизбежно передается ребенку. В первом триместре это вызывает многочисленные патологии внутриутробного развития:
- недоразвитость конечностей;
- аномалии скелета;
- пороки зрительных органов;
- поражение кожи;
- патологии ЦНС;
- задержка развития.
При заражении женщины в третьем триместре беременности младенец появляется на свет с синдромом врожденной ветряной оспы. Это значит, что у новорожденного в течение первой недели жизни разовьется ветрянка. Течение ее, скорее всего, будет тяжелым с риском летальности до 30%.
Для будущей матери ветряная оспа опасна осложнениями. Высок риск возникновения ветряночной пневмонии. Женщину рекомендуется госпитализировать, особенно если ее иммунная система ослаблена.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, врач медицинских кабинетов 36,6
 
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Источник