— .
Содержание статьи
[33,9 ] , , . : — . . : , 2012 : I (0) Rh+ , , : : 24 : : : — , : : (): : 01.12.12 , 2030 , , . : 38,9 , , , , , . (Anamnesis morbi) 25.11.2012 , , 37,4 , , , . , , . , . 26.11.2012 — . 2 2 , 3-4 , 2 4 , — . , , , , 39 . 1.12.2012 , . (Anamnesis vitae) 20.02.1988 . . . 15, — . 2006 , 2008 . — . , » «, . 2010 , 2 . (, ), 2006 . . , , , , . , — . , (1 1 — 2 ). . . . , . . . , . , . . . (status praesens) : . : . : . : : : : 172 : 90 : . , . : , , . , . . — . , . , , , . . : , , . : , II — — 1 , — 1,5 . . : , , , , , . , , , — , , , , , . : . , . , . : . . . . : . . . , , . : , . . 22 . : , . ≈600. . : l. parasternalis — 6- l. medioclavicularis — 6- l. axillaris anterior — 7 l. axillaris media — 8 l. axillaris posterior — 9 l. scapuiaris — 10 l. paravertebralis — 11- : l. parasternalis — —— l. medioclavicularis — —— l. axillaris anterior — 7 l. axillaris media — 9 l. axillaris posterior — 9 l. scapuiaris — 10 l. paravertebralis — 11- : 3 . 7 . : 4 4 : 4 4 : . : , . — V 1 — , , . : . : . 83 . . , 83 , , . , , , , , , , , ; . 120/80 . . . , , -. , — , . , 1-2 , . , — , , . , , , . -: 1,5 , , , . . — . . , , , , : 9 (0) *8*7. . , , . . . 8*4 ., . , , . . . . . . , , . . , . . . , , . . . . , , . . . , — 3-4″, 2 ; , DS: — . . , , , , , ( , , ). RW BL . 1. RW 03.12.12 — 2. 03.12.12 4,6*1012 Hb 145 / 347*109 42 / 10,2*109 — 1 — 1 56 35 7 3. 01.12.12: . . , , ( ). . , , , . . . , . , , » «. , — . , — , — . , , , . , . , , (38). , — . , 2.3- . — . ( ). , . , . («») , , , (, ), . ( ) , , . , , , . ( . , , ). ‘ , , , , . , . , , — — . , , 38.39, . 39.40 , (, , ). , — . , 1.1,5 — , . , . , . , . , 15.20 ( ). , . — — , , . . , , ( , , ). . ; , 1 , II — III — . , , . , , . , . , , . . (» » ). , , , , . , , . . . -, , , , . 3- , , . , , . ( II ), , . . , . . . , , . , , , , . . ( ). . ( 2 ), . , . , , ( ) . 3.5- , . , . . (8.12) — 1012/, , . , (, , , ), . . , , . 20.30 % , «». , . . , , . (, , .). , , . , , , , , — , , , . — » «, (» «). , . . , , . . , . , . . , , , ( , .). ( ). , . . 1- 2- . , , . . . . , , . . , , . , , . , , , , — (, ; , , . , . , . — . . «» 2 4 5 «» 3 0,5 1 .4 0,025 1 .2 10% -5 2 «» 1 3 — «» 1 — 2 . 1/2 . 04.12.2012 . . . , . , , , . , , . — , , . , 16 . , , — 90 . — 120/80 . . , . , . 05.12.12 . . . . , , -, . , — . , 17 . , , — 86 . — 110/80 . . . , . , . 06.12.2012 . . . . , , . , 19 . , , — 80 . — 110/80 . . , . , . — , . , , , , 39 . . , , . — 37 . , , , -, . . , . , , — . , , . , 20 . , , — 83 . — 120/80 . . , , , . , . : 1. RW 03.12.12 — 2. 4,6*1012 Hb 145 / 347*109 42 / 10,2*109 1-156 357 3. 01.12.12: . : — . . ( , , ). , — . , , . 1. .. » « 2. .., .. » « 3. .. » « [33,9 ] |
Источник
. . — . , .
. ,
, , , , .
https://www.allbest.ru/
:
.
:
2012 .
1.
1. … ***
2. : 2 3 (23.08.2010)
3. : .,
4.
5. *** 22 (16.01.1990)
6. : 02.12.2012 8
7. :
8. : 10.12.2012
9. :
10. :
40 , , , , , .
30.11.2012 39-40. , .
23.11.2012 . , , , (, ), . , . 02.12.2012 4 . — 2% 0,2; 1% 0, 2 ; 50% 0,2 , .
.
2.
, , . , , , , , .
3.
5 ,3 , 2 . 38 , . , 3 200, 55 , . 7 (). 5 . . 1 , , 6 . . , , .
Status presens
. , , . . . . . . . . . . . . . — .
:
, , . . , 2-3 , , . . . , , , . — , , — 20 , . , , . .
— | VI | VI |
VII | VII | |
VIII | VIII | |
IX | IX | |
X | X |
— 3 .
. .
— :
: . .
: . 5 — , . 128 .
: . — 2 , — 0,5-1,5 . — .
: , , . . . » » . , .
:
, , . . . .
: — . , . . . . . . , , .
: . .
, , , . 7-6-5 . , , , . . .
:
, . , .
:
, . . . .
:
— 3-4 1,5-2 . 8 . . , . . . . .
.
.
:
1. — 39-40 , , , , , .
2. — , 2-3 , , .
3. —
: .
1. ( )
2. ( )
3.
4.
5.
6.
7.
1. 09.11.12.
Hb — 120 /.
— 4,01012/
— 0,82
. 9,1109/
— 40 /
. — 1%
. — 39%
. — 9%
: , .
2. 13.11.12.
Hb — 120 /.
— 4,01012/
— 0,8
. 5,1109/
— 25/
. — 4%
. — 53%
. — 11%
: , , .
3. 09.11.12
—
—
— 0-1-0
4. /
.
5. 13.11.12
+
+
+
1-1-1
—
:
6.
7.
8.
: , ,
4.
( ) , , (, , , ), ( ), , — , . , , , . .
, , , , , ( ), — , , (» «).
, (- ), , , , /.
( 3-5- ) , , ( ).
( 3-6- ) , , ; , (hiatus leucemicus — ).
, , , , , — 2-4 , — , . , , , , , (, , ). .
, , , , , 2-3 . . , , , , , , , , .
5.
, .
:
1. — 39-40 , , , , , .
2. — , 2-3 , , . .
3. —
4. — — ( ), , .
.
, , , | ||
02.12.12 =36,4 =102 =30 | , , , , , , , , , , , , , , , , . . . | 16, Rp.: Cephazolini 0,25 D.t.d. N 10 in amp S. / 2 / 5 Rp.: lacton S. 2 Rp.: M-rae Paracetamoli 200,0 ml D.S. 1 .. 3 / Rp: Sol Suprastini 2%-0,3ml D.S. / 1 / Rp.: Ambrobeni 2ml D.S. 2 |
03.12.12 =36,3 =100 =30 | , , , , , , , , , , , , , , , , . . . | 16, Rp.: Cephazolini 0,25 D.t.d. N 10 in amp S. / 2 / 5 Rp.: lacton S. 2 Rp.: M-rae Paracetamoli 200,0 ml D.S. 1 .. 3 / Rp: Sol Suprastini 2%-0,3ml D.S. / 1 / Rp.: Ambrobeni 2ml D.S. 2 |
04.12.12 =36,6 =100 =30 | , , , , , , , , c, , , , , , , , . . . | 16, Rp.: Cephazolini 0,25 D.t.d. N 10 in amp S. / 2 / 5 Rp.: lton S. 2 Rp.: M-rae Paracetamoli 200,0 ml D.S. 1 .. 3 / Rp: Sol Suprastini 2%-0,3ml D.S. / 1 / Rp.: Ambrobeni 2ml D.S. 2 |
02.12.12 =39,0; ;12; ; ; / /
03.12.12 =37,4; ; 12; ; ; / 1-/1-
04.12.12 =36,8; ; 12; ; ; / /1*
05.12.12 =36,4; ; 12; ; ; / 1*/
06.12.12 =36,3; ; 12; ; ; / 1-/
07.12.12 =36,6; ; 12; ; ; / 1*/
6.
— 1 2 . , , . , . , . , .
, : , , , .
, 40 . , . .
. , , , .
, , . : , , .
. (0,1 %); , , . .
— , , ,
…
23.08.2010 (2 3 )
02.12.12 07.12.12
40 , , , , , .
: : Hb — 120 /. — 4,01012/ — 0,82 . 9,1109/ — 40 / . — 1% . — 39% . — 9% 09.11.12
: , , , — , — , — 0-1-0 09.11.12; / ; , ; .
, : , , , , , .
1.
2. (
3. ,
4. 2
5.
6.
1. .., .. 2010, , » «
2. .., .. 2005,
3. .. 2001, —
«»
4. .. .. 2009 , » «
5. .. 2009, , » «
6. , . . . .., … .: -, 2002 ., 1248 .
7. . .- . ,1992.,178.
8. . ., .. . ., ,1990.
9. . . , . 1992.
10. . . . .., … .: , 2008 . — 672 . — ( ).
11. .., .. : . — .: -, 2009.
Allbest.ru
. . . : .
[22,5 K], 19.10.2015
, ; . : , . .
[30,1 K], 11.03.2009
, , . . , , . , .
[24,7 K], 13.10.2016
. , , , , , . — , , .
[25,3 K], 23.12.2012
, . . — , .
[33,8 K], 20.10.2013
— . , , . . .
[45,9 K], 23.12.2012
— . : , , , , , -. .
[570,4 K], 02.06.2015
- ?
, , ..
PPT, PPTX PDF- .
.
Источник
. , . .
. ,
, , , , .
https://www.allbest.ru/
: ____________________________________
:
:
.., . 513
:
12.01.-16.01.2006
. ,
2006 .
— (II)
—
:
. . . : ______________
: 22 (19.05.1983.)
:
:
: ( )
: «» ()
:
…, , :
— , _____________
: 10.01.2006.
: , , , , , .
: .
Anamnesis morbi: 05.01.2006., . . 07.01.2006. , , 37, . 09.01.2006., 39, , , . (: ). 10.01.2006. » «»», : .
Anamnesis vitae: ., . 1983 . . . 7 . , . — . , «». 2005.
: 14 ; , 3-4 , — 28-29 , — . 16 , . — . — 0, — 0, — 0.
: «». — .
— : . , . — , .
: (1 2-3 ). . , , , , .
: . .
: .
: ; .
: , ; .
.
Status praesens.
.
: .
: .
: .
: .
:
: 65
: 166
:
:
:
: /*100 = 65/166*100 = 39,1
: /2 = 65/(1,66)2 = 23,6
, , — : , , . . . . , . . : . , . . .
: : , , , , 1 .
— : : . . . , . , ; , ; .
: , . , . 17 . . — . — , ; . , . , . — ; . — . , , . .
— : — . — . . — , ; . 72 . . . 120 80 . . .
: . , . — . ( ) . .
: , . , — 3:1. , , , . . . .
: . , , . . , , .
: , , . . , , , . . . , , . , , .
Status specialis:
, . , n. infraorbitalis .
, , . — , , , , . , , . — , , , , . , , .
: . . , . . . , . , , .
, . . , . .
, ; (), . : , , , , 1 .
— . . . . . , .
. . . , , . , , . . , , . . . , , . , , . . , , .
: .
:
10.01.2006. | 14.01.2005. | |
Hb | 149 / | 130-160 / |
38 / | 1-10 / | |
5,33*1012 / | ||
16,3*109/ | 8,6*109 / | 4-9*109 / |
13% | 6% | 1-6% |
74% | 67% | 45-70% |
0% | 3% | 0-5% |
3% | 6% | 2-9% |
10% | 18% | 18-40% |
0% | 0% | 0-1% |
: , , , .
10.01.2006. | 14.01.2005. | |
— | — | |
/ | / | 1008-1026 |
,, | ||
0,094 / | 0,024 / | |
: | ||
3-5 | 1-2 | . — |
7-8 | 1-2 | 0-3 / |
: , .
12.01.2006.
: — .
10.01.2006.
: .
10.01.2006.
: .
:
— -, -.
— .
— .
— -, -.
— 6,0/6,0
— >6,0/>6,0
: .
:
— — , , .
: .
:
39, , , , , , (16,3*109 /).
, , .
, , , , . : , , , . , , .
, , , , . , .
: , , , , ; t 39-40 ( ). , , , 20,0-25,0*109 /, , , , — 40-50 . , ; — — . ; , . , , — ( ), .
:
:
— , , , , , ..
anamnesa morbi — 05.01.2006., . . 07.01.2006. , , 37, . 09.01.2006., 39, , , . (: ). 10.01.2006. » «»», : .
: : . . , . . . , . , , . , . . , . . , ; (), . : , , , , 1 . — .
: .
:
1. Tab. Dimedroli 0,05 10, 1 .
2. Benzylpenicillinum-natrii 500000 ED 10, 500000 ED 3 .
3. Gentamicini 0,08 10, 0,08 2 .
4. Tab. Paracetamoli 1,0 10, 1 3 .
5. Sol. Furacillini 0,02% — 400 ml, 6 .
6. Sol. Lugoli 1% — 10 ml, 2 .
7. Tab. Acidi acetylsalicylici 0,5 10, 1 2 .
8. : 8.
9. — .
(10% -). . . . — , : — , , , . 1,5 2 . , , . , .
: 13:00-13:15 — . 10% — . , , . , 3% .
:
12.01.2005.
37,2
80 /
120 80 …
.
. . . 37,2. — . — . , . 17 . , . — 80 . 120 80 … . .
St. Localis: (- , ) , , .
: .
_______________
14.01.2005.
36,6
72 /
110 75 …
.
. . . 36,6. — . — . , . 18 . , . — 72 . 110 75 … . .
St. Localis: — , .
: .
_______________
16.01.2005.
36,6
76 /
120 80 …
.
. . . 37,2. — . — . , . 17 . , . — 76 . 120 80 … . .
St. Localis: , — , , , , , .
: .
_______________
: — . .
:
, 22 — 10.01.2006. » «»» , , , , , : .
— : . . , . . . , . , , . , . . , . . , ; (), . : , , , , 1 . — .
:
1. Tab. Dimedroli 0,05 10, 1 .
2. Benzylpenicillinum-natrii 500000 ED 10, 500000 ED 3 .
3. Gentamicini 0,08 10, 0,08 2 .
4. Tab. Paracetamoli 1,0 10, 1 3 .
5. Sol. Furacillini 0,02% — 400 ml, 6 .
6. Sol. Lugoli 1% — 10 ml, 2 .
7. Tab. Acidi acetylsalicylici 0,5 10, 1 2 .
8. : 8.
9. — . 10% — . , , . , 3% .
— — . : , — , , , , , .
. . — 120/80 … , , . . , .
. , .
:
1. , .
2. , .
3. 1 .
4. : , , .
:
. — , — . , , . ( , , ; ). .
Allbest.ru
, . , , .
[293,5 K], 29.05.2014
. . — . , . , .
[27,2 K], 10.06.2012
. . — . , .
[30,5 K], 31.10.2013
. . . . . , .
[61,4 K], 23.05.2014
, . , , . , . .
[25,3 K], 21.06.2014
. , , . . . .
[27,7 K], 15.11.2010
. , . — . .
[20,3 K], 04.04.2015
- ?
, , ..
PPT, PPTX PDF- .
.
Источник
Паратонзиллярный абсцесс
Паратонзиллярный абсцесс – острое гнойное воспаление околоминдаликовой клетчатки. Основные симптомы заболевания – односторонние болевые ощущения «рвущего» характера, усиливающиеся при глотании, повышенное слюноотделение, тризм, резкий запах изо рта, интоксикационный синдром. Диагностика основывается на сборе анамнестических сведений и жалоб больного, результатах фарингоскопии, лабораторных и инструментальных методах исследования. В терапевтическую программу входит антибактериальная терапия, промывание ротовой полости антисептическими средствами, хирургическое опорожнение абсцесса, при необходимости – абсцесстонзиллэктомия.
Общие сведения
Термин «паратонзиллярный абсцесс» используется для обозначения финальной стадии воспаления – образования гнойной полости. Синонимические названия – «флегмонозная ангина» и «острый паратонзиллит». Заболевание считается одним из наиболее тяжелых гнойных поражений глотки. Более чем в 80% случаев патология возникает на фоне хронического тонзиллита. Чаще всего встречается у лиц в возрасте от 15 до 35 лет. Представители мужского и женского пола болеют с одинаковой частотой. Для данной патологии характерна сезонность – заболеваемость увеличивается в конце осени и в начале весны. В 10-15% паратонзиллит приобретает рецидивирующее течение, у 85-90% больных обострения наблюдаются чаще одного раза в год.
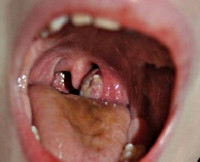
Паратонзиллярный абсцесс
Причины паратонзиллярного абсцесса
Основная причина развития – проникновение патогенной микрофлоры в ткани, окружающие небные миндалины. Паратонзиллярный абсцесс редко диагностируется в качестве самостоятельного заболевания. Пусковыми факторами являются:
- Бактериальные поражения глотки. Большинство абсцессов околоминдаликовых тканей возникает в виде осложнения острого тонзиллита или обострения хронической ангины, реже – острого фарингита.
- Стоматологические патологии. У некоторых пациентов болезнь имеет одонтогенное происхождение – причиной становится кариес верхних моляров, периостит альвеолярных отростков, хронический гингивит и пр.
- Травматические повреждения. В редких случаях формирование абсцесса в прилегающих к миндалине тканях происходит после инфицирования ран слизистой оболочки этой области.
В роли возбудителей обычно выступают Streptococcus pyogenes, Staphylococcus aureus, несколько реже – Escherichia coli, Haemophilus influenzae, различные пневмококки и клебсиеллы, грибы рода Candida. К факторам, увеличивающим риск развития патологии, относятся общее и местное переохлаждение, снижение общих защитных сил организма, аномалии развития миндалин и глотки, табакокурение.
Патогенез
Паратонзиллярный абсцесс в большинстве случаев осложняет течение одной из форм тонзиллита. Образованию гнойника верхней локализации способствует наличие более глубоких крипт в верхней части миндалины и существование желез Вебера, которые активно вовлекаются в процесс при хронической ангине. Частые обострения тонзиллита приводят к формированию рубцов в районе устьев крипт и небных дужек – происходит сращение с капсулой миндалины. В результате нарушается дренирование патологических масс, создаются условия для активного размножения микрофлоры и распространения инфекционного процесса внутрь клетчатки. При одонтогенном происхождении заболевания патогенная микрофлора проникает в околоминдаликовые ткани вместе с током лимфы. При этом поражение небных миндалин может отсутствовать. Травматический паратонзиллит является результатом нарушения целостности слизистой оболочки и проникновения инфекционных агентов из полости рта непосредственно вглубь тканей контактным путем.
Классификация
В зависимости от морфологических изменений в полости ротоглотки выделяют три основные формы паратонзиллярного абсцесса, которые также являются последовательными стадиями его развития:
- Отечная. Характеризуется отечностью околоминдаликовых тканей без выраженных признаков воспаления. Клинические симптомы зачастую отсутствуют. На этом этапе развития заболевание идентифицируется редко.
- Инфильтрационная. Проявляется гиперемией, местным повышением температуры и болевым синдромом. Постановка диагноза при этой форме происходит в 15-25% случаев.
- Абсцедирующая. Формируется на 4-7 день развития инфильтрационных изменений. На этой стадии наблюдается выраженная деформация зева за счет массивного флюктуирующего выпячивания.
С учетом локализации гнойной полости принято выделять следующие формы патологии:
- Передняя или передневерхняя. Характеризуется поражением тканей, расположенных над миндалиной, между ее капсулой и верхней частью небно-язычной (передней) дужки. Наиболее распространенный вариант болезни, встречается в 75% случаев.
- Задняя. При этом варианте абсцесс формируется между небно-глоточной (задней) дужкой и краем миндалины, реже – непосредственно в дужке. Распространенность – 10-15% от общего числа больных.
- Нижняя. В этом случае пораженная область ограничена нижним полюсом миндалины и латеральной стенкой глотки. Наблюдается у 5-7% пациентов.
- Наружная или боковая. Проявляется образованием абсцесса между боковым краем небной миндалины и стенкой глотки. Наиболее редкая (до 5%) и тяжелая форма патологии.
Симптомы паратонзиллярного абсцесса
Первый симптом поражения околоминдаликовой клетчатки – резкая односторонняя боль в горле при глотании. Только в 7-10% случаев отмечается двухстороннее поражение. Болевой синдром довольно быстро становится постоянным, резко усиливается даже при попытке глотнуть слюну, что является патогномоничным симптомом. Постепенно боль приобретает «рвущий» характер, возникает иррадиация в ухо и нижнюю челюсть. Одновременно развивается выраженный интоксикационный синдром – лихорадка до 38,0-38,5° C, общая слабость, ноющая головная боль, нарушение сна. Умеренно увеличиваются нижнечелюстные, передние и задние группы шейных лимфоузлов. Наблюдается стекание слюны с угла рта в результате рефлекторной гиперсаливации. У многих пациентов определяется гнилостный запах изо рта.
Дальнейшее прогрессирование приводит к ухудшению состояния больного и возникновению тонического спазма жевательной мускулатуры – тризму. Этот симптом является характерным для паратонзиллярного абсцесса. Наблюдаются изменения речи, гнусавость. При попытке проглатывания жидкая пища может попадать в полость носоглотки, гортань. Болевой синдром усиливается при повороте головы, вынуждая больного держать ее наклоненной в сторону поражения и поворачиваться всем телом. Большинство пациентов принимают полусидячее положение с наклоном головы вниз или лежа на больном боку.
У многих больных на 3-6 день происходит самопроизвольное вскрытие полости абсцесса. Клинически это проявляется внезапным улучшением общего состояния, снижением температуры тела, незначительным уменьшением выраженности тризма и появлением примеси гнойного содержимого в слюне. При затяжном или осложненном течении прорыв происходит на 14-18 день. При распространении гнойных масс в окологлоточное пространство вскрытие гнойника может не наступить вовсе, состояние больного продолжает прогрессивно ухудшаться.
Осложнения
К наиболее частым осложнениям относятся диффузная флегмона шеи и медиастинит. Они наблюдаются на фоне перфорации боковой стенки глотки и вовлечения в патологический процесс парафаренгиального пространства, откуда гнойные массы распространяются в средостение или к основанию черепа (редко). Реже встречается сепсис и тромбофлебит пещеристого синуса, возникающий при проникновении инфекции в мозговой кровоток через миндаликовые вены и крыловидное венозное сплетение. Аналогичным образом развиваются абсцессы головного мозга, менингит и энцефалит. Крайне опасное осложнение – аррозивное кровотечение вследствие гнойного расплавления кровеносных сосудов окологлоточного пространства.
Диагностика
Из-за наличия ярко выраженной патогномоничной клинической картины постановка предварительного диагноза не вызывает трудностей. Для подтверждения отоларингологу обычно достаточно данных анамнеза и результатов фарингоскопии. Полная диагностическая программа включает в себя:
- Сбор анамнеза и жалоб. Зачастую абсцесс образуется на 3-5 день после излечения острой спонтанной ангины или купирования симптомов хронической формы болезни. Врач также акцентирует внимание на возможных травмах области ротоглотки, наличии очагов инфекции в ротовой полости.
- Общий осмотр. Многие пациенты поступают в медицинское учреждение с вынужденным наклоном головы в больную сторону. Выявляется ограничение подвижности шеи, увеличение регионарных лимфатических узлов, гнилостный запах из ротовой полости и фебрильная температура тела.
- Фарингоскопия. Наиболее информативный метод диагностики. Позволяет визуально определить наличие флюктуирующего шаровидного выпячивания околоминдаликовой клетчатки, покрытого гиперемированной слизистой оболочкой. Часто на его поверхности имеется небольшой участок желтоватого цвета – зона будущего прорыва гнойных масс. Образование может вызывать асимметрию зева – смещение язычка в здоровую сторону, оттеснение небной миндалины. Локализация гнойника зависит от клинической формы патологии.
- Лабораторные тесты. В общем анализе крови отмечаются неспецифические воспалительные изменения – высокий нейтрофильный лейкоцитоз (15,0×109/л и более), увеличение СОЭ. Выполняется бактериальный посев для идентификации возбудителя и определения его чувствительности к антибактериальным средствам.
- Аппаратные методы визуализации. УЗИ области шеи, КТ шеи, рентгенография мягких тканей головы и шеи назначаются с целью дифференциальной диагностики, исключения распространения патологического процесса в парафарингеальное пространство, средостение и т. д.
Патологию дифференцируют с дифтерией, скарлатиной, опухолевыми заболеваниями, аневризмой сонной артерии. В пользу дифтерии свидетельствует наличие грязно-серого налета на слизистых оболочках, отсутствие тризма и обнаружение палочек Леффлера по данным бак. посева. При скарлатине выявляются мелкоточечные кожные высыпания, в анамнезе присутствует контакт с больным человеком. Для онкологических поражений характерно сохранение нормальной температуры тела или незначительный субфебрилитет, отсутствие выраженного болевого синдрома, медленное развитие симптоматики. При наличии сосудистой аневризмы визуально и пальпаторно определяется пульсация, синхронизированная с ритмом сердца.
Лечение паратонзиллярного абсцесса
Основная цель лечения на стадии отека и инфильтрации – уменьшение воспалительных изменений, при образовании абсцесса – дренирование полости и санация очага инфекции. Из-за высокого риска развития осложнений все терапевтические мероприятия осуществляются только в условиях стационара. В план лечения входит:
- Медикаментозная терапия. Всем пациентам назначают антибиотики. Препаратами выбора являются цефалоспорины II-III поколения, аминопенициллины, линкозамиды. После получения ре зультатов бактериального посева схему лечения корректируют с учетом чувствительности возбудителя. В качестве симптоматической терапии применяют жаропонижающие, обезболивающие и противовоспалительные препараты, иногда проводят инфузионную терапию. Для полоскания ротовой полости используют растворы антисептиков.
- Оперативные вмешательства. При наличии сформировавшегося гнойника в обязательном порядке выполняют вскрытие паратонзиллярного абсцесса и дренирование полости под регионарной анестезией. При рецидивирующем течении хронической ангины, повторных паратонзиллитах или неэффективности предыдущей терапии осуществляют абсцесстонзиллэктомию – опорожнение гнойника одновременно с удалением пораженной небной миндалины.
Прогноз и профилактика
Прогноз при паратонзиллярном абсцессе зависит от своевременности начала лечения и эффективности проводимой антибиотикотерапии. При адекватной терапии исход заболевания благоприятный – полное выздоровление наступает спустя 2-3 недели. При возникновении внутригрудных или внутричерепных осложнений прогноз сомнительный. Профилактика заключается в своевременной санации гнойных очагов: рациональном лечении ангины, кариозных зубов, хронического гингивита, воспаления аденоидных вегетаций и других патологий, прохождении полноценного курса антибактериальной терапии.
Источник