, —
Содержание статьи
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
. . — . , .
. ,
, , , , .
https://www.allbest.ru/
:
.
:
2012 .
1.
1. … ***
2. : 2 3 (23.08.2010)
3. : .,
4.
5. *** 22 (16.01.1990)
6. : 02.12.2012 8
7. :
8. : 10.12.2012
9. :
10. :
40 , , , , , .
30.11.2012 39-40. , .
23.11.2012 . , , , (, ), . , . 02.12.2012 4 . — 2% 0,2; 1% 0, 2 ; 50% 0,2 , .
.
2.
, , . , , , , , .
3.
5 ,3 , 2 . 38 , . , 3 200, 55 , . 7 (). 5 . . 1 , , 6 . . , , .
us presens
. , , . . . . . . . . . . . . . — .
:
, , . . , 2-3 , , . . . , , , . — , , — 20 , . , , . .
— | VI | VI |
VII | VII | |
VIII | VIII | |
IX | IX | |
X | X | |
— 3 .
. .
— :
: . .
: . 5 — , . 128 .
: . — 2 , — 0,5-1,5 . — .
: , , . . . » » . , .
:
, , . . . .
: — . , . . . . . . , , .
: . .
, , , . 7-6-5 . , , , . . .
:
, . , .
:
, . . . .
:
— 3-4 1,5-2 . 8 . . , . . . . .
.
.
:
1. — 39-40 , , , , , .
2. — , 2-3 , , .
3. —
: .
1. ( )
2. ( )
3.
4.
5.
6.
7.
1. 09.11.12.
Hb — 120 /.
— 4,01012/
— 0,82
. 9,1109/
— 40 /
. — 1%
. — 39%
. — 9%
: , .
2. 13.11.12.
Hb — 120 /.
— 4,01012/
— 0,8
. 5,1109/
— 25/
. — 4%
. — 53%
. — 11%
: , , .
3. 09.11.12
—
—
— 0-1-0
4. /
.
5. 13.11.12
+
+
+
1-1-1
—
:
6.
7.
8.
: , ,
4.
( ) , , (, , , ), ( ), , — , . , , , . .
, , , , , ( ), — , , (» «).
, (- ), , , , /.
( 3-5- ) , , ( ).
( 3-6- ) , , ; , (hiatus leucemicus — ).
, , , , , — 2-4 , — , . , , , , , (, , ). .
, , , , , 2-3 . . , , , , , , , , .
5.
, .
:
1. — 39-40 , , , , , .
2. — , 2-3 , , . .
3. —
4. — — ( ), , .
.
, , , | ||
02.12.12 =36,4 =102 =30 | , , , , , , , , , , , , , , , , . . . | 16, Rp.: Cephazolini 0,25 D.t.d. N 10 in amp S. / 2 / 5 Rp.: lacton S. 2 Rp.: M-rae Paracetamoli 200,0 ml D.S. 1 .. 3 / Rp: Sol Suprastini 2%-0,3ml D.S. / 1 / Rp.: Ambrobeni 2ml D.S. 2 |
03.12.12 =36,3 =100 =30 | , , , , , , , , , , , , , , , , . . . | 16, Rp.: Cephazolini 0,25 D.t.d. N 10 in amp S. / 2 / 5 Rp.: lacton S. 2 Rp.: M-rae Paracetamoli 200,0 ml D.S. 1 .. 3 / Rp: Sol Suprastini 2%-0,3ml D.S. / 1 / Rp.: Ambrobeni 2ml D.S. 2 |
04.12.12 =36,6 =100 =30 | , , , , , , , , c, , , , , , , , . . . | 16, Rp.: Cephazolini 0,25 D.t.d. N 10 in amp S. / 2 / 5 Rp.: lton S. 2 Rp.: M-rae Paracetamoli 200,0 ml D.S. 1 .. 3 / Rp: Sol Suprastini 2%-0,3ml D.S. / 1 / Rp.: Ambrobeni 2ml D.S. 2 |
02.12.12 =39,0; ;12; ; ; / /
03.12.12 =37,4; ; 12; ; ; / 1-/1-
04.12.12 =36,8; ; 12; ; ; / /1*
05.12.12 =36,4; ; 12; ; ; / 1*/
06.12.12 =36,3; ; 12; ; ; / 1-/
07.12.12 =36,6; ; 12; ; ; / 1*/
6.
— 1 2 . , , . , . , . , .
, : , , , .
, 40 . , . .
. , , , .
, , . : , , .
. (0,1 %); , , . .
— , , ,
…
23.08.2010 (2 3 )
02.12.12 07.12.12
40 , , , , , .
: : Hb — 120 /. — 4,01012/ — 0,82 . 9,1109/ — 40 / . — 1% . — 39% . — 9% 09.11.12
: , , , — , — , — 0-1-0 09.11.12; / ; , ; .
, : , , , , , .
1.
2. (
3. ,
4. 2
5.
6.
1. .., .. 2010, , » «
2. .., .. 2005,
3. .. 2001, —
«»
4. .. .. 2009 , » «
5. .. 2009, , » «
6. , . . . .., … .: -, 2002 ., 1248 .
7. . .- . ,1992.,178.
8. . ., .. . ., ,1990.
9. . . , . 1992.
10. . . . .., … .: , 2008 . — 672 . — ( ).
11. .., .. : . — .: -, 2009.
Allbest.ru
. . . : .
[22,5 K], 19.10.2015
, ; . : , . .
[30,1 K], 11.03.2009
, , . . , , . , .
[24,7 K], 13.10.2016
. , , , , , . — , , .
[25,3 K], 23.12.2012
, . . — , .
[33,8 K], 20.10.2013
— . , , . . .
[45,9 K], 23.12.2012
— . : , , , , , -. .
[570,4 K], 02.06.2015
- ?
, , ..
PPT, PPTX PDF- .
.
Источник
Лакунарная ангина
Лакунарная ангина — острый воспалительный процесс преимущественно бактериальной этиологии, который характеризуется поражением лакун миндалин и проявляется выраженным нарушением общего состояния, болью в горле, усиливающейся при глотании. При физикальном осмотре миндалины увеличены, гиперемированы, в устье лакун виден гнойный экссудат. При пальпации регионарных лимфоузлов отмечается болезненность. Для выявления возбудителя проводится бактериологический анализ мазка из зева. Лечение предусматривает соблюдение постельного режима в острый период, назначение антибиотиков, противовоспалительных средств, полоскание горла антисептиками, физиотерапию.
Общие сведения
Лакунарная ангина — клиническая форма острого первичного тонзиллита, при котором гнойно-воспалительный процесс развивается в лакунах с последующим переходом на поверхность миндалин. В Американской ассоциации оториноларингологии используется диагноз «тонзиллофарингит», отражающий то, что поражение одновременно захватывает и заднюю стенку глотки. В европейских странах, в том числе в России, распространение получили термины «ангина», а также «острый тонзиллит» (первичный). Таким образом, патологию отграничивают от вторичных изменений, сопровождающих течение различных инфекций (скарлатины, дифтерии, инфекционного мононуклеоза) и болезней крови (при лейкозе, агранулоцитозе).
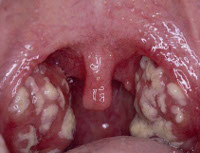
Лакунарная ангина
Причины лакунарной ангины
Это острое инфекционное заболевание, основными возбудителями которого у детей до 5 лет являются аденовирусы, вирусы Коксаки, кори и скарлатины, у подростков и взрослых (в 80% случаев) — стрептококки, стафилококки, гемофильная палочка и другие бактериальные агенты. Возбудители проникают в верхние дыхательные пути с вдыхаемым воздухом, реже — контактно-бытовым путем и локализуются на миндалинах. При снижении иммунной защиты происходит активизация патогенных микроорганизмов, их скопление в лакунах и развитие патологического процесса в лимфоидных образованиях глоточного кольца. Возможно распространение стрептококкков и иных бактерий с током крови в другие органы и ткани (сердце, почки, суставы), что на фоне снижения защитных сил организма, неадекватной антибиотикотерапии приводит к возникновению различных осложнений: миокардита, эндокардита, полиартрита, гломерулонефрита.
Симптомы лакунарной ангины
Клиническая симптоматика характеризуется сочетанием местных изменений в глотке и лимфоидных тканях с нарушением общего самочувствия. Болезнь начинается остро с появления симптомов интоксикации: гипертермии с ознобом, ломотой в теле, головной болью. На 2-3 день возникает боль в горле, которая становится более интенсивной при глотании пищи и слюны. Из-за увеличения углочелюстных и шейных лимфоузлов отмечается болезненность при открывании рта и поворотах головы. Изо рта ощущается неприятный запах, речь невнятная («гнусавый оттенок»). Осматривая полость рта, можно заметить покраснение и отечность миндалин, желтовато-белое содержимое в виде отдельных островков, которые быстро соединяются, покрывая поверхность гнойными пленками.
Ангина у детей сопровождается более выраженной интоксикацией, которая проявляется лихорадкой, сильными головными болями, повторной рвотой, синкопальными состояниями с потерей сознания, снижением аппетита, беспокойным сном, слабостью, раздражительностью. Нередко выявляются признаки нарушения работы пищеварительного тракта с болями в животе, тошнотой, диареей. Жалобы на неприятные ощущения в глотке при глотании пищи и воды в первые 1-3 дня могут отсутствовать.
Осложнения
Гнойное воспаление при неадекватном лечении и снижении иммунитета может становиться причиной возникновения паратонзиллярного или заглоточного абсцесса, а также распространяться на околоносовые пазухи и среднее ухо. При этом сохраняется гипертермия, боль в горле приобретает пульсирующий характер, может иррадиировать в ухо, открытие рта становится затрудненным, как и прием пищи. Повторяющиеся ангины приводят к развитию хронического воспаления в лимфоидной ткани глотки и окружающих тканях — хроническому тонзиллиту, а также к поражению отдаленных органов и тканей: сердечной мышцы, почек, суставов.
Диагностика
Чтобы правильно интерпретировать клинические симптомы, наблюдаемые при лакунарной ангине, и отличить первичное воспаление от вторичного, необходимо тщательное обследование врачами различных специальностей: педиатром, терапевтом, отоларингологом, инфекционистом, ревматологом и нефрологом. Осмотр глотки позволяет выявить характерные для лакунарной ангины признаки: выраженную инфильтрацию и отечность небных миндалин, скопление в лакунах желтоватых островков гнойного содержимого и пленок, покрывающих поверхность миндалины. При снятии пленок шпателем они относительно легко отходят, не повреждая подлежащие ткани и не вызывая кровоточивости.
Чтобы выявить возбудителя, необходимо исследовать содержимое мазка из зева и миндалин путем проведения бактериологического или вирусологического анализа. Назначаются общеклинические исследования крови и мочи, с помощью которых определяется активность процесса (лейкоцитоз и увеличенная скорость оседания эритроцитов в анализе крови) и наличие осложнений со стороны мочевыводящей системы (лейкоциты, эритроциты, белок в общем анализе мочи при нефрите). Необходимо исключить осложнения (в частности, ревматизм) при проведении биохимического анализа крови (изменения уровня C-реактивного белка, антистрептолизина-О, ревматоидного фактора). Дифференциальная диагностика лакунарной ангины проводится с другими болезнями ЛОР-органов, вторичными процессами инфекционной природы (дифтерией глотки, скарлатиной, мононуклеозом и др.).
Лечение лакунарной ангины
В острый период заболевания необходимо соблюдать постельный режим, при тяжелом течении и наличии осложнений требуется госпитализация.
- Этиотропная терапия. Основа лечебных мероприятий при бактериальной этиологии — антибактериальная терапия в течение 8-15 дней в достаточной дозировке с учетом чувствительности возбудителя. Обычно применяются антибиотики из группы пенициллинов (бензилпенициллин, амоксициллин), а также цефалоспорины и макролиды. При вторичных ангинах вирусной и грибковой этиологии используются соответствующие медикаменты (ацикловир, флуконазол и др.).
- Симптоматические средства. Назначаются нестероидные противовоспалительные препараты (аспирин, ибупрофен, диклофенак), витамины, иммуномодуляторы, а также лекарства, нормализующие нарушенные функции сердечно-сосудистой системы, пищеварительного тракта, мочевыводящих путей, нервной системы.
- Местное лечение. Местно применяются растворы антисептиков, отвары лекарственных трав. После стихания острых проявлений больному выдают направление на физиолечение.
При развитии местных осложнений (паратонзиллярном абсцессе) необходимо хирургическое вмешательство с вскрытием гнойного очага. Лечебные мероприятия при ревмокардите и гломерулонефрите проводятся в специализированном стационаре с использованием антибактериальных средств, глюкокортикостероидов и других препаратов.
Прогноз и профилактика
Средняя продолжительность лечения — 8-15 дней. Этого достаточно для наступления полного выздоровления при условии адекватной своевременной терапии. Присоединение ранних и поздних осложнений ухудшает прогноз и может приводить к длительному нарушению трудоспособности. Основные профилактические мероприятия — ограничение контактов с больными простудными заболеваниями и ангинами, использование средств индивидуальной защиты, проветривание помещений, правильный режим труда и отдыха, закаливание организма, регулярные занятия физкультурой и спортом.
Источник
Первичная лакунарная ангина средней степени тяжести
Первичная лакунарная ангина средней степени тяжести
Новосибирский Государственный Медицинский Университет
Кафедра инфекционных заболеваний
История Болезни.
ФИО пациента:
Основной DS: Первичная лакунарная ангина средней степени тяжести.
Осложнение основного DS:-
Сопутствующая патология:-
Новосибирск, 2012.
Паспортная часть
ФИО:
Возраст:
Место жительства:
Профессия:
Дата поступления: 20/02/2012
Дата курации: 20/02/2012 — 27/02/2012
Жалобы
На повышенную температуру, боли в горле при глотании, слабость, недомогание.
Анамнез заболевания
Считает себя больным с вечера 16 февраля 2012 года, когда после предшествующего переохлаждения организма у больного появилось чувство «першения» в горле. На следующий день утром появилась боль в горле при глотании, температура поднялась до 39,80С, появилась общая слабость, головная боль. 18.02.2012 — 19.02.2012 лечился дома самостоятельно р-ром Люголя и р-ром фурацилина (полоскание 3-4 раза в день), принимал парацитомол — без явного улучшения. 20.02.12 вызвал бригаду скорой помощи и был доставлен в ЛОР-отделение ГКБ №1, откуда его направили на госпитализацию в Городскую инфекционную больницу №1.
Эпидемиологический анамнез
Со слов пациента, накануне повышения температуры работал на улице в легкой одежде. За последние 6 месяцев парентеральных вмешательств не было, за пределы области не выезжал, контакт с инфекционными больными отрицает. Прописан в Алтайском крае. Источник водоснабжения-колонка. Канализация-туалет на улице.
Anamnesis vitae
Родился и вырос в. В физическом и умственном развитии от сверстников не отставал. В школу пошел с 7 лет. Закончил в 17 . Работа с профессиональными вредностями не связана.
Не женат.
Материально-бытовые условия удовлетворительные.
Питание полноценное, условия питания удовлетворительные.
Перенесенные заболевания: В возрасти 5 лет сломал правую руку. Без осложнений. В 16 лет перенес сотрясение мозга, после чего беспокоили сильные головные боли, усиливающиеся по ночам. На данный момент времени боли не беспокоят.
Вредные привычки — курит(1 пачка в день).
Наследственность: отягощена по артериальной гипертензии (страдает мать и бабушка больного).
Аллергологический анамнез: не отягощен
Лекарственный анамнез: не отягощен
Данные объективного исследования
Общее состояние больного — средней степени тяжести. Симптомы интоксикации выражены умеренно на фоне дезинтоксикационной терапии.
Сознание ясное, положение пассивное.
Глаза: округлой формы, взгляд живой, зрачки округлые, реакция на свет содружественная, патологических симптомов нет.
Кожа: бледно-розовой окраски, сухая, тургор кожи несколько снижен, сыпи, изменений кожного дермографизма, расчесов, рубцов нет.
Слизистая оболочка ротоглотки гиперимированна , влажная, экзантема отсутствует, небольшой отек слизистой , налет на языке белого цвета. Миндалины увеличены( слева 2*4 см, справа 1*2 см ). На поверхности левой миндалины единичный белый фолликул
Подкожная жировая клетчатка развита умеренно, отеков нет.
Лимфатические узлы: увеличены поднижнечелюстные , болезненны при пальпации. Подвижны, не спаяны с окружающей тканью.
Костно-мышечная система: без деформаций, болезненности, атрофии, ригидности нет. Мышечная сила достаточная.
Суставы: округлой формы, при пальпации безболезненны, кожа над суставами обычной окраски, припухлости нет. Активные и пассивные движения сохранены в полном объеме.
Система органов кровообращения
При осмотре области сердца верхушечный толчок, сердечный горб не определяются.
Деформаций нет.
При пальпации верхушечный толчок определяется в V межреберье, на 1,5 см. кнутри от левой среднеключичной линии, умеренной высоты и силы, нерезистентный, неразлитой.
Длинник сердца: 16 см ((162:10)-3)=13,2 см.)
Поперечник сердца: 15 см ((162:10)-4=12,2 см.)
Ширина сосудистого пучка во 2 м/реберье — 6см.
При аускультации тоны сердца чистые, ясные, ритмичные. ЧСС — 67 уд/мин.
Выслушиваются I и II тоны. дополнительных тонов, шумов, раздвоения, расщепления, патологических ритмов нет.
Пульс — ритмичный, равномерный, удовлетворительного наполнения и напряжения, лабилен, ЧСС — 67 ударов в минуту. На стопах пульсация удовлетворительная.
АД на момент осмотра 120/80 мм.рт.ст. на обеих руках.
Система органов дыхания
При осмотре грудная клетка конической формы, симметрична с обеих сторон, в акте дыхания участвует равномерно. Тип дыхания грудной. Частота дыхания — 20 в минуту. Ритм дыхания правильный. Вспомогательная мускулатура в акте дыхания не участвует.
При перкуссии с обеих сторон определяется ясный легочный звук. Гамма звучности сохранена. Высота стояния верхушек легких спереди с обеих сторон — 3 см., сзади с обеих сторон — на уровне VII шейного позвонка. Ширина перешейка полей Крёнига с обеих сторон — 4,5 см.
Аускультация легких: При аускультации выслушивается жесткое везикулярное дыхание. Дополнительных дыхательных шумов нет. Дистанционных хрипов нет. Бронхофония сохранена с обеих сторон.
Топографическая перкуссия
Система органов пищеварения
Язык сухой, обложен белым налетом по краям. При осмотре живот не увеличен, правильной формы и конфигурации, симметричный. В акте дыхания участвует. Объемных образований, диастаза прямых мышц живота визуально не определяется. Пупок втянут. Подкожная венозная сеть не видна. Передняя брюшная стенка в акте дыхания участвует активно. При поверхностной ориентировочной пальпации живот мягкий, безболезненный. Объемных образований, грыжевых ворот не определяется. Симптом Щёткина-Блюмберга отрицательный. При глубокой топографической скользящей пальпации по Образцову — Стражеско в левой подвздошной области определятся сигмовидная кишка. Диаметром 2 см, эластичная, подвижная, гладкая, безболезненная, не урчащая. В правой подвздошной области пальпируется послеоперационный инфильтрат. Терминальный отдел подвздошной кишки из-за наличия послеоперационного отёка тканей не пальпируется. В области правого бокового фланка определяется восходящий отдел поперечно-ободочной кишки, диаметром 1 см. Кишка при пальпации мягкая, гладкая, безболезненная. Смещаемая, не урчащая. В области левого бокового фланка пальпируется нисходящий отдел поперечно-ободочной кишки, диаметром 1 см, мягкая, гладкая безболезненная, не урчащая. Аускультативно-африкционным и пальпаторным способом большая кривизна желудка определяется на 3,5 см выше пупка. При бимануальной пальпации поперечный отдел толстой кишки мягкий, подвижный, безболезненный, не урчащий. Привратник пальпируется в виде слегка перистальтирующего цилиндра, диаметром 1,5 см, эластичный, гладкий, безболезненный, урчащий. Нижний край печени пальпируется по срединноключичной линии на вдохе, не выступает за край реберной дуги. Поверхность печени плотно-эластической консистенции, край острый, гладкий, безболезненный. Желчный пузырь отсутствует. Симптомы Ортнера-Грекова, Мерфи, Василенко, Кера, Пекарского, Мюсси, Лепене-Василенко, Гаусмана, Менделя отрицательные. Селезенка не пальпируется. В первой позиции пальпируется головка поджелудочной железы. Плотно-эластичная, неподвижная, болезненная. Во второй позиции пальпация места проекции тела поджелудочной железы болезненная и в третьей позиции пальпируется хвост поджелудочной железы, мягко эластичный, неподвижный, болезненный. Пальпация в точке Дежардена, холедохопанкреатической зоне Шоффара, точке Губергрица. Зоне Губергрица-Скульского, зоне Мейо-Робсона безболезненна.
При перкуссии печени определяются размеры по Курлову: 10/9/8см.
При перкуссии селезенки определяются длинник и поперечник по Курлову: 14/8 см. Симптомов наличия жидкости в брюшной полости нет. Шумы перистальтики кишечника выслушиваются. На момент осмотра стул — полужидкой консистенции, 2 раза в день.
Мочевыделительная система.
Деформаций в поясничной и надлобковой областях визуально и пальпаторно не определяется. Симптом Пастернацкого отрицательный с обеих сторон. Мочевой пузырь перкуторно не выступает над лоном. Диурез в норме.
Нервная система.
При осмотре очаговые и менингеальные симптомы, нарушения чувствительности не выявлены.
Лабораторная диагностика
.02.12 : Экспресс-метод на сифилис-отрицательно.
.02.12:ОАМ: лейкоциты 1-2 в п/з, Плоский эпителий 1-2 в п/з.
.02.12: Микробиологическое исследование мазка из зева и носа: C.diphteriaе не выявлена.Выявлен S.viridians 2.5
.02.12:ОАК: лейкоцитоз со сдвигом влево. СОЭ 15
.02.12:ОАК: умеренный лейкоцитоз.СОЭ 18
Обоснование диагноза
глотка температура слизистый миндалина
На основании жалоб больного, данных анамнеза, физикальных, лабораторных данных можно выделить следующие синдромы:
Интоксикационный — на основании жалоб на головную боль, слабость, сниженный аппетит и повышение температуры до фебрильных значений.
Болевой — на основании жалоб на боль в горле, усиливающуюся при глотании.
Лимфоаденопатический- на основании данных объективного осмотра — увеличены поднижнечелюстные лимфатические узлы ,болезненны при пальпации, подвижны, не спаяны с окружающей тканью. Миндалины увеличены( слева 2*4 см, справа 1*2 см ). На поверхности левой миндалины единичный белый фолликул.
Воспалительный — ОАК: лейкоцитоз со сдвигом влево. СОЭ 15.
Основываясь на данных эпидемиологического анамнеза (накануне повышения температуры работал на улице в легкой одежде), можно поставить следующий заключительный клинический диагноз:
Основной: Первичная лакунарная ангина средней степени тяжести.
Осложнение основного:-
Сопутствующая патология:-
Дифференциальная диагностика
Ангина при кори Поражение слизистой оболочки глотки возникает в продромальном периоде и периоде высыпаний. На слизистой оболочке щёк обнаруживают пятна Бельского-Филатова-Коплика. Коревая энантема. Характерная кожная сыпь. Фарингоскопическая картина варьирует от катаральной ангины до некротического процесса.
Ангина дифтерийная (дифтерия зева) — самая распространённая форма дифтерии.
Клиническая картина. Острое начало. Общая интоксикация — головная боль, недомогание, снижение аппетита, адинамия, повышение температуры тела. Бледность кожных покровов. Увеличение регионарных лимфатических узлов. Боль в горле, менее выраженная чем при первичной ангине, так как экзотоксин C. Diphtheriae обладает анальгезирующем свойством.
Фарингоскопия. Отёчность нёбных миндалин и дужек, неяркая гиперемия с цианотичным оттенком. В глубине лакун (островковая форма) и/или на поверхности миндалин (плёнчатая форма) обнаруживают налёты в виде плёнок серовато-жёлтого или жёлто-белого цвета, налёт появляется к концу 2-х суток заболевания. Плёнки толстые, удаляются с трудом, оставляя кровоточащую поверхность, не растираются на предметном стекле, тонут в воде. После удаления плёнки на её месте формируются новые налёты. Налёты на миндалинах сохраняются после нормализации температуры тела и исчезновения симптомов интоксикации (важно для ретроспективной диагностики нелеченой дифтерии и профилактики осложнений — миокардита, пареза мягкого нёба и др.).
При ангине, сопровождающейся образованием налётов, необходимо в первую очередь подозревать дифтерию зева. Отрицательные результаты бактериологического исследования на дифтерию не считают достаточным основанием для отмены клинического диагноза дифтерии.
Ангина при скарлатине
Клиническая картина. Воспаление слизистой оболочки глотки от катарального до некротического .Характерно появление скарлатинозной энантемы уже в конце продромального периода, т.е. раньше скарлатинозной экзантемы. Типичный внешний вид больного — «скарлатинозная маска»: яркий румянец, бледность носогубного треугольника. Регионарные лимфатические узлы увеличены, болезненны. Фарингоскопия Выраженная распространённая гиперемия нёбных миндалин и твёрдого нёба с отчётливыми границами. Отёкший и гиперемированный нёбный язычок, имеющий вид «раздавленной клюквы». Нёбные миндалины резко увеличены, гиперемированы, их изменения соответствуют фолликулярной или катаральной ангине. На миндалинах появляются серовато-желтоватые налёты, иногда сливающиеся и покрывающие всю миндалину. Налёты плотно спаяны с поверхностью миндалины, но не возвышаются над ней.
Ангина при туляремии возникает при её тонзиллярно-бубонной форме. Клиническая картина. Первые 2 дня изменения миндалин носят катаральный характер, с 3-го дня — плёнчатый или некротический. Регионарный лимфаденит — заднешейные и подчелюстные лимфатические узлы увеличиваются в размерах в течение 1-3 дней, сливаются, образуя туляремийный бубон (величиной от ореха до гусиного яйца). Конгломерат лимфатических узлов не спаян с окружающими тканями, малоболезненный, склонен к нагноению и образованию фистул. Процесс, как правило, односторонний. Заживление медленное, от 2-3 нед до 3-6 мес, с образованием келоидного рубца. Фарингоскопия: миндалины увеличены в размерах, покрыты серовато-белым налётом. При некротической форме налёт имеет грязно-серый цвет, чётко отграничен и располагается ниже уровня здоровой ткани. Диагностика: обнаружение в мазках, взятых с участков некроза, и лимфатических узлах Francisella tularensis.
Ангина при брюшном тифе Клиническая картина. Как начальный симптом заболевания ангина возникает в 50-70% случаев. В продромальном периоде — подъём температуры тела. Умеренная боль в глотке. Лимфатические узлы увеличены на стороне поражения, болезненны при пальпации. Фарингоскопия: в начале заболевания — картина катаральной ангины, затем на 2-й неделе может возникнуть одностороннее безболезненное язвенно-некротическое поражение миндалины с образованием на ней мелких округлых язвочек с гладкими красными краями и сероватым дном, распространяющихся на нёбные дужки. Через 4 нед появляются участки грануляционной ткани с последующей эпителизацией.
Моноцитарная ангина (ангина при инфекционном мононуклеозе) — острое инфекционное заболевание, характеризующееся моноцитозом в крови и типичными изменениями в зеве. Этиология: первичное инфицирование вирусом Эпштайна-Барр в подростковом или более старшем возрасте. Клиническая картина. Острое начало с ознобом, головной болью и резким подъёмом температуры тела до 40 °С и выше. Боль в горле. Увеличение (обычно симметричное) и болезненность поднижнечелюстных, шейных и затылочных лимфатических узлов. В разгар лимфаденита появляются изменения в глотке. На начальных стадиях изменения носят характер катаральной или фолликулярной ангины, в дальнейшем напоминают дифтерийную ангину (в двух третях случаев моноцитарной ангины ошибочно ставят диагноз дифтерии). Возникает выраженный отёк слизистой оболочки глотки и лимфаденоидного кольца, в т.ч. и носоглоточной миндалины, что приводит к затруднению носового дыхания, гнусавости, ощущению заложенности ушей. Печень увеличена, выходит из-под края рёберной дуги, может быть незначительно болезненной при пальпации. Селезёнка увеличена, плотная, безболезненная. Налёты на миндалинах сохраняются долго (до нескольких недель и даже месяцев), иногда рецидивируют. Лабораторные признаки — лейкоцитоз 10-20´109/л и более с преобладанием атипичных мононуклеаров (до 60-80%).
АНГИНЫ ПРИ ЗАБОЛЕВАНИЯХ СИСТЕМЫ КРОВИ
Ангина при агранулоцитозе Клиническая картина. Повышение температуры тела до 39-40 °С с ознобами, интоксикацией, тяжёлым общим состоянием. Сильная боль в горле. Слюнотечение. Гнилостный запах изо рта. На высоте заболевания развивается геморрагический синдром: кровоточивость дёсен, носовые кровотечения, кровоизлияния в кожу. Стоматит, поражение ЖКТ. Фарингоскопия. Изменения в глотке чаще локализуются на миндалинах, имеют язвенно-некротический характер и распространяются на слизистую оболочку глотки, дёсен, гортани. В крови резко уменьшено количество всех форм лейкоцитов (до сотен клеток в 1 мкл), тромбоцитов и ретикулоцитов. Число плазматических клеток увеличено.
Ангина при лейкозе Клиническая картина — признаки ангины, возникающие на 3-5-е сутки острого или обострения хронического лейкоза. Фарингоскопия. Изменения миндалин сначала соответствуют катаральной ангине, в дальнейшем возникает геморрагическое, язвенно-некротическое или гангренозное поражение. Некроз распространяется на слизистую оболочку полости рта, дёсен и глотки. Образовавшийся на поверхности некротизированных участков налёт имеет грязно-серый или бурый цвет, при его отторжении обнажается кровоточащая эрозированная поверхность. Регионарные лимфатические узлы увеличены.
Дневник
/02/12 г.
Предъявляет жалобы на уменьшающиеся боли в горле при глотании. Появился аппетит(завтракал утром)и охотно пьет воду.
Объективно: Состояние средней тяжести. Сохраняются явления переднешейного лимфаденита(слева 2*4 см, справа 1*2 см ),боль при пальпации лимфатических узлов.Увеличение миндалин 2 степени.На поверхности левой миндалины единичный белый фолликул. Кожа и видимые слизистые обычной окраски, чистые, тургор кожи несколько снижен. Язык, обложен желтым налетом по краям. Живот мягкий, слабо реагирует на пальпацию в околопупочной области. Симптомов раздражения брюшины нет. Сердце: тоны ясные, ритмичные, ЧСС — 70 уд/мин.
Легкие: Дыхание везикулярное, хрипов нет.
Рекомендовано: Продолжить терапию по плану.
/02/12 г.
Предъявляет жалобы на дискомфорт в горле при глотании(особенно слева).Больной охотно ест и пьет. Лихорадка спала. Голос восстановился.
Объективно: Состояние удовлетворительное. Гемодинамика стабильная. Передний шейный лимфоузел увеличен слева(1*2 см),умеренно болезненный при пальпации. Миндалины увеличены слева 2 степени, единичные фолликулы на поверхности. Справа- не выступают за пределы небных дужек. Кожа и видимые слизистые обычной окраски, чистые, тургор кожи достаточный. Язык влажный, не обложен. Живот мягкий, при пальпации безболезненный. Симптомов раздражения брюшины нет. Сердце: тоны ясные, чистые, ритмичные, ЧСС — 67 уд/мин.
Легкие: Дыхание везикулярное, хрипов нет.
Рекомендовано: Продолжить терапию по плану.
/02/12 г.
Жалоб активно не предъявляет.
Объективно: Состояние удовлетворительное. Гемодинамика стабильная. Передний шейный лимфоузел увеличен слева(1*2 см),умеренно болезненный при пальпации. Миндалины увеличены слева 1 степени. Справа- не выступают за пределы небных дужек. Кожа и видимые слизистые обычной окраски, чистые, тургор кожи достаточный. Язык влажный, не обложен. Живот мягкий, при пальпации безболезненный. Симптомов раздражения брюшины нет. Сердце: тоны ясные, чистые, ритмичные, ЧСС — 65 уд/мин.
Легкие: Дыхание везикулярное, хрипов нет.
Рекомендовано: Продолжить терапию по плану.
Лечение
.Антибактериальная терапия: Сумамед 1 таблетка/день
.Антигистаминные препараты: Диазолин 1 таблетка/день
.Витаминотерапия: витамин С 1гр/сутки.(аскорутин)
.Парацетамол 3 раза/день до еды.
.Обильное питье (зеленый чай, морсы, кипяченая вода)
.Полоскание горла раствором шалфея после каждого приема пищи,не реже 4 раз в день.
.Полоскание раствором «Аквамарис» 4 раза/сутки.
Источник